Sarkoidoza (choroba Besniera-Boecka-Schaumana; BBS) jest uogólnioną chorobą ziarniniakową, która występuje u wszystkich ras i obu płci, częściej jednak dotyczy kobiet i młodych dorosłych. Etiologia choroby nie została w pełni wyjaśniona. Prawdopodobnie jest to reakcja immunologiczna na utrzymujący się przewlekle antygen (którego nie udało się jednoznacznie ustalić). Sarkoidoza może występować rodzinnie. Często ma przebieg bezobjawowy i w ok. 75% wykrywana jest przypadkowo.
Dawniej sarkoidozę uważano za alergię gruźliczą. Ale hipoteza, że czynnikiem etiologicznym w sarkoidozie mogą być prątki lub ich składowe, nie została jednoznacznie potwierdzona, a związek sarkoidozy z gruźlicą pozostaje niewyjaśniony.
Sarkoidoza w jamie ustnej i śliniankach
Sarkoidoza może zajmować jeden lub wiele narządów, najczęściej chorobą objęte są płuca i węzły chłonne (wykazujące cechy przewlekłego stanu zapalnego). Ale choroba może dotyczyć praktycznie każdego narządu, np. ślinianek, błony śluzowej jamy ustnej i nosowej, a także gałki ocznej, kości, migdałków, wątroby, śledziony, serca, nerek, układu nerwowego.
Sarkoidoza w jamie ustnej przyjmuje postać ziarniniakowych nacieków, wykazujących znaczną heterogenność makroskopową. Najczęściej są to niebieskobiałe, błyszczące guzki umiejscowione na łukach podniebiennych, języczku i wzdłuż szwu podniebiennego. W niektórych przypadkach obserwuje się odosobniony guz sarkoidalny języka.
Sarkoidoza może także zająć ślinianki, z wyraźną predylekcją do ślinianki przyusznej. Najczęściej chorobą objęte są węzły śródmiąższowe lub okołośliniankowe, w rzadszych przypadkach – miąższ gruczołowy. Powiększające się nacieki ziarniniakowe mogą powodować objawy niedowładu lub porażenia nerwu twarzowego (ucisk). W miarę rozwoju procesu chorobowego nacieczony gruczoł ulega stwardnieniu, najczęściej bezbolesnemu, niewykazującemu wyraźnych cech stanu zapalnego. W miąższu gruczołu palpacyjnie wyczuć można małe guzki.
W przypadku zajęcia ślinianki podjęzykowej sarkoidoza może imitować żabkę (ranula). Ziarniniaki zaciskają wewnątrzzrazikowe przewody wyprowadzające, przyczyniając się do zaniku części gruczołu. Zmniejszenie wydzielania śliny prowadzi do kserostomii. Z czasem dochodzi do zwłóknienia narządu.
Tzw. zespół Heerfordta rozpoznaje się, jeśli w pozapłucnej sarkoidozie dochodzi do obustronnego powiększenia ślinianek, obrzmienia gruczołów łzowych, zapalenia tęczówki, porażenia nerwu twarzowego i gorączki. Więcej
Sarkopenia (łac. sarcopaenia) – to schorzenie, którego objawem jest utrata masy mięśniowej i upośledzenie funkcji oraz siły mięśni. Zwykle dotyka ono osoby starsze. Badania naukowców pokazują jednak, że niezależnie od wieku, większym ryzykiem zachorowania na sarkopenię obciążone są osoby z brakami zębowymi. Dowiedzmy się, z czego to wynika.
Sarkopenia a braki w uzębieniu
Zależnością pomiędzy sarkopenią a brakami w uzębieniu zainteresowali się naukowcy z Shimane University w Japonii. W badaniach wzięło udział 635 osób w wieku 40-74 lata. Na wstępie, uczestników badania poddano przeglądowi jamy ustnej. W trakcie przeglądu zliczano liczbę zębów, jednak nie brano pod uwagę trzecich zębów trzonowych, czyli tzw. ósemek. Następnie, za pomocą bioimpedancji, dokonywano pomiarów mięśni szkieletowych. Badano także siłę chwytu – poprzez podwójną próbę każdej ręki. Z kolei w ramach oceny funkcji żucia, badani otrzymali gumowatą galaretkę i zostali poproszeni o żucie jej z dużą siłą przez 15 sekund. Po tym czasie oceniano zmianę formy galaretki.
Wyniki eksperymentu wyraźnie świadczą o tym, u osób z brakami zębowymi, a tym samym z upośledzoną funkcją żucia, prawdopodobieństwo wystąpienia sarkopenii jest wyższe, niż w przypadku osób z kompletem uzębienia. Zależność ta pozostaje widoczna również po uwzględnieniu takich czynników jak wiek, płeć, wskaźnik masy ciała, spożywanie używek i poziom aktywności fizycznej. Więcej
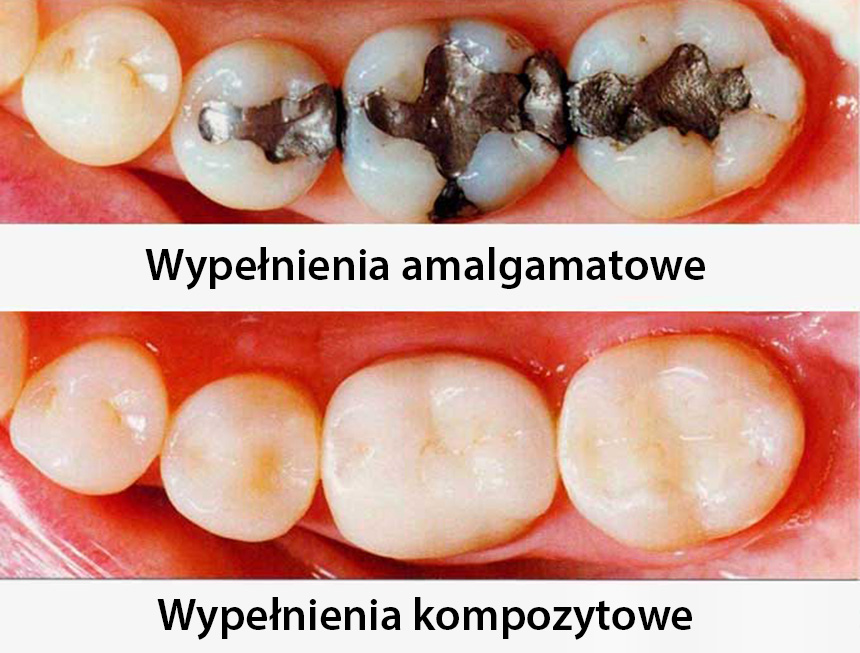
Wokół wypełnień amalgamatowych narosło się wiele mitów. Jedni twierdzą, że są one całkowicie bezpieczne, z kolei drudzy wolą unikać ich jak ognia, obawiając się o swoje zdrowie. Jedno jest jednak pewne – w niektórych przypadkach wypełnienia amalgamatowe nie są zalecane. Dowiedzmy się, o jakie sytuacje chodzi.
Toksyczność wypełnień amalgamatowych
Panuje przekonanie, że rtęć zawarta w wypełnieniach zębowych może być przyczyną pogorszenia stanu zdrowia osób cierpiących na stwardnienie rozsiane, chorobę Alzheimera czy chorobę Parkinsona. Przekonania tego nie podziela jednak FDA – amerykańska Agencja Żywności i Leków. W jej ocenie poziom oparów rtęci, które uwalniane są w momencie zakładania bądź usuwania wypełnienia amalgamatowego, jest znacznie mniejszy od uznawanego za niebezpieczny dla zdrowia. Nie ma zatem konieczności zamiany wypełnień amalgamatowych na inne, chyba że wspomniane wypełnienie nosi ślady rozpadu. Eksperci są jednak zgodni co do tego, że istnieje grupa osób, które istotnie powinny unikać wypełnień amalgamatowych.
Wypełnienia amalgamatowe – dla kogo niebezpieczne?
Do grupy, która narażona jest na szkodliwość wypełnień amalgamatowych należą m.in. kobiety w okresie laktacji oraz kobiety ciężarne. Pacjentki takie mogą liczyć na to, że w ramach NFZ bezpłatnie otrzymają wypełnienia z innych materiałów. Wypełnienia amalgamatowe mogą być także szkodliwe dla dzieci. Z tego powodu od 1 lipca 2018 roku wprowadzono w Polsce zakaz stosowania amalgamatów u dzieci do 16 roku życia. Wypełnień amalgamatowych nie poleca się także osobom cierpiącym na zaburzenie czynności nerek czy też deficyty w obrębie układu neurologicznego. Oczywiście wypełnień tego typu powinny unikać również osoby wykazujące reakcje alergiczne na amalgamat.
Zmiany postępowe w tkankach okołowierzchołkowych dotyczą grupy zjawisk związanych z rozplemem komórek i tworzeniem nowych struktur podstawowych. Cechą morfologiczną zmian wstecznych natomiast jest zanik (resorpcja), zwyrodnienie, czasem martwica.
Zmiany wsteczne i postępowe w tkankach okołowierzchołkowych mogą występować w ozębnej, cemencie korzeniowym i kości wyrostka zębodołowego.
Zmiany postępowe w tkankach okołowierzchołkowych
Jedną ze zmian postępowych zachodzących w tkankach okołowierzchołkowych jest obwódka osteosklerotyczna – rodzaj obronnej reakcji kości, jaką obserwuje się w ziarniniakach (z ziarniny dojrzałej lub starej) i torbielach korzeniowych. W obrazie radiologicznym obwódka osteosklerotyczna jest wąską (owalną lub okrągłą) strefą zaciemnienia wokół dobrze ograniczonego ogniska przejaśnienia w kości.
W przewlekłych zapaleniach tkanek okołowierzchołkowych może występować osteoskleroza kości okolicy wierzchołka korzenia zęba bez żywej miazgi (condensing apical periodontitis).
Nie udało się w pełni wyjaśnić przyczyny powstawania takich zmian w kości. Przypuszcza się, że do zagęszczenia i pogrubienia beleczek kostnych może dochodzić w powodu drażnienia tkanek okołowierzchołkowych słabymi bodźcami chorobotwórczymi oraz stosunkowo wysokiej miejscowej odporności kości.
Wśród zmian postępowych w tkankach okołowierzchołkowych wymienia się również nawarstwianie cementu korzeniowego (hypercementosis seu appositio cementi pathologica). U ich podstaw leżą zwykle przewlekłe zapalenia tkanek okołowierzchołkowych, które mogą przebiegać z ograniczonym rozrostem cementu korzeniowego i powstaniem kolbowatych zgrubień na wierzchołkach korzeni zębów. Zmiany mogą dotyczyć też żywych zębów przeciążonych w zgryzie (np. z powodu niedopasowanych aparatów ortodontycznych, zbyt wysokich wypełnień i in.). Z reguły patologiczny rozrost cementu korzeniowego nie daje objawów bólowych; w niektórych przypadkach mogą pojawiać się bóle neurologiczne spowodowane uciskiem włókien czuciowych ozębnej przez zgrubienia cementu. Więcej
Mamy pandemię zakażeń wirusem SARS-CoV-2 powodującego chorobę COVID-19. Powszechnie wykorzystywanym badaniem, wspomagającym wykrywanie obecności tego czynnika zakaźnego, jest test molekularny oparty o metodę RT-PCR. Niestety, wyniki tego testu wcale nierzadko są fałszywie ujemne lub dodatnie i – również nierzadko – nijak mają się do występowania lub nasilenia objawów choroby. Konsekwencje tego mogą być dla badanych bardzo poważne, a w najgorszym ze scenariuszy mogą doprowadzić nawet do utraty życia – co zresztą już się dzieje. Skąd fałszywie dodatnie wyniki testu metodą RT-PCR i jaki związek może mieć z tym pobranie wymazu z jamy ustnej?
Tekst opiera się na EBM (Evidence-based medicine) – medycynie popartej dowodami naukowymi.
RT-PCR – na czym polega test molekularny tą metodą?
PCR to metoda laboratoryjna, pomagająca w wykryciu obecności wirusa SARS-CoV-2, a nie narzędzie do bezpośredniego diagnozowania choroby COVID-19.
Metodę określaną jako PCR opracowano do powielania materiału genetycznego w postaci DNA – po to, aby z maleńkiej próbki biologicznej uzyskać dużą liczbę kopii materiału do badań. Mając więcej kopii badanego DNA naukowiec nie musi się martwić, że jeśli coś podczas badań pójdzie nie tak (np. próbka ulegnie zniszczeniu), straci on możliwość powtórzenia badania – na przykład w razie uzyskania niepewnych wyników. Jest to szczególnie ważne, kiedy do badania mamy tylko jedną jedyną cząsteczkę DNA. Postęp w dziedzinie biotechnologii spowodował, że metodę tę z powodzeniem zaczęto wykorzystywać jako wspomagającą wykrywanie obecności określonych fragmentów DNA.
Skrót PCR pochodzi od angielskiej nazwy Polymerase Chain Reaction, co w tłumaczeniu na język polski znaczy reakcja łańcuchowa polimerazy. Polimeraza jest naturalnie występującym w komórkach enzymem, który odpowiedzialny jest za replikowanie (czyli powielanie) materiału genetycznego. Polimeraz jest wiele, ale do testu metodą PCR wykorzystuje się polimerazę DNA, ponieważ – jak wspomniano wyżej – metoda ta została opracowana do powielania łańcuchów DNA. Technika samego powielania polega na tym, że najpierw DNA, które w komórkach występuje w postaci dwuniciowej, poddawane jest denaturacji w wysokiej temperaturze (ponad 90 stopni Celsjusza). Dzięki temu uzyskuje się dwie pojedyncze, komplementarne względem siebie (odpowiadające sobie) nici DNA. Każda z tych nici może być powielona – każda jest więc matrycą (wzorcem) dla łańcucha, który powstanie na jej bazie. Następnie do każdego pojedynczego łańcucha DNA przyłączany jest tzw. starter, czyli krótki fragment DNA komplementarny do odpowiadającego mu fragmentu DNA matrycowego. Przyłączenie starterów odbywa się w dużo niższej temperaturze, bo między 45-65 stopni Celsjusza. Następnie polimeraza DNA dobudowuje do startera resztę nukleotydów w powielanym DNA (proces ten, zwany elongacją czyli wydłużaniem, przeprowadzany jest w temperaturze niższej niż denaturacja, ale wyższej od tej, w której przyłączane były startery). W rezultacie PCR powstaje DNA złożone z dwóch komplementarnych nici, z których jedna jest dawną nicią matrycową. Opisany cykl można powtarzać wielokrotnie, uzyskując dzięki temu w krótkim czasie bardzo dużą liczbę identycznych nici DNA. Więcej
Często mówi się o tym, co powinniśmy zrobić przed wizytą u stomatologa – dokładnie wyszczotkować zęby. Mało kiedy jednak zwraca się uwagę na to, czego robić nie powinniśmy. Tymczasem strach przed stomatologiem, towarzyszący wielu pacjentom, nieraz popycha ich do sięgania po różne środki. Dowiedzmy się, jakie pomysły, które w teorii mają nam pomóc, przynoszą odwrotny skutek.
Łagodzenie bólu i strachu przed dentystą
Lęk przed zabiegami stomatologicznymi to zwykle lęk przed bólem. Może on wynikać z przykrych doświadczeń stomatologicznych z przeszłości lub zwyczajnie być objawem tzw. dentofobii. Panuje też powszechny pogląd, że zabiegi takie jak ekstrakcja czy leczenie kanałowe to zabiegi bardzo bolesne. Wielu pacjentów nie ufa do końca skuteczności znieczuleń miejscowych, dlatego postanawiają oni dodatkowo zabezpieczyć się przed bólem na własną rękę. Na jakie pomysły wpadają i jakie mogą być ich skutki? Więcej
Szacuje się, że nawet 6% osób w wieku 50 lat i pięciokrotnie więcej osób w wieku powyżej 65 lat cierpi na kserostomię, czyli suchość jamy ustnej. Schorzenie to powoduje trudności podczas snu, mówienia i połykania, ale czyni także wiele szkód dla zdrowia zębów i błon śluzowych. Poznajmy innowacyjne urządzenie, które pomaga pacjentom borykającym się z tym problemem.
Historia powstania urządzenia Voutia
Twórcą innowacyjnego urządzenia jest amerykański dentysta – Jeffrey Cash. Podczas swojej pracy w szpitalu zajmował się on pacjentami, którzy z różnych powodów borykali się z kserostomią. Oprócz dawania zaleceń dotyczących np. żucia gumy bezcukrowej lub włączania nawilżacza powietrza w nocy, nie był jednak w stanie udzielić im większego wsparcia.
Kiedy Jeffrey Cash z powodu choroby został poddany chemioterapii, i jemu przyszło zmierzyć się z problemem suchości w ustach. Doświadczenie na własnej skórze, jak bardzo problem ten obniża komfort życia, skłoniło go do opracowania urządzenia wspomagającego pacjentów z kserostomią. Tak właśnie zaczęły się prace nad projektem urządzenia Voutia. Dziś urządzenie to jest już dostępne w sprzedaży, a możemy zamówić je wraz z pełnym wyposażeniem w sklepie internetowym pod adresem voutia.com. Więcej
Pacjent zgłaszający się do gabinetu z silnym bólem wymaga natychmiastowej i nieplanowanej pomocy stomatologicznej. Najczęściej ból jest pochodzenia endodontycznego, a jego przyczynę stanowi ostre zapalenie miazgi lub ostre zapalenie tkanek okołowierzchołkowych. W wielu przypadkach informacje z wywiadu, badania przedmiotowego, badania radiologicznego i specjalnych testów umożliwiają prawidłowe rozpoznanie, a dokładna analiza objawów subiektywnych i obiektywnych pozwala ustalić właściwe postępowanie. Pierwsza pomoc w stanach nagłych powinna koncentrować się na łagodzeniu dolegliwości, eliminacji ognisk zapalnych i przygotowaniu do dalszej terapii.
Umiejętność przeprowadzenia badania klinicznego i wyciągania wniosków determinuje wybór prawidłowej metody leczenia.
Ból w chorobach miazgi
Choroby miazgi dzieli się na
- odwracalne (pulpopatie odwracalne)
- nieodwracalne (pulpopatie nieodwracalne):
-
- miazga żywa w zaawansowanym stanie zapalnym
- miazga martwa lub w stanie rozpadu zgorzelinowego.
-
Problemy diagnostyczne chorób miazgi w dużym stopniu wynikają z uwarunkowań anatomotopograficznych, ale ich źródłem bywa również sama interpretacja bólu przez pacjenta. Interpretacja, która ma charakter indywidulany i zależy od wielu czynników – nie tylko od percepcji bólu, ale też od reakcji osobniczej, na którą wpływa m.in. stan psychiczny. Tymczasem podstawę badania w stanach nagłych stanowi subiektywne odczuwanie bólu przez pacjenta.
Odczuwanie bólu zębów uwarunkowane jest stanem zębiny, miazgi i tkanek okołowierzchołkowych. Jednak wśród głównych objawów zapalenia (zaczerwienienie, podwyższona temperatura, ból, obrzęk) ból jest objawem najmniej obiektywnym.
Zasadniczo ból dzieli się na dwa rodzaje: sprowokowany i samoistny. Ból sprowokowany jest „prowokowany” przez działanie bodźców (termicznych, mechanicznych i chemicznych) i ustępuje wraz z ustąpieniem działania bodźca (prawidłowa reakcja zdrowej miazgi). Jeśli ból sprowokowany utrzymuje się dłużej (np. kilka minut) po zakończeniu działania bodźca, wskazuje na proces zapalny w miazdze. Ból tego rodzaju pojawia się podczas weryfikacji reakcji na bodźce termiczne i elektryczne w trakcie badania lekarskiego (pacjent zgłasza także ból w czasie przyjmowania pokarmów). Więcej
Jak zmienia się mikrobiom jamy ustnej zaledwie po 24 godzinach od umycia zębów? Sporadyczne pomijanie mycia zębów wydaje się nam niegroźne. Wmawiamy sobie, że jeden dzień lub nawet kilka dni przerwy od szczotkowania nie może mieć przecież większego znaczenia. Tymczasem, przerwa taka, nawet jeśli trwa jedynie dobę, sieje duże spustoszenie w jamie ustnej. Przekonajmy się o tym analizując wyniki jednego z ostatnich eksperymentów naukowców.
Eksperyment chińskich naukowców
Naukowcy z Qingdao Institute of BioEnergy and Bioprocess Technology Single-Cell Center w Chinach postanowili przyjrzeć się zmianom, jakie zachodzą w jamie ustnej w wyniku zarzucenia higieny. W eksperymencie wzięło udział 40 osób borykających się z zapaleniem dziąseł o różnym stopniu nasilenia.
Badanie podzielono na dwa etapy. Pierwszy etap trwał trzy tygodnie. W tym czasie zadaniem uczestników było utrzymywanie prawidłowej higieny jamy ustnej. Z kolei w drugim etapie, trwającym 4 tygodnie, badani zostali poproszeni o całkowite zaprzestanie dbania o higienę jamy ustnej. W obydwu etapach przeprowadzano analizy mikrobiomu jamy ustnej oraz obserwowano nasilenie zapalenia dziąseł. Więcej
Pacjenci, którzy przychodzą do gabinetów stomatologicznych uskarżając się na ból wyleczonego jakiś czas temu zęba, nie są rzadkością. Diagnoza jest zwykle ta sama – próchnica pod plombą, zwana również próchnicą wtórną. Dowiedzmy się, dlaczego do niej dochodzi i czy opracowane niedawno przez naukowców wypełnienia z nanocząsteczek będą w stanie zapobiegać takim przypadkom.
Jak dochodzi do próchnicy wtórnej?
Zwykle bywa, że winą za próchnicę pod plombą obarczamy stomatologa, który ją założył, zarzucając mu brak fachowości lub nienależytą staranność. Tymczasem, do próchnicy wtórnej często dochodzi z powodu niedoskonałości obecnie stosowanych wypełnień. Żywice dentystyczne, z których zbudowane są plomby, codziennie narażane są na szereg czynników, takich jak bakterie, kwasy, enzymy trawienne obecne w ślinie, ale też zmienna temperatura i siły działające podczas przeżuwania pokarmu. Wszystko to sprawia, że po pewnym czasie plomba ulega rozszczelnieniu, otwierając drogę dla bakterii odpowiedzialnych za powstawanie próchnicy. Więcej
wiesz, że...
dentysta.eu
- Ostatni dzwonek, aby tanio wymienić plomby amalgamatowe na lepsze i zdrowsze
- Co pacjenci sądzą o dentystach i jak (nie)wiele na ten temat wiedzą stomatolodzy
- Zapowiedź wyników badania – czego oczekują pacjenci i co dentyści wiedzą o pacjentach
- Pacjenci – widma prześwietleni: wyniki ankiety o umawianiu wizyt
- Wyniki ankiety „Uśmiech a status społeczny”
forum
u nas!
 Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
 Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
 Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
 Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń
Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń