Nos, który stanowi najbardziej wystający element części twarzowej czaszki, jest narażony głównie na urazy bezpośrednie – od przodu lub stycznie z boków. Bardziej skomplikowany jest mechanizm urazów zatok szczękowych, które mogą mieć charakter bezpośredni (uraz w okolicy przedniej strony zatoki) lub pośredni (w wyniku złamań kości jarzmowej, kości szczęki lub nosa).
Obraz kliniczny urazów masywu części twarzowej czaszki jest zróżnicowany – od skaleczeń i niewielkich ubytków tkanek miękkich po rozległe złamania z przemieszczeniami i uszkodzeniami sąsiednich struktur.
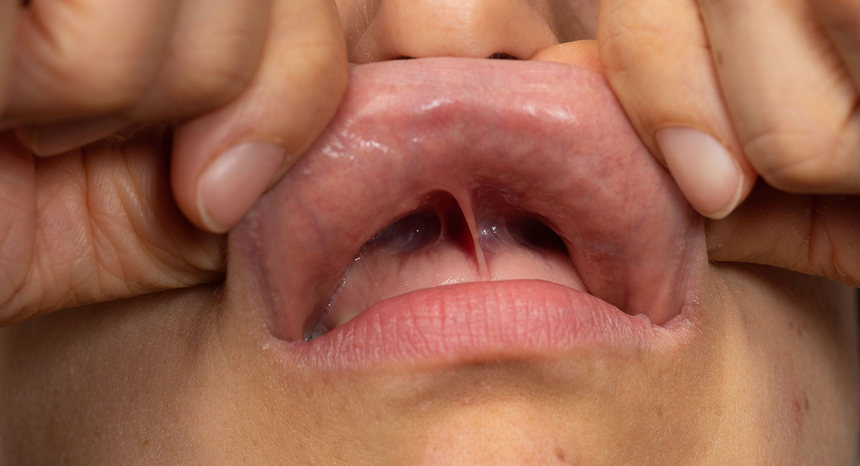
Urazy nosa
W wyniku urazu nosa może dojść do uszkodzenia tkanki miękkiej, chrzęstnej, kostnej. Skutkiem pobicia często jest zwichnięcie lub złamanie rusztowania chrzęstno-kostnego nosa zewnętrznego, bez przerwania ciągłości skóry. W następstwie wypadku drogowego obserwuje się głównie uszkodzenia tkanek miękkich nosa, czasem również kości.
Rozległość obrażeń ustala się na podstawie wywiadu i badania przedmiotowego: bezpośredniej oceny wzrokowej, badania palpacyjnego, wziernikowania jam nosowych oraz badania radiologicznego. Przy podejrzeniu złamania ścian zatok przynosowych, podstawy czaszki lub objawów ze stronu OUN konieczna jest ocena wydolności oddechowej, opanowanie krwawienia i transport do szpitala (leczenie wielospecjalistyczne). Więcej
Ekstrakcja ósemki w znieczuleniu ogólnym i miejscowym – porównanie ryzyka powikłań
Ekstrakcja trzeciego trzonowca to zabieg, który nie może obyć się bez znieczulenia. Zwykle stosowane jest znieczulenie miejscowe, ale niekiedy pacjenci z silnie rozwiniętą dentofobią proszą o znieczulenie ogólne, czyli tzw. narkozę. Dowiedzmy się, jak rodzaj znieczulenia może rzutować na powikłania pozabiegowe.
Rodzaj znieczulenia a powikłania
Ciekawych wniosków dostarcza badanie przeprowadzone przez naukowców na 277 pacjentach z Royal Dental Hospital w Melbourne w Australii. W sumie pacjentom tym usunięto 523 trzecie zęby trzonowe, z czego 284 ekstrakcje przeprowadzono w znieczuleniu ogólnym, a 239 w znieczuleniu miejscowym. O wyborze rodzaju znieczulenia w niektórych przypadkach decydował stopień trudności zabiegu lub występowanie chorób współistniejących, ale niekiedy to sam pacjent preferował dany typ znieczulenia. W badaniu wzięto pod uwagę wiek i płeć pacjentów, a także dokonano oceny trudności ekstrakcji wg klasyfikacji Pella-Gregorego w oparciu o pantogram.
Wyniki badania
Połknięcie lub aspiracja ciała obcego to poważne powikłanie, do którego w gabinecie stomatologicznym dochodzi stosunkowo rzadko. Najczęściej połykane/aspirowane są drobne narzędzia endodontyczne, np. miazgociągi, pilniki, poszerzacze, a także igły do płukania kanałów, klamry do koferdamu, poza tym korony, mosty, protezy (zwłaszcza mikroprotezy), pierścienie i zamki ortodontyczne, ekstrahowane zęby, wypełnienia, wkłady koronowo-korzeniowe, implanty i in. Powikłanie częściej występuje u dzieci oraz u pacjentów, u których wykonano znieczulenie (zniesienie objawu czucia i redukcja odruchu wymiotnego), leczonych w pozycji leżącej lub półleżącej.
Połknięcie ciała obcego/narzędzia endodontycznego
W przypadku połknięcia ciała obcego rokowanie jest korzystniejsze (w por. do aspiracji do dróg oddechowych), ponieważ najczęściej – po przejściu przez przewód pokarmowy – ciało obce zostaje wydalone. Jeśli przemieści się do żołądka i dalszych odcinków przewodu pokarmowego, połknięciu mogą nie towarzyszyć żadne objawy (nie można jednak wykluczyć powikłania w postaci stanu zapalnego i martwicy jelita). Jeśli ciało obce/narzędzie tkwi w przełyku, pacjent odczuwa jego obecność, zwiększa się wydzielanie śliny, a ucisk na tchawicę może utrudniać oddychanie. Rzadko występuje świst krtaniowy, świszczący oddech lub ból w klatce piersiowej.
Postępowanie zależy od rodzaju połkniętego przedmiotu, jego lokalizacji i objawów klinicznych. Przy podejrzeniu połknięcia narzędzia endodontycznego wskazane jest wykonanie radiologicznych zdjęć przeglądowych jamy brzusznej. Pacjenci z prawidłowym obrazem rentgenowskim i z objawami mogą wymagać badań dodatkowych, np. endoskopii (brak objawów i prawidłowy wynik badania – zazwyczaj konieczna jest tylko obserwacja). W przypadku połknięcia narzędzia długiego i ostrego jak najszybciej należy je usunąć (gdy znajduje się jeszcze w żołądku), zazwyczaj z użyciem technik endoskopowych.
Aspiracja ciała obcego do dróg oddechowych
Do aspiracji ciała obcego/narzędzia do dróg oddechowych dochodzi rzadziej niż do połknięcia, ale aspiracja stanowi większe zagrożenie dla zdrowia i życia.
Zaaspirowane ciało obce może:
- znajdować się w drogach oddechowych, ale nie upośledzać istotnie oddychania
- częściowo upośledzać oddychanie
- zamykać drogi oddechowe częściowo (niedrożność częściowa, łagodna – przepływ powietrza zachowany) lub całkowicie (niedrożność całkowita, ciężka – przepływ powietrza jest niemożliwy).
Najczęściej zaaspirowane ciało obce (które przedostało się do dróg oddechowych), powoduje odruch kaszlowy i zostaje wykrztuszone. Całkowita niedrożność górnych dróg oddechowych jest stanem bezpośredniego zagrożenia życia. Więcej
Operacje rekonstrukcyjne policzków zazwyczaj przeprowadza się z powodu urazów, poparzeń, zmian nowotworowych i wad wrodzonych. Policzki (podobnie jak nos) należą do kluczowych punktów twarzy; ich rekonstrukcje powinny mieć na celu zachowanie możliwie pełnej estetyki, ze zwróceniem szczególnej uwagi na przebiegające w okolicy nerwy (VII – twarzowy i V – trójdzielny) i przewód wyprowadzający ślinianki przyusznej.
Przyczyną wykonywania operacji rekonstrukcyjnych nosa najczęściej są wady wrodzone, urazy, stany zapalne i choroby nowotworowe. Zabiegi w obrębie nosa wymagają precyzyjnego zaplanowania, którego celem jest nie tylko estetyczny wygląd po operacji, ale także zachowanie drożności nosa i prawidłowego przepływu powietrza.
Ubytki w obrębie policzków – postępowanie
Niewielkie ubytki w obrębie policzków najczęściej wymagają tylko pierwotnego zszycia rany. W przypadku ubytków średniej wielkości zaleca się zamykanie rany z wykorzystaniem plastyki (np. V-Y) lub płata:
- chorągiewkowego (banner flap) – prostego przesunięcia skóry z okolicy okołousznej lub nosowo-wargowej (ryzyko powstania „psich uszu” – nadmiaru skóry po zszyciu rany)
- romboidalnego – stosowanego najczęściej w celu pokrycia ubytków na lateralnych częściach policzków (skóra policzka wykazuje dużą plastyczność i zdolność rozciągania)
- przesunięcia dwupłatowego – po wykonaniu płata (np. typu banner flap) wykonywany jest następny płat, połączony z pierwszym, pod odpowiednim kątem do rany, co pozwala zamknąć ubytek i zredukować ryzyko „psich uszu”.
W leczeniu znacznych ubytków, wymagających większego pokrycia tkankowego, rozważa się zastosowanie lokalnych poszerzonych płatów lub płatów odległych (lub obydwu jednocześnie). Do najczęściej wykorzystywanych należą płaty szyjno-twarzowe, wykonywane przez cięcie boczne (rekrutuje się skórę szczęki i szyi) lub cięcie dolno-środkowe (skóra policzka, szyi i górnej części klatki piersiowej). Więcej
Zabiegi z zakresu chirurgii szczękowo-twarzowej stosunkowo rzadko działają obciążająco na stan ogólny pacjenta. Powikłania zagrażające życiu, jeśli występują, obserwowane są zwykle w bezpośrednim okresie pozabiegowym i mogą wiązać się z samą operacją, rodzajem znieczulenia, obecnością dodatkowych obciążeń i chorób współistniejących.
Specyfika stanów nagłych i groźnych dla życia w chirurgii szczękowo-twarzowej dotyczy głównie ich (niebezpiecznego) przebiegu. W większości przypadków powikłania (pośrednio lub bezpośrednio) wynikają z zaburzeń podstawowej czynności życiowej: oddychania. Powikłaniom można jednak zapobiegać, m.in. przez odpowiednie postępowanie przedoperacyjne i pooperacyjne.
Nadzór pooperacyjny i kontrola bólu
Postępowanie pooperacyjne polega na dokładnej obserwacji chorego. Pacjenci, którzy są przenoszeni na oddział wybudzeń, wymagają nadzoru i zindywidualizowanego monitorowania. Jego rodzaj i czas zależy od:
- przeprowadzonego zabiegu
- oceny przedoperacyjnej
- trudności śródoperacyjnych i wyrównania zaburzeń homeostazy
- oceny stanu wybudzenia po znieczuleniu.
Ścisła obserwacja pacjenta ma na celu stałą lub okresową ocenę podstawowych czynności życiowych.
Ocena (co 10 minut) podstawowych parametrów na oddziale pooperacyjnym obejmuje: tętno, częstość oddechów, ciśnienie tętnicze krwi, poziom świadomości; ponadto: pulsoksymetrię/oksymetrię, elektrokardiografię, temperaturę ciała. Stopień świadomości zazwyczaj ocenia się za pomocą jednej ze skal głębokości sedacji (np. skali Ramseya).
Ocenę stanu pacjenta po znieczuleniu ułatwia również skala Stewarda, pomocna podczas podejmowania decyzji o przekazaniu pacjenta z sali wybudzeń do „zwykłej” sali pacjentów lub o wypisie po zabiegu w trybie chirurgii jednego dnia. Bezpośredni okres wybudzenia, czyli powrót odruchów obronnych, czynności ruchowej i stanu świadomości, wskazuje, że pacjent może zostać przeniesiony z sali wybudzeń na oddział. Pośredni okres wybudzenia (gotowość pacjenta do opuszczenia szpitala po zabiegu) oznacza: Więcej
Periodontalna chirurgia plastyczna jest jednym z najistotniejszych elementów kompleksowego leczenia estetycznego. Tkanki przyzębia są rusztowaniem dla zębów – ich stan i wygląd w znacznym stopniu wpływają na wynik leczenia estetycznego. W zakres terapii periodontologicznej wchodzą zabiegi rekonstrukcyjne, korygujące kształt lub usuwające tkanki w okolicy zębowo-wyrostkowej. Celem postępowania z tkankami przyzębia może być pokrycie odsłoniętych korzeni, wydłużenie koron klinicznych, augmentacja wyrostka zębodołowego, rekonturowanie tkanek i in.
Pokrycie recesji dziąsłowych i wydłużanie koron klinicznych
Jednym z najczęściej zgłaszanych problemów periodontologicznych jest odsłonięcie korzeni zębów na skutek dowierzchołkowej migracji tkanek przyzębia – defekt estetyczny, który może wiązać się z wyższą podatnością na próchnicę korzenia i nadwrażliwością zębów.
Częstość występowania odsłonięcia korzenia w wyniku recesji dziąsła wzrasta z wiekiem; etiologia problemu ma charakter wieloczynnikowy. Zalecanym postępowaniem (po eliminacji czynników etiologicznych) jest pokrycie odsłoniętego korzenia przeszczepem z tkanki łącznej (wolnym albo uszypułowanym). W niektórych przypadkach, by poprawić uzyskane efekty estetyczne, przeprowadza się dodatkowo niewielką gingiwoplastykę.
Zabieg wydłużania koron klinicznych wykonywany jest w celu korekty położenia i kształtu dziąsła, co pozwala zoptymalizować wynik leczenia estetycznego i poprawić dostęp do tkanek twardych zęba lub retencję dla uzupełnień protetycznych.
Gingiwoplastyka dotyczy tylko dziąsła; podczas tzw. gingiwoosteoplastyki wykonuje się korekcję dziąsła i kształtu kości podpierającej.
Wśród wskazań do zabiegu gingiwoplastyki wymienia się:
- asymetryczny przebieg girlandy dziąsłowej,
- krótki wymiar pionowy koron zębów,
- korekcję uśmiechu dziąsłowego (nadmierna ekspozycja dziąsła),
- korekcję hiperplastycznego dziąsła na skutek reakcji systemowej na leki.
Gingiwoplastyka może być także leczeniem wstępnym poprawiającym retencje tkanek zęba (złamanie poddziąsłowe, próchnica).
W celu modyfikacji przebiegu dziąseł i profilaktyki recesji wykonać można plastykę wędzidełek warg i policzków: frenulektomię (wycięcie przerosłego wędzidełka) lub frenulotomię (przecięcie i przesunięcie wędzidełka). Niedobór dziąsła zrogowaciałego może być wskazaniem do przeszczepu błony śluzowej i poszerzenia dziąsła zębodołowego.
Zabiegi rekonstrukcyjne warg wykonywane są z powodu wad wrodzonych (naczyniaki, rozszczepy podniebienia) lub nabytych zmian nowotworowych. Ich celem jest nie tylko estetyczny wygląd narządu, ale również zachowanie funkcji (jak mówienie, jedzenie). W rekonstrukcji warg konieczne jest zachowanie odpowiedniego stosunku między wargą górną i dolną, wyrównanie czerwieni wargowej oraz zamknięcie wszystkich trzech warstw.
Podstawy anatomii i zasady rekonstrukcji warg
Pod względem anatomicznym wyróżnia się wargę górną, wargę dolną; ich połączenie – kąt ust – bocznie zamyka szparę ust. Warga zbudowana jest z części skórnej, śluzowej i pośredniej – czerwieni wargowej charakterystycznej tylko dla człowieka. Nabłonek leży na dobrze unaczynionej tkance łącznej. Podłoże wargi stanowi mięsień okrężny ust. Jej unaczynienie tworzą tętnice wargowe górna i dolna, pochodzące od tętnicy twarzowej; żyły wargowe pochodzą od żyły twarzowej.
Zabiegi rekonstrukcyjne wargi górnej przeprowadza się najczęściej z powodu raka podstawnokomórkowego, wargi dolnej – z powodu raka kolczystokomórkowego,
Od rodzaju defektu (defekt pełnej grubości czy powierzchowny) zależy dalsze postępowanie. Ubytki do 1/3 lub 1/4 długości wargi można zamykać szwem pierwotnym, podobnie jak ubytki centralne, umiejscowione w centrum zakończenia rynienki nosowo-wargowej na górnej wardze.
Zabieg z bezpośrednim zamknięciem ubytku można wykonać w leczeniu ubytków do 25% na wardze górnej i do 30% na wardze dolnej. W przypadku ubytków pośredniej wielkości postępowanie z wyboru stanowi wykorzystanie płata miejscowego lub wolny przeszczep tkanek. Przy znacznych ubytkach najpierw rozważa się wolny przeszczep tkanek, a płat miejscowy jest alternatywą. Więcej
Stłoczenie zębów to jedna z najczęściej występujących wad zgryzu. Wiele osób jest przekonanych, że ma ona podłoże genetyczne i jeśli występuje to ujawnia się już w dzieciństwie. Tymczasem do stłoczenia zębów może dojść również w życiu dorosłym. Dowiedzmy się, jakie są tego przyczyny.
Stłoczenia zębów pierwotne i wtórne
Stłoczenie pierwotne inaczej określane jest jako pierwszorzędowe. Najczęściej jego przyczyn upatruje się w genetyce. Występują bowiem przypadki, w których dziecko dziedziczy krótkie łuki zębowe po jednym z rodziców. Łuki te mogą okazać się niewystarczające do pomieszczenia zębów o dużej wielkości, które z kolei zostały podyktowane genetyką drugiego z rodziców. Do stłoczeń pierwotnych często dochodzi także na skutek zmniejszania wyrostka zębodołowego szczęki oraz zębodołowej części żuchwy.
Stłoczenia wtórne, zwane drugorzędowymi, również obserwujemy już w wieku dziecięcym. Powodem im występowania jest zbyt wczesna utrata trzonowych zębów mlecznych (czwórek lub piątek) albo ekstrakcja kła i pierwszego mlecznego zęba trzonowego. Wyrzynające się później stałe szóstki mają tendencję do przesuwania się w kierunku przodu jamy ustnej, zabierając tym samym miejsce przeznaczone dla przednich zębów stałych, które to zęby wyrastają dużo później. Ponadto, kość pozbawiona wspomnianych wcześniej zębów mlecznych może mieć zaburzony wzrost, co prowadzi do słabego rozwinięcia łuku zębowego i tym bardziej sprzyja stłoczeniu zębów. Więcej
Bezdech senny jest zaburzeniem oddychania w trakcie snu. Objawia się powtarzającymi się przerwami w oddychaniu, z których każda trwa dłużej niż 10 sekund. Najczęściej bezdechy trwają 10-20 sekund. Jeśli takich epizodów jest więcej niż 30 w ciągu 8-godzinnego snu, stawiana jest diagnoza bezdechu sennego. Bezdech senny jest często powiązany z chrapaniem; chrapanie natomiast częściej notowane jest u mężczyzn niż u kobiet.
Najczęściej przyczyną bezdechu sennego jest otyłość, a wśród czynników zlokalizowanych w jamie ustnej wymienia się: przerost migdałków podniebiennych, cofnięcie żuchwy, wąskie, wysoko wysklepione podniebienie twarde, język olbrzymi[1],[2].
Zarówno chrapanie, jak i obturacyjny bezdech senny mają daleko idące konsekwencje – zarówno dla zdrowia ogólnego, jak i zdrowia jamy ustnej.
Zdrowie jamy ustnej może ulegać pogorszeniu w wyniku bezdechu sennego bądź chrapania bezpośrednio lub pośrednio.
Pośredni wpływ bezdechu sennego na zdrowie jamy ustnej
- Zakłócenie naturalnego rytmu snu – obniża to jakość snu i wpływa negatywnie na wiele funkcji życiowych. W rezultacie – może narażać na większe ryzyko rozwoju chorób cywilizacyjnych, takich jak na przykład otyłość, demencja, choroba Alzheimera. Otyłość negatywnie wpływa na zdrowie jamy ustnej, ponieważ zwiększa ryzyko rozwoju cukrzycy typu drugiego. Zaburzenia funkcji poznawczych skutkują natomiast pogorszeniem sprawności w utrzymaniu higieny jamy ustnej na odpowiednim poziomie; chory może również notorycznie zapominać o szczotkowaniu zębów czy wyjmowaniu i oczyszczaniu protez stomatologicznych. Konsekwencją tego będą stany zapalne w jamie ustnej i próchnica zębów
- Niedotlenienie – wiąże się z pogorszeniem metabolizmu wewnątrzkomórkowego, a także zwiększa ryzyko wystąpienia stresu oksydacyjnego, co z kolei może podnosić ryzyko rozwoju nowotworów.
- Spadek odporności – może przełożyć się na większą podatność na zakażenia jamy ustnej wirusami, bakteriami, grzybami.
- Stres – wynikający z niedostatku snu może zwiększać ryzyko refluksu żołądkowo-przełykowego, którego skutkiem mogą być stany zapalne śluzówki jamy ustnej i demineralizacja i erozja szkliwa.
Operacje rekonstrukcyjne w obrębie głowy i szyi wykonywane są zarówno ze względów czynnościowych, jak i estetycznych. Leczenie chirurgiczne zaburzeń (np. słuchu, mowy, wzroku i in.) należy łączyć z poprawą wyglądu; rozgraniczanie tych celów i koncentracja tylko na jednym z nich pogarsza jakość życia i wyniki leczenia. Wśród najczęstszych przyczyn wykonywania rekonstrukcji w obrębie głowy i szyi wymienia się nowotwory skóry i tkanek miękkich, urazy i oparzenia.
Metody leczenia rekonstrukcyjnego w obrębie głowy i szyi
Operacje odtwórcze w obrębie głowy i szyi stanowią wyzwanie dla chirurgów; metody leczenia rekonstrukcyjnego różnią się stopniem złożoności i trudności. Za najniższy stopień uznaje się proste zespalanie ran, które wywiera jednak istotny wpływ na przebieg procesu gojenia i wygląd blizn pooperacyjnych. Kolejne stopnie stanowią przeszczepy nieunaczynione skóry, nerwów, chrząstki i powięzi, przemieszczanie tkanek z sąsiedztwa ubytku (plastyka miejscowa) oraz przenoszenie płatów z odległych okolic ciała (tradycyjne/mikrochirurgiczne). Na szczycie drabiny rekonstrukcyjnej znajdują się – skomplikowane i wymagające technicznie – operacje czaszkowo-twarzowe.
Zgodnie z zasadą ogólną, w trakcie leczenia należy rozważać stosowanie metod od najprostszych do najbardziej zaawansowanych, np. od prostego zszycia tkanek, przez przeszczepy, płaty z sąsiedztwa i płaty odległe po płaty z zespoleniem mikronaczyniowym. Istotna jest również reguła „równoramiennego trójkąta rekonstrukcyjnego”, zgodnie z którą „bezpieczeństwo pacjenta, wygląd i funkcja” mają znaczenie równorzędne. Dobre efekty estetyczne można uzyskać, prowadząc linie cięcia wzdłuż naturalnych bruzd i fałdów skórnych, tzw. linii Langera. Istotne jest również odpowiednie założenie szwów – na przygotowane, oczyszczone brzegi rany, po uzyskaniu dobrej hemostazy, unikając nadmiernego napięcia.
Do najczęstszych przyczyn operacji rekonstrukcyjnych w obrębie głowy i szyi należą wady wrodzone, urazy i nowotwory, w tym:
- nowotwory twarzy i skalpu, zwłaszcza raki płaskonabłonkowe skóry;
- nowotwory szyi, w szczególności nowotwory okolicy ślinianek, tarczycy i przytarczyc.
Na wybór metody leczenia wpływa m.in. stan ogólny, płeć i wiek pacjenta oraz jego gotowość do współpracy i przestrzegania zaleceń okołooperacyjnych. Planując operacje odtwórcze, należy uwzględnić także stopień zakażenia ran (na ogół przyjmuje się, że granicą jest obecność >105 drobnoustrojów na 1g tkanki), rodzaj i charakter zmian bliznowatych (powinny być miękkie i elastyczne). Więcej
wiesz, że...
dentysta.eu
- Ostatni dzwonek, aby tanio wymienić plomby amalgamatowe na lepsze i zdrowsze
- Co pacjenci sądzą o dentystach i jak (nie)wiele na ten temat wiedzą stomatolodzy
- Zapowiedź wyników badania – czego oczekują pacjenci i co dentyści wiedzą o pacjentach
- Pacjenci – widma prześwietleni: wyniki ankiety o umawianiu wizyt
- Wyniki ankiety „Uśmiech a status społeczny”
forum
u nas!
 Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
 Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
 Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
 Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń
Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń