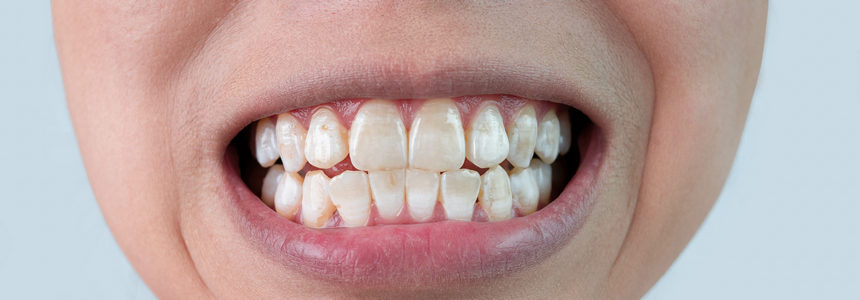
Ślina pełni bardzo ważną rolę w zapobieganiu próchnicy. Oprócz działania antybakteryjnego, dostarcza także składników niezbędnych do odbudowy szkliwa. Okazuje się jednak, że na podstawie ślinie można określić także ryzyko próchnicy. Poznajmy szczegóły eksperymentu, jaki przeprowadzili w tym zakresie naukowcy.
Badania zależności pomiędzy śliną a ryzykiem próchnicy
Ciekawego badania podjęli się naukowcy z Uniwersytetu Griffitha w Australii. W badaniu wzięto pod uwagę takie czynniki jak intensywność produkcji śliny oraz liczbę zawartych w niej chorobotwórczych bakterii i drożdżaków. Czynniki te zestawiono ze stopniem zaawansowania próchnicy, aby ocenić w jakiej mierze wpływają na ryzyko rozwoju próchnicy.
Do badania zaproszono łącznie 408 dzieci w wieku od 5 do 17 lat, jednak do ostatniego etapu badawczego zgłosiło się jedynie 208 dzieci i to one zostały uznane za uczestników badania. Zadanie dzieci polegało na zgłaszaniu się na spotkania, organizowane co jakiś czas w latach 2015-2017. Podczas każdej takiej wizyty dzieci poddawano rutynowej kontroli, w ramach której dokonywano pomiaru przepływu śliny, odczynu śliny oraz zawartych w niej patogennych bakterii. Korzystając ze wskaźników International Caries Detection and Assessment System, oceniano także postęp próchnicy zębów. Więcej
Magnez jest jednym z najważniejszych pierwiastków wspierających zdrowie jamy ustnej. Jego niedobory odbijają się negatywnie na strukturze i wytrzymałości zębów oraz kości przyzębia, na zdrowiu i odporności miękkich tkanek jamy ustnej oraz na właściwościach śliny. Z tego powodu niedobór magnezu w diecie może doprowadzić – bezpośrednio i pośrednio – do poważnych uszkodzeń w obrębie całego narządu żucia.
Magnez wraz z wapniem i fosforem stanowi podstawowy budulec twardych tkanek jamy ustnej – szkliwa, zębiny, cementu korzeniowego oraz kości przyzębia. Pierwiastek ten bierze udział w tworzeniu struktury mineralnej tych tkanek. Jest też zaangażowany w ponad 300 reakcji biochemicznych, jakie zachodzą w komórkach i stanowi składnik śliny. Magnez pełni także rolę regulacyjną, gdyż wspomaga normowanie poziomu wapnia we krwi. Bierze też udział w aktywacji witamin z grupy B i witaminy D, które są bardzo istotne dla zachowania zdrowia jamy ustnej. Witaminy z grupy B są kofaktorami wielu enzymów, biorą udział w podziałach komórkowych i prawidłowym funkcjonowaniu śluzówki jamy ustnej. Z kolei witamina D jest niezbędna do niezakłóconego formowania tkanek mineralnych i stanowi klucz do sprawnie działającej odporności.
Z uwagi na szerokie spektrum aktywności magnezu w komórkach i tkankach jamy ustnej oraz w ślinie, konsekwencje niedoboru tego pierwiastka dla zdrowia obszaru oralnego są dalekosiężne. Niektórzy badacze nawet sądzą, że magnez jest ważniejszy niż wapń w utrzymaniu jamy ustnej w zdrowiu, gdyż niedostatek tego pierwiastka może zakłócać równowagę w tym obszarze na wiele różnych sposobów i pośrednio doprowadzić do tak poważnych konsekwencji dalszych, jak utrata zębów wskutek próchnicy czy paradontozy, a nawet wady zgryzu i nowotwory. Widoczne jest to szczególnie wyraźnie u palaczy. Więcej
Rak wodny (łac. noma, cancrum oris) to choroba bakteryjna, o której słyszy się stosunkowo rzadko. Choć najczęściej dotyka noworodki i małe dzieci, czasem pojawia się również u dorosłych, powodując poważne problemy natury stomatologicznej, a nawet prowadząc do bezzębia. Poznajmy objawy i sposoby leczenia raka wodnego.
Objawy raka wodnego
Rak wodny atakuje tkanki twarzoczaszki, czyli okolice jamy ustnej, warg i policzków. Winowajcą tej choroby są bakterie bytujące w obrębie jamy ustnej. Prowadzą do martwiczego zapalenia tkanek, czyli innymi słowy – do ich niszczenia. Zwykle wszystko zaczyna się od niegroźnego zapalenia dziąseł. Następnie, działalność bakterii powoli ogarnia błony śluzowe policzków i znajdujące się pod nimi tkanki miękkie. Pacjenci wzmagają się wówczas z obrzękiem tkanek i odrażającym zapachem z ust. W zaawansowanym stadium raka wodnego tworzą się przetoki, a także dochodzi do rozchwiania i utraty zębów. Objawom tym może towarzyszyć gorączka. Na raka wodnego wskazuje także podwyższony poziom leukocytów. Można zbadać go wykonując morfologię krwi. Więcej
W przypadku pacjentów z chorobami przyzębia, szczotkowanie zębów jest szczególnie ważne. Tkanki otaczające ich zęby są bowiem wyjątkowo podatne na stany zapalne powodowane nagromadzeniem płytki nazębnej. Jaka częstotliwość szczotkowania jest zatem odpowiednia?
Jak często myć zęby przy problemach periodontologicznych?
Znalezienia odpowiedzi na to pytanie podjęli się naukowcy z University of Santa Maria w Brazylii. Do eksperymentu zaprosili 42 osoby, które w przeszłości borykały się z chorobami przyzębia i pozostają pod stałą opieką periodontologa. Każdy z uczestników badania miał nie mniej niż 35 lat i przynajmniej 12 zębów własnych. Dla uzyskania miarodajnych wyników wybrano jedynie osoby niepalące, niechorujące na cukrzycę, kserostomię, zaburzenia psychomotoryczne oraz niebędące w ciąży ani w trakcie leczenia stałym aparatem ortodontycznym. Osoby te nie przyjmowały też leków przeciwzapalnych ani antybiotyków w okresie 3 miesięcy przed rozpoczęciem badania. Na wstępie dokonano oceny stanu ich uzębienia oraz dziąseł.
Wyniki badania
Badanych podzielono na trzy grupy. Grupa I miała szczotkować zęby co 12h, grupa II – co 24h, a grupa III – co 48h. Eksperyment trwał 90 dni. Oceny stanu dziąseł dokonano nie tylko po jego zakończeniu, ale także w trakcie – w 15 i 30 dniu. Więcej
Ból ustno-twarzowy to częsta przyczyna zgłaszania się pacjentów do gabinetu stomatologicznego. Ból może mieć podłoże zębopochodne (np. próchnica powikłana zapaleniem miazgi, ropień zębopochodny) i nie stwarzać trudności diagnostycznych. W przypadkach mniej jednoznacznych, kiedy klinicznie i radiologicznie nie udaje się ustalić, czy to przyczyna zębopochodna, konieczna jest dokładna analiza i ocena bólu – jego charakteru, natężenia, lokalizacji, czasu trwania, czynników, które objawy inicjują, nasilają lub łagodzą. Badanie kliniczne i szczegółowy wywiad mogą ujawnić objawy dodatkowe, sugerujące związek z konkretnymi stanami chorobowymi.
Ból ustno-twarzowy może być patologią, w której dolegliwości występują epizodycznie lub stale.
Ból ustno-twarzowy – ciągłe dolegliwości bólowe
Atypowy ból twarzy – przewlekły ból twarzy o nieznanej etiologii, w 50% przypadków współwystępuje z depresją lub stanami lękowymi, częściej dotyczy kobiet po 30. roku życia. Objawia się ciągłymi, jednostronnymi dolegliwościami bólowymi utrzymującymi się od przebudzenia do zaśnięcia. Dolegliwości dotyczą zazwyczaj jednej strony szczęki.
Atypowy ból zębów – przypomina atypowy ból twarzy (podejrzewa się, że ma podobny komponent psychologiczny). Ból jest ciągły, tępy, „świdrujący”, ograniczony do jednego zęba lub obszaru bezzębnego, który klinicznie i radiologicznie nie wykazuje żadnych nieprawidłowości.
Zaburzenia funkcji stawu skroniowo-żuchwowego – choroba o niejasnej etiologii, wiązana z zaburzeniami zwarcia, parafunkcjami, utratą zębów bocznych, stanami lękowymi, depresją; w sporadycznych przypadkach pacjent łączy początek objawów z urazem miejscowym podczas żucia lub ziewania. Na obraz kliniczny schorzenia składa się ciągły, tępy ból, jedno- lub dwustronny okolicy przedusznej lub usznej. Ból może zaostrzać się i promieniować do skroni, szczęki lub potylicy. Może towarzyszyć mu szczękościsk, bolesność dotykowa stawu, ból głowy, ograniczenie ruchu żuchwy. Więcej
Histiocytoza z komórek Langerhansa (Langerhans cell histiocytosis; LCH) to rzadka choroba o nieznanej etiologii i zróżnicowanym obrazie klinicznym. W jej przebiegu dochodzi do akumulacji komórek o morfologii histiocytów, które tworzą ogniska w różnych narządach – najczęściej w kościach i skórze, nieco rzadziej w ośrodkowym układzie nerwowym, węzłach chłonnych, płucach, szpiku kostnym i in.
LCH może objawiać się jako miękki guzek lub uwypuklenie kości, nietypowe zmiany skórne, wyciek z przewodu słuchowego z bólem, obrzękiem i powiększeniem węzłów chłonnych. Rozpoznanie stawia się na podstawie badania histopatologicznego zajętego narządu.
LCH: etiologia i patogeneza
Etiopatogeneza histiocytozy z komórek Langerhansa pozostaje niejasna. Samoistna regresja zmian (w niektórych przypadkach) i udział komórek zapalnych w utkaniu guza sugerują zmianę reaktywną. Szybka i niekontrolowana progresja procesu chorobowego (u części pacjentów), hamowanego wyłącznie chemioterapią, wskazuje natomiast na charakter rozrostowy.
Najnowsze badania potwierdziły, że u ok. 50% chorych występują mutacje w genie BRAF, często łączone z agresywnym przebiegiem choroby. Rzadziej stwierdza się zmiany w innych genach związanych z kinazą MAPK (nitrogen-activated protein kinase): MEK albo ERK.
Czynniki, pod wpływem których dochodzi do rozwoju LCH, nie zostały w pełni poznane. Uważa się, że rolę inicjującą mogą odgrywać antygeny zewnątrzpochodne, które uruchamiają patologiczną odpowiedź immunologiczną. W zajętych narządach dochodzi do powstania ziarniniaków, uwalniania cytokin i uszkodzenia tkanek.
Podstawowe komórki, które odpowiadają za powstawanie nacieków w tkankach i narządach, wywodzą się ze szpiku kostnego. (Nacieki komórkowe złożone są głównie z histiocytów, poza tym z: limfocytów, makrofagów, plazmocytów, granulocytów kwasochłonnych.) Więcej
Z reguły rodzice troszczą się o zdrowie swoich dzieci najlepiej, jak potrafią. Czasem jednak popadają w choroby, które utrudniają im sprawowanie właściwej opieki nad dzieckiem. Skutki zaniedbań rodzicielskich mogą być widoczne między innymi w stanie uzębienia dziecka.
Stan zębów dziecka w rękach rodziców
Dużo mówi się o tym, że o zęby trzeba dbać już od najmłodszych lat. To prawda, ale w początkowych latach życia istotną rolę w tym zakresie odgrywają rodzice. To oni wyrabiają w dziecku nawyk regularnego szczotkowania zębów oraz są pierwszymi osobami, które instruują, jak prawidłowo należy to robić. Czuwają także nad tym, aby ich pociechy nie zaniedbywały higieny zębów.
Zdolność do właściwego pełnienia obowiązków rodzicielskich w dużej mierze zależy od stanu psychicznego rodziców, w tym zwłaszcza matki. Dysfunkcje w tym zakresie przekładają się między innymi na stan zdrowia zębów dziecka. Problemowi temu postanowili przyjrzeć się bliżej pracownicy Tohoku University Hospital w Japonii. Co wynikło z badań? Więcej
Według Światowej Organizacji Zdrowia (WHO) klasyfikacja zaawansowania próchnicy (decay; D) opiera się na 4-punktowej skali:
- D1: zmiana w szkliwie bez naruszenia powierzchni (bez ubytku)
- D2: zmiana w szkliwie z ubytkiem minimalnym
- D3: zmiana w zębinie (z ubytkiem lub bez ubytku tkanek)
- D4: zmiana sięgająca miazgi.
D1: próchnica początkowa (caries incipiens)
Próchnica początkowa, wczesna zmiana próchnicowa (D1) klinicznie objawia się jako biała, mętna plama, łatwa do odróżnienia od zdrowego szkliwa, zwłaszcza na osuszonej powierzchni zęba. Jeśli zmiana ujawnia się wyłącznie po wcześniejszym osuszeniu, prawdopodobnie jest mniej zaawansowana. Powierzchnia zmiany aktywnej klinicznie jest kredowa lub matowa; w niektórych przypadkach obserwuje się jej brązowe zabarwienie, związane z adsorpcją barwników w porowate szkliwo.
Zmiany tego rodzaju mogą występować w jamie ustnej przez długi czas. Szkliwo jest twarde, bez ubytku i bez jakichkolwiek nieprawidłowości na radiogramie. Staranne usuwanie płytki może zatrzymać progresję. Zatrzymana zmiana jest odporniejsza na działanie kwasów (w por. do szkliwa zdrowego). To proces odwracalny w wyniku remineralizacji przy eliminacji płytki i dowozie jonów fluorkowych (fluorkowane pasty do zębów). W warunkach niesprzyjających remineralizacji zmiana ulega progresji i powstaje ubytek tkanki.
Wczesna zmiana próchnicowa na powierzchniach gładkich (wolnych i stycznych) umiejscawia się w okolicach zalegania płytki, przyszyjkowych – na powierzchniach wargowych/językowych równolegle do brzegu dziąsłowego i na powierzchniach stycznych (poniżej punktu stycznego). Ryzyko jej wystąpienia jest większe u pacjentów ortodontycznych, w przypadku złej higieny jamy ustnej i niewystarczającego stosowania fluorków. Więcej
Agenezja zębów to wrodzony brak zawiązków zębów – jest jedną z najczęstszych wad rozwojowych w uzębieniu, które notuje się u człowieka. Rozpoznaje się ją, kiedy określone zęby nie rozwijają się w jamie ustnej, a ponadto nie są widoczne podczas obrazowania radiologicznego. Dotykała już naszych praprzodków w okresie paleolitu i towarzyszy człowiekowi współczesnemu. Istnieją nawet teorie, że w wyniku ewolucji w kolejnych pokoleniach będzie powszechna, a niedoliczbowość zębów wynikająca z wrodzonego braku zawiązków zębowych stanie się biologiczną normą.
Obecnie agenezję zębów częściej notuje się u płci żeńskiej niż męskiej. Wrodzony brak zawiązków zębowych może dotyczyć uzębienia mlecznego i/lub stałego. Szacuje się, że w Europie i Azji dotyka 0,4-0,9% populacji bardzo młodej, posiadającej zęby mleczne, natomiast u osób z zębami stałymi obserwuje się ją częściej, bo u 1–10% populacji.
Co ciekawe, wrodzony brak zawiązków zębów może występować jednocześnie u tej samej osoby z inną nieprawidłowością, a mianowicie zębami nadliczbowymi. Ten swoisty paradoks zwany jest hipo-hiperdoncją. Anomalię tę obserwuje się najczęściej w uzębieniu stałym. Jest to nieprawidłowość bardzo rzadka, która może występować samodzielnie bądź jako współistniejąca z innymi defektami, szczególnie z rozszczepem wargi i podniebienia, zespołem Downa i zespołem Elisa van Crevelda.
Agenezja – których zębów dotyczy najczęściej i jak się ją diagnozuje?
Wrodzony brak zawiązków zębowych najczęściej diagnozuje się w odniesieniu do trzecich zębów trzonowych, a także u osób, które dotknięte są innymi nieprawidłowościami w obrębie jamy ustnej bądź ogólnymi. Poza tym, najczęściej dotyczy ona drugich dolnych zębów przedtrzonowych, a także bocznych górnych zębów siecznych i drugich górnych zębów przedtrzonowych.
Agenezję zębów diagnozuje się:
- klinicznie – u 3-4 letniego dziecka w odniesieniu do zębów mlecznych oraz u 12-14-letniego nastolatka – w odniesieniu do zębów stałych;
- w badaniu radiologicznym – dzięki temu rozpoznanie może być postawione szybko, ponieważ zawiązki wszystkich zębów mlecznych i pierwszych zębów trzonowych stałych widać na radiogramach już od urodzenia.
Wykonanie badań radiologicznych, szczególnie pantomogramu, jest konieczne do wykluczenia zębów zatrzymanych i postawienia ostatecznej diagnozy. Więcej
Jon glinu i fluorek wykazują zdolność tworzenia stabilnych kompleksów (Al-F). Stale podejmowane są próby badań interakcji między tymi jonami oraz związku powstałych kompleksów z fluorozą. Dowiedziono np., że glin – zaburzając absorpcję fluorku – wpływa na redukcję fluorozy u zwierząt, natomiast stosunkowo nieduże dawki wodorotlenku glinu u ludzi mogą istotnie zmniejszać ilość pobieranego fluorku, a zwiększać wydalanie.
Zainteresowanie badaczy kompleksami Al-F i ich związkami z zaburzeniami mineralizacji i fluorozą nieustannie rośnie.
Ciemne i jasne strony fluorków
Fluorki (F-) są absorbowane do naszego ustroju przede wszystkim przez przewód pokarmowy i płuca. Wchłanianie jest szybsze w środowisku o niskim pH. Spożywanie produktów zawierających m.in. związki glinu ogranicza absorpcję fluorków w przewodzie pokarmowym przez tworzenie trudno rozpuszczalnych soli. Jon fluorkowy z osocza krwi przenika do tkanek (kumuluje się w kościach) lub do nerek (jest wydalany).
Dzięki badaniom nad oddziaływaniem związków fluoru na nasze zdrowie udało się ustalić znamienną zależność między fluorkami a próchnicą zębów. Wykazano, że skuteczna profilaktyka próchnicy polega na miejscowym działaniu fluorków na szkliwo. Fluorki zaburzają proces demineralizacji, przyspieszają remineralizację i hamują procesy wytwarzania kwasów przez płytkę bakteryjną. Jednak nadmierna ekspozycja na fluorki (długotrwała, zbyt duże dawki) może wywierać niekorzystny wpływ na zdrowie człowieka (m.in. osłabiać układ immunologiczny i układ nerwowy, prowadzić do ospałości lub depresji). Skutkiem zbyt dużych dawek fluorków jest fluoroza – choroba ogólnoustrojowa powodująca uszkodzenie wątroby, nerek, zaburzenia wzroku. Jedną z jej charakterystycznych manifestacji jest cętkowane zabarwienie na zębach i wzrost ich kruchości. To konsekwencja uszkodzenia ameloblastów (komórek budujących szkliwo) przez nadmiar tego pierwiastka, a także jego hamującego wpływu na działanie enzymów, co utrudnia mineralizację szkliwa. Podejrzewa się, że w rozwoju fluorozy szkliwa biorą udział białka G ameloblastów (białka te mogą uczestniczyć w zaburzeniach drogi sekrecyjnej ameloblastów we fluorozie szkliwa). Skutkiem mogą być także niekorzystne zmiany w układzie kostnym. W wyniku pogrubienia w kościach warstwy koronowej dochodzi do skrzywień i deformacji kręgosłupa. Odkładanie związków fluoru w kościach różni się zależnie od wieku – największą kumulację potwierdzono u dzieci (ponad 50%) i młodzieży (50%), znacznie niższa jest u seniorów (ok. 10%). Więcej
wiesz, że...
dentysta.eu
- Ostatni dzwonek, aby tanio wymienić plomby amalgamatowe na lepsze i zdrowsze
- Co pacjenci sądzą o dentystach i jak (nie)wiele na ten temat wiedzą stomatolodzy
- Zapowiedź wyników badania – czego oczekują pacjenci i co dentyści wiedzą o pacjentach
- Pacjenci – widma prześwietleni: wyniki ankiety o umawianiu wizyt
- Wyniki ankiety „Uśmiech a status społeczny”
forum
u nas!
 Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
 Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
 Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
 Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń
Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń