
Periodontalna chirurgia plastyczna jest jednym z najistotniejszych elementów kompleksowego leczenia estetycznego. Tkanki przyzębia są rusztowaniem dla zębów – ich stan i wygląd w znacznym stopniu wpływają na wynik leczenia estetycznego. W zakres terapii periodontologicznej wchodzą zabiegi rekonstrukcyjne, korygujące kształt lub usuwające tkanki w okolicy zębowo-wyrostkowej. Celem postępowania z tkankami przyzębia może być pokrycie odsłoniętych korzeni, wydłużenie koron klinicznych, augmentacja wyrostka zębodołowego, rekonturowanie tkanek i in.
Pokrycie recesji dziąsłowych i wydłużanie koron klinicznych
Jednym z najczęściej zgłaszanych problemów periodontologicznych jest odsłonięcie korzeni zębów na skutek dowierzchołkowej migracji tkanek przyzębia – defekt estetyczny, który może wiązać się z wyższą podatnością na próchnicę korzenia i nadwrażliwością zębów.
Częstość występowania odsłonięcia korzenia w wyniku recesji dziąsła wzrasta z wiekiem; etiologia problemu ma charakter wieloczynnikowy. Zalecanym postępowaniem (po eliminacji czynników etiologicznych) jest pokrycie odsłoniętego korzenia przeszczepem z tkanki łącznej (wolnym albo uszypułowanym). W niektórych przypadkach, by poprawić uzyskane efekty estetyczne, przeprowadza się dodatkowo niewielką gingiwoplastykę.
Zabieg wydłużania koron klinicznych wykonywany jest w celu korekty położenia i kształtu dziąsła, co pozwala zoptymalizować wynik leczenia estetycznego i poprawić dostęp do tkanek twardych zęba lub retencję dla uzupełnień protetycznych.
Gingiwoplastyka dotyczy tylko dziąsła; podczas tzw. gingiwoosteoplastyki wykonuje się korekcję dziąsła i kształtu kości podpierającej.
Wśród wskazań do zabiegu gingiwoplastyki wymienia się:
- asymetryczny przebieg girlandy dziąsłowej,
- krótki wymiar pionowy koron zębów,
- korekcję uśmiechu dziąsłowego (nadmierna ekspozycja dziąsła),
- korekcję hiperplastycznego dziąsła na skutek reakcji systemowej na leki.
Gingiwoplastyka może być także leczeniem wstępnym poprawiającym retencje tkanek zęba (złamanie poddziąsłowe, próchnica).
W celu modyfikacji przebiegu dziąseł i profilaktyki recesji wykonać można plastykę wędzidełek warg i policzków: frenulektomię (wycięcie przerosłego wędzidełka) lub frenulotomię (przecięcie i przesunięcie wędzidełka). Niedobór dziąsła zrogowaciałego może być wskazaniem do przeszczepu błony śluzowej i poszerzenia dziąsła zębodołowego.
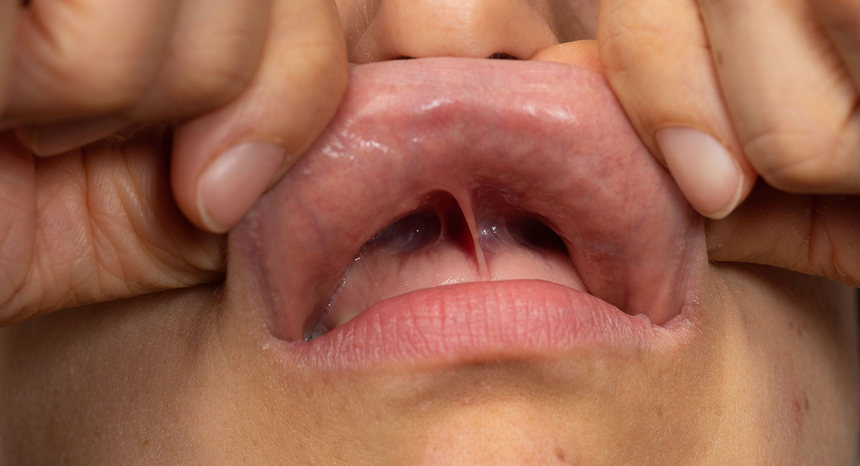 Fot. 1. Wędzidełko wargi górnej
Fot. 1. Wędzidełko wargi górnej
Augmentacja wyrostka zębodołowego
Przyczyną problemów natury estetycznej może być niedostateczny zasób tkanki kostnej – podparcia dla zębów i dziąseł. Do zaniku kostnego może dojść w wyniku ekstrakcji zęba lub chorób przyzębia.
Po usunięciu zęba lub implantu najczęściej występuje niedobór kości wyrostka zębodołowego – w kierunku wierzchołkowym i językowym lub podniebiennym. Bezzębny obszar łuku zębowego, wraz z zapadniętą kością wyrostka i tkankami miękkimi, znacznie utrudnia planowanie uzupełnień protetycznych i może wymagać rekonstrukcji z augmentacją bezzębnego odcinka.
Istnieją różne metody umożliwiające odbudowę zapadniętych obszarów grzbietu wyrostka, w tym: przeszczepy tkanek miękkich i/lub bloków kostnych, osteogeneza dystrakcyjna, sterowana regeneracja tkanek. Techniki te mogą być wykonywane samodzielnie lub w połączeniu, co pozwala zoptymalizować wyniki leczenia pod względem funkcjonalnym i estetycznym.
Na uwagę zasługują metody sterowanej regeneracji tkanek (guided tissue regeneration; GTR) oraz sterowanej regeneracji kości (guided bone regeneration; GBR), polegające na zastosowaniu materiałów kościozastępczych i kościopochodnych, które – zależnie od składu i pochodzenia – mogą wykazywać właściwości:
- osteogenne (osteogeneza – tworzenie nowej kości);
- osteokondukcyjne (osteokondukcja umożliwia proliferację komórek kości do miejsca augmentacji);
- osteoindukcyjne (osteoindukcja – stymulowanie tworzenia kości przez tkanki otaczające).
Materiały regenerujące kość dzieli się na:
- autogenne,
- allogenne,
- izogenne,
- ksenogenne,
- alloplastyczne.
Najlepszy materiał do augmentacji stanowi kość autogenna (własna) – uważana za „złoty standard” w GBR – to jedyny materiał, który wykazuje zdolność osteogenezy i zawiera żywe komórki kości.
wiesz, że...
dentysta.eu
- Ostatni dzwonek, aby tanio wymienić plomby amalgamatowe na lepsze i zdrowsze
- Co pacjenci sądzą o dentystach i jak (nie)wiele na ten temat wiedzą stomatolodzy
- Zapowiedź wyników badania – czego oczekują pacjenci i co dentyści wiedzą o pacjentach
- Pacjenci – widma prześwietleni: wyniki ankiety o umawianiu wizyt
- Wyniki ankiety „Uśmiech a status społeczny”
forum
u nas!
 Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
 Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
 Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
 Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń
Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń