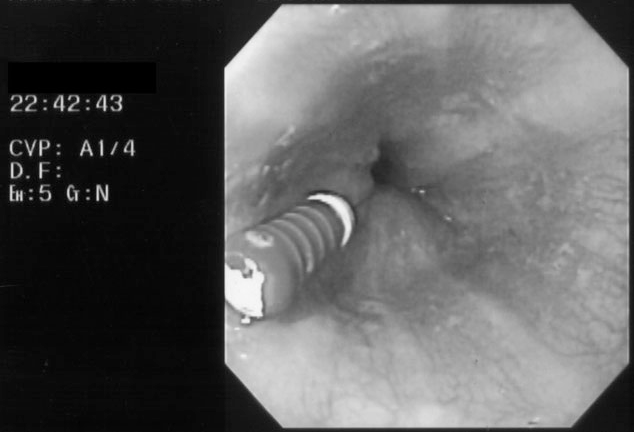
Połknięcie lub aspiracja ciała obcego to poważne powikłanie, do którego w gabinecie stomatologicznym dochodzi stosunkowo rzadko. Najczęściej połykane/aspirowane są drobne narzędzia endodontyczne, np. miazgociągi, pilniki, poszerzacze, a także igły do płukania kanałów, klamry do koferdamu, poza tym korony, mosty, protezy (zwłaszcza mikroprotezy), pierścienie i zamki ortodontyczne, ekstrahowane zęby, wypełnienia, wkłady koronowo-korzeniowe, implanty i in. Powikłanie częściej występuje u dzieci oraz u pacjentów, u których wykonano znieczulenie (zniesienie objawu czucia i redukcja odruchu wymiotnego), leczonych w pozycji leżącej lub półleżącej.
Połknięcie ciała obcego/narzędzia endodontycznego
W przypadku połknięcia ciała obcego rokowanie jest korzystniejsze (w por. do aspiracji do dróg oddechowych), ponieważ najczęściej – po przejściu przez przewód pokarmowy – ciało obce zostaje wydalone. Jeśli przemieści się do żołądka i dalszych odcinków przewodu pokarmowego, połknięciu mogą nie towarzyszyć żadne objawy (nie można jednak wykluczyć powikłania w postaci stanu zapalnego i martwicy jelita). Jeśli ciało obce/narzędzie tkwi w przełyku, pacjent odczuwa jego obecność, zwiększa się wydzielanie śliny, a ucisk na tchawicę może utrudniać oddychanie. Rzadko występuje świst krtaniowy, świszczący oddech lub ból w klatce piersiowej.
Postępowanie zależy od rodzaju połkniętego przedmiotu, jego lokalizacji i objawów klinicznych. Przy podejrzeniu połknięcia narzędzia endodontycznego wskazane jest wykonanie radiologicznych zdjęć przeglądowych jamy brzusznej. Pacjenci z prawidłowym obrazem rentgenowskim i z objawami mogą wymagać badań dodatkowych, np. endoskopii (brak objawów i prawidłowy wynik badania – zazwyczaj konieczna jest tylko obserwacja). W przypadku połknięcia narzędzia długiego i ostrego jak najszybciej należy je usunąć (gdy znajduje się jeszcze w żołądku), zazwyczaj z użyciem technik endoskopowych.
Aspiracja ciała obcego do dróg oddechowych
Do aspiracji ciała obcego/narzędzia do dróg oddechowych dochodzi rzadziej niż do połknięcia, ale aspiracja stanowi większe zagrożenie dla zdrowia i życia.
Zaaspirowane ciało obce może:
- znajdować się w drogach oddechowych, ale nie upośledzać istotnie oddychania
- częściowo upośledzać oddychanie
- zamykać drogi oddechowe częściowo (niedrożność częściowa, łagodna – przepływ powietrza zachowany) lub całkowicie (niedrożność całkowita, ciężka – przepływ powietrza jest niemożliwy).
Najczęściej zaaspirowane ciało obce (które przedostało się do dróg oddechowych), powoduje odruch kaszlowy i zostaje wykrztuszone. Całkowita niedrożność górnych dróg oddechowych jest stanem bezpośredniego zagrożenia życia.
Po zaaspirowaniu ciało obce zwykle trafia do światła oskrzeli, bardzo rzadko zatrzymuje się na wysokości krtani lub tchawicy. Ciało obce po przejściu do tchawicy częściej wpada do prawego oskrzela głównego (które jest szersze niż lewe). Pozycja leżąca lub uniesienie prawej ręki sprzyja przedostaniu się ciała obcego na stronę lewą.
Niedrożność dróg oddechowych spowodowana ciałem obcym – postępowanie[1]
Jeśli (dorosły) pacjent jest przytomny i oddycha, należy zachęcać go do kaszlu i odkrztuszenia ciała obcego.
Jeśli kaszel staje się nieefektywny, występują objawy osłabienia lub pacjent nie oddycha, należy przystąpić do wykonania uderzeń w okolicę międzyłopatkową:
- usunąć z jamy ustnej inne ciała obce
- stanąć za ratowanym,
- podeprzeć jego klatkę piersiową jedną ręką i pochylić go do przodu
- wykonać do pięciu gwałtownych uderzeń w okolicę międzyłopatkową nadgarstkiem drugiej ręki.
Jeśli uderzenia w okolicę międzyłopatkową są nieskuteczne, należy wykonać rękoczyn Heimlicha, polegający na uciśnięciu nadbrzusza i gwałtownym zwiększeniu ciśnienia w klatce piersiowej:
- stanąć za poszkodowanym i objąć go obiema rękami na wysokości nadbrzusza
- pochylić poszkodowanego do przodu
- zacisnąć dłoń w pięść i umieścić ją pomiędzy pępkiem a wyrostkiem mieczykowatym pacjenta
- objąć pięść drugą dłonią i wykonać gwałtowny ruch pięścią do wewnątrz i ku górze (ciało obce powinno ulec przemieszczeniu).
Jeśli – po wykonaniu pięciu uciśnięć nadbrzusza – niedrożność nie została usunięta, należy powtarzać uderzenia w okolicę międzyłopatkową na przemian z pięcioma rękoczynami Heimlicha aż do usunięcia ciała obcego lub do utraty przytomności.
Jeżeli pacjent straci przytomność, należy natychmiast przystąpić do czynności resuscytacyjnych i wezwać pogotowie.
[1] Wytyczne resuscytacji 2021 Europejskiej Rady Resuscytacji i Polskiej Rady Resuscytacji. Kraków 2021.
wiesz, że...
dentysta.eu
- Ostatni dzwonek, aby tanio wymienić plomby amalgamatowe na lepsze i zdrowsze
- Co pacjenci sądzą o dentystach i jak (nie)wiele na ten temat wiedzą stomatolodzy
- Zapowiedź wyników badania – czego oczekują pacjenci i co dentyści wiedzą o pacjentach
- Pacjenci – widma prześwietleni: wyniki ankiety o umawianiu wizyt
- Wyniki ankiety „Uśmiech a status społeczny”
forum
u nas!
 Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
 Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
 Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
 Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń
Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń