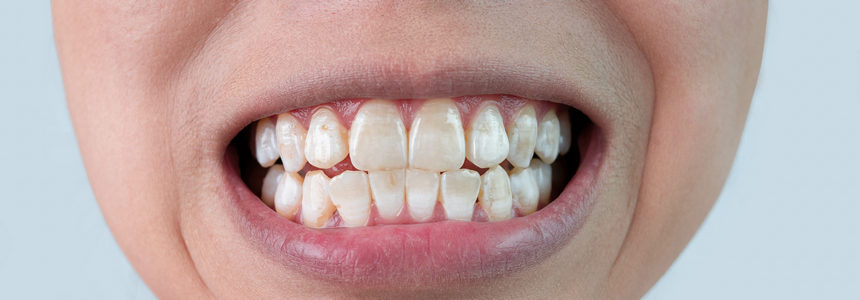
Szyna okluzyjna, zwana też „ochraniaczem zwarciowym”, to wyjmowany aparat, najczęściej z twardego akrylu, odpowiednio dopasowanego do powierzchni zgryzowej i brzegów siecznych zębów w łuku, który tworzy dokładne kontakty zwarciowe z zębami w łuku przeciwstawnym. Szyny okluzyjne mają szerokie zastosowanie, m.in. przy ustalaniu optymalnych warunków zwarciowych (reorganizacja odruchowej aktywności nerwowo-mięśniowej) i w celu ochrony zębów i tkanek przyzębia przed nieprawidłowymi siłami, które mogą powodować uszkodzenie i ścieranie zębów. Ochronne szyny zgryzowe zaleca się m.in. pacjentom cierpiącym na bruksizm nocny z niszczeniem uzębienia. Ich skuteczność w dużym stopniu zależy od edukacji, gotowości do współpracy i zaangażowania pacjenta.
Ochronne szyny okluzyjne – wskazania
Odbudowa, zmiana morfologii albo położenia zęba wiąże się z tworzeniem nowych wzorców okluzji w ośrodkowym układzie nerwowym – ich wykształcenie często wymaga czasu. „Nowe” uzupełnienie protetyczne narażone jest na uszkodzenia w okresie adaptacji do zmienionego schematu okluzji, a także u pacjentów z bruksizmem. Szyna okluzyjna z akrylu, przekazana pacjentowi po zacementowaniu uzupełnień, może temu zapobiegać.
Ochronna szyna zgryzowa zalecana jest m.in. pacjentom po rekonstrukcji uzębienia ze skłonnością do bruksizmu. Szczególna grupę stanowią pacjenci, którzy poddali się leczeniu z powodu startego uzębienia właśnie na skutek bruksizmu. Szyny ochronne są wskazane, nawet jeśli w czasie leczenia odtwórczego udało się usunąć interferencje zwarciowe i zapewnić prawidłowe prowadzenie przy ruchach bocznych i protruzyjnych. Wyniki badań wskazują, że u pacjentów z bruksizmem w wywiadzie, nawyki mięśniowe często utrzymują się – mimo zoptymalizowanego schematu okluzji.
Stosowanie szyny okluzyjnej może być szczególnie korzystne w przypadkach ciężkiego bruksizmu. Pokrycie wszystkich zębów w łuku zmniejsza odpowiedź mechanoreceptorów poszczególnych zębów i może zapobiegać efektowi odbicia w przypadku zębów poddanych intruzji. Szyna zgryzowa chroni również przed starciem tkanki zęba i uzupełnienia (starciu ulega akryl) i rozkłada siły generowane przez bruksizm na kilka zębów, co redukuje ryzyko złamania uzupełnienia lub urazu więzadła przyzębnego. Prawidłowo użytkowana szyna okluzyjna umożliwia kontrolę obciążenia stawów skroniowo-żuchwowych, zębów i powierzchni zgryzowych.
Decyzja o leczeniu szyną zgryzową powinna być poprzedzona dokładną oceną struktur ustno-twarzowych i żuchwy. Do wykonania dopasowanej, funkcjonalnej szyny ochraniającej konieczne jest odwzorowanie warunków w jamie ustnej (rejestracja warunków zwarciowych, wyciski dobrej jakości i in.). Z powodu niesymetrycznych miejsc starcia na szynie zgryzowej niezbędne bywa okresowe dostosowywanie szyny, a po dłuższym czasie użytkowania – wymiana. Zazwyczaj zaleca się, by czas użytkowania szyny w ciągu doby nie przekraczał 10 godzin. Więcej
W ostatnich dekadach obserwuje się stały wzrost liczby pacjentów z zaburzeniami czynnościowymi układu stomatognatycznego, którzy zgłaszają się po pomoc stomatologiczną. Do kluczowych elementów klinicznej oceny czynnościowej układu stomatognatycznego (zwłaszcza układu mięśniowego i stawów skroniowo-żuchwowych) należy ocena ruchów żuchwy: pionowych (opuszczania/unoszenia żuchwy), przednio-tylnych (wysuwania i cofania żuchwy), bocznych (prawo- i lewostronnych).
Ruchy opuszczania i unoszenia żuchwy (rozwierania i zwierania)
Ruch opuszczania żuchwy (odpowiadający otwieraniu ust) zachodzi w czasie skurczu mięśni: skrzydłowych bocznych dolnych, żuchwowo-gnykowych, bródkowo-gnykowych i dwubrzuścowych. Wówczas głowy stawowe ulegają przesunięciu na szczyt guzków stawowych, a krążki stawowe ślizgają się ku przodowi. Początkowo to tzw. ruch zawiasowy (obrotowy – obrót głowy stawowej żuchwy w stawie skroniowo-żuchwowym) odbywający się między głowami stawowymi i krążkami stawowymi. Drugą składową ruchu głowy stawowej (drogi stawowej) jest ruch ślizgowy do przodu: przesunięcie głów stawowych wraz z krążkami po stokach guzków stawowych.
Ruch unoszenia żuchwy (zamykanie ust) następuje w czasie skurczu mięśni: żwaczy, mięśni skrzydłowych przyśrodkowych, skrzydłowych bocznych górnych i skroniowych. W pierwszej fazie ruchu głowy stawowe przesuwają się wraz z krążkami stawowymi ze szczytu guzków stawowych ku podstawie. Dalsze unoszenie żuchwy zachodzi przy ruchu ślizgowym ku tyłowi i ruchu zawiasowym głów stawowych.
Ruchy wysuwania i cofania żuchwy (protruzyjne i retruzyjne)
Wysuwanie żuchwy (ruch protruzyjny) zachodzi podczas skurczu mięśni skrzydłowych bocznych dolnych, mięśni żwaczy i mięśni skroniowych. Ruch żuchwy ku przodowi w kontakcie zębów przeciwstawnych powinno poprzedzać wstępne obniżenie żuchwy (eliminacja zaklinowania guzkowego i zachodzenia siekaczy). Więcej
Według Światowej Organizacji Zdrowia (WHO) klasyfikacja zaawansowania próchnicy (decay; D) opiera się na 4-punktowej skali:
- D1: zmiana w szkliwie bez naruszenia powierzchni (bez ubytku)
- D2: zmiana w szkliwie z ubytkiem minimalnym
- D3: zmiana w zębinie (z ubytkiem lub bez ubytku tkanek)
- D4: zmiana sięgająca miazgi.
D1: próchnica początkowa (caries incipiens)
Próchnica początkowa, wczesna zmiana próchnicowa (D1) klinicznie objawia się jako biała, mętna plama, łatwa do odróżnienia od zdrowego szkliwa, zwłaszcza na osuszonej powierzchni zęba. Jeśli zmiana ujawnia się wyłącznie po wcześniejszym osuszeniu, prawdopodobnie jest mniej zaawansowana. Powierzchnia zmiany aktywnej klinicznie jest kredowa lub matowa; w niektórych przypadkach obserwuje się jej brązowe zabarwienie, związane z adsorpcją barwników w porowate szkliwo.
Zmiany tego rodzaju mogą występować w jamie ustnej przez długi czas. Szkliwo jest twarde, bez ubytku i bez jakichkolwiek nieprawidłowości na radiogramie. Staranne usuwanie płytki może zatrzymać progresję. Zatrzymana zmiana jest odporniejsza na działanie kwasów (w por. do szkliwa zdrowego). To proces odwracalny w wyniku remineralizacji przy eliminacji płytki i dowozie jonów fluorkowych (fluorkowane pasty do zębów). W warunkach niesprzyjających remineralizacji zmiana ulega progresji i powstaje ubytek tkanki.
Wczesna zmiana próchnicowa na powierzchniach gładkich (wolnych i stycznych) umiejscawia się w okolicach zalegania płytki, przyszyjkowych – na powierzchniach wargowych/językowych równolegle do brzegu dziąsłowego i na powierzchniach stycznych (poniżej punktu stycznego). Ryzyko jej wystąpienia jest większe u pacjentów ortodontycznych, w przypadku złej higieny jamy ustnej i niewystarczającego stosowania fluorków. Więcej
Nie od dziś wiadomo, że to, co jemy, w znacznej mierze wpływa na nasze zdrowie. Ważnym elementem diety są między innymi ryby. Ostatnie badania naukowców pozwoliły odkryć, że spożywanie ryb korzystnie wpływa na zdrowie dziąseł, choć zależność ta występuje tylko u mężczyzn.
Biomarker CMPF
Ryby dostarczają szeregu cennych witamin i minerałów, w tym m.in. witaminę A, D, E, B, żelazo, magnez, potas, wapń, fluor, jod i selen. Są także źródłem kwasów omega-3, a jak wykazały badania, suplementacja tymi kwasy istotnie wspiera leczenie paradontozy. Okazuje się, że ryby mogą pomóc także mężczyznom, którzy borykają się ze skłonnością do zapalenia dziąseł.
Aby określić, czy dieta danej osoby bogata jest w ryby, wystarczy pobrać próbkę krwi i zbadać poziom biomarkera CMPF. To nazwa, pod którą kryje się kwas 3-karboksy-4-metylo-5-propylo-2-furanpropionowy. Im większe spożycie ryb, tym większy poziom wspomnianego biomarkera. Specjaliści sugerują, że ryby należy jadać minimum raz w tygodniu, a najlepiej 2-3 razy. Warto wybierać świeże ryby, gdyż ryby konserwowane pozbawione są znacznej części składników odżywczych. Więcej
Wsparciem dla osób z dysfunkcjami stawu skroniowo-żuchwowego jest przede wszystkim fizjoterapia stomatologiczna. Jednak nawet najlepsza terapia będzie mało skuteczna, jeśli nie zaprzestaniemy kultywowania złych nawyków obciążających wspomniane stawy. Dowiedzmy się, o jakich nawykach mowa.
Odpowiednia postawa ciała
Choć na pierwszy rzut oka to, jak siedzimy, wydaje się nie mieć związku z obciążaniem stawów skroniowo-żuchwowych, w rzeczywistości ma duże znaczenie. Unikajmy garbienia się, gdyż powoduje ono zmianę pracy mięśni, a jednocześnie ruchomości żuchwy. Niewskazane jest również częste i długotrwałe pochylanie głowy. Powinna ona być w jednej płaszczyźnie z odcinkiem kręgosłupa szyjnego. Wiele osób ma także nawyk podpierania brody rękami. Powoduje on nacisk na stawy i mięśnie żuchwy oraz wypychanie krążka stawowego, czego konsekwencją mogą być zaburzenia ruchomości żuchwy. Podpieranie brody tworzy także nacisk na zęby, który może uszkadzać szkliwo.
Niewłaściwe żucie i złe nawyki
Codziennie podczas przeżuwania pokarmów wykonujemy dużą liczbę ruchów żuchwą. Jeśli robimy to niewłaściwie, z każdym ruchem pogłębiamy problemy związane ze stawami skroniowo-żuchwowymi. Osoby borykające się z nimi powinny starać się przeżuwać pokarm po obydwu stronach, aby równomiernie obciążać stawy skroniowo-żuchwowe. Pamiętajmy jednak, aby ich nie nadwyrężać. Nie sięgajmy zatem po gumę po żucia albo pokarmy wymagające żmudnego przeżuwania. Unikajmy także twardych pokarmów. Więcej
Agenezja zębów to wrodzony brak zawiązków zębów – jest jedną z najczęstszych wad rozwojowych w uzębieniu, które notuje się u człowieka. Rozpoznaje się ją, kiedy określone zęby nie rozwijają się w jamie ustnej, a ponadto nie są widoczne podczas obrazowania radiologicznego. Dotykała już naszych praprzodków w okresie paleolitu i towarzyszy człowiekowi współczesnemu. Istnieją nawet teorie, że w wyniku ewolucji w kolejnych pokoleniach będzie powszechna, a niedoliczbowość zębów wynikająca z wrodzonego braku zawiązków zębowych stanie się biologiczną normą.
Obecnie agenezję zębów częściej notuje się u płci żeńskiej niż męskiej. Wrodzony brak zawiązków zębowych może dotyczyć uzębienia mlecznego i/lub stałego. Szacuje się, że w Europie i Azji dotyka 0,4-0,9% populacji bardzo młodej, posiadającej zęby mleczne, natomiast u osób z zębami stałymi obserwuje się ją częściej, bo u 1–10% populacji.
Co ciekawe, wrodzony brak zawiązków zębów może występować jednocześnie u tej samej osoby z inną nieprawidłowością, a mianowicie zębami nadliczbowymi. Ten swoisty paradoks zwany jest hipo-hiperdoncją. Anomalię tę obserwuje się najczęściej w uzębieniu stałym. Jest to nieprawidłowość bardzo rzadka, która może występować samodzielnie bądź jako współistniejąca z innymi defektami, szczególnie z rozszczepem wargi i podniebienia, zespołem Downa i zespołem Elisa van Crevelda.
Agenezja – których zębów dotyczy najczęściej i jak się ją diagnozuje?
Wrodzony brak zawiązków zębowych najczęściej diagnozuje się w odniesieniu do trzecich zębów trzonowych, a także u osób, które dotknięte są innymi nieprawidłowościami w obrębie jamy ustnej bądź ogólnymi. Poza tym, najczęściej dotyczy ona drugich dolnych zębów przedtrzonowych, a także bocznych górnych zębów siecznych i drugich górnych zębów przedtrzonowych.
Agenezję zębów diagnozuje się:
- klinicznie – u 3-4 letniego dziecka w odniesieniu do zębów mlecznych oraz u 12-14-letniego nastolatka – w odniesieniu do zębów stałych;
- w badaniu radiologicznym – dzięki temu rozpoznanie może być postawione szybko, ponieważ zawiązki wszystkich zębów mlecznych i pierwszych zębów trzonowych stałych widać na radiogramach już od urodzenia.
Wykonanie badań radiologicznych, szczególnie pantomogramu, jest konieczne do wykluczenia zębów zatrzymanych i postawienia ostatecznej diagnozy. Więcej
Melatonina to hormon odpowiedzialny za regulację dobowego cyklu snu i czuwania. Produkowany jest w naszym organizmie naturalnie. Jedno z ostatnich badań naukowców dowiodło, że hormon ten może być przydatny w stomatologii, gdyż podawany doustnie redukuje lęk przed zabiegiem.
Melatonina w stomatologii
Melatonina może być cennym wsparciem dla pacjentów przed trudnymi zabiegami stomatologicznymi lub pacjentów z dentofobią. Specjaliści twierdzą jednak, że właściwości uspokajające melatoniny to tylko jedna z jej zalet. Do pozostałych należy także działanie przeciwbólowe, przeciwzapalne i przyspieszające gojenie. Melatonina jest także bezpieczna, gdyż w przeciwieństwie do wielu środków farmakologicznych, nie wpływa na obniżenie zdolności psychomotorycznych ani funkcji poznawczych.
Badania nad melatoniną
Zastosowanie metaloniny w stomatologii postanowili zbadać naukowcy z Turcji. Za cel obrali sobie porównanie skuteczności melatoniny i midazolamu w łagodzeniu lęku przed zabiegiem ekstrakcji dolnej ósemki. W badaniu uczestniczyło 90 pacjentów. Przed zabiegiem oceniano poziom ich strachu, wykorzystując do tego wizualną skalę analogową. Przy pomocy testów DSST oraz TMT dokonywano także oceny ich funkcji poznawczych i zdolności psychomotorycznych. Więcej
Szczoteczka soniczna to urządzenie, które zdecydowanie uskutecznia codzienną higienę zębów. Decydując się na jej zakup, nie zapominajmy zaopatrzyć się również w specjalną pastę do szczoteczek sonicznych. Dowiedzmy się, dlaczego jest to tak ważne i na co zwrócić uwagę przy wyborze pasty.
Dlaczego szczoteczka soniczna potrzebuje specjalnej pasty?
Wiele osób zastanawia się, czy do szczoteczki sonicznej można używać takiej samej pasty, jak do szczoteczki manualnej. Nie jest to zalecane z kilku powodów. Po pierwsze, specyficzna praca szczoteczki sonicznej wymaga, aby pasta miała gęstszą konsystencję, gdyż w przeciwnym razie doświadczymy jej uporczywego spływania z główki szczoteczki.
Druga kwestia wiąże się z tym, że tradycyjne pasty do zębów silnie pienią się podczas pracy szczoteczki sonicznej. Powoduje to nieprzyjemne uczucie przepełnienia ust, które może zniechęcić nas do użytkowania tego sprzętu. Tymczasem pasty do zębów dedykowane szczoteczkom sonicznym nie pienią się w tak dużym stopniu, gdyż pozbawione są SLS-u – organicznego związku chemicznego, który odpowiada za właściwości pieniące.
Wskaźnik RDA w pastach do szczoteczek sonicznych
Szczoteczką manualną wykonujemy maksymalnie 200 ruchów na minutę. Szczoteczka soniczna wykonuje w tym samym czasie nawet 48 tysięcy ruchów. Ta nieporównywalnie większa siła czyszczenia wymaga użycia pasty o niższym wskaźniku RDA, czyli niższym współczynniku ścieralności. W przeciwnym razie, połączenie dużej liczby ruchów i silnych właściwości ściernych mogłoby narazić nasze szkliwo na zniszczenie.
Specjaliści wskazują, że najodpowiedniejszy wskaźnik RDA dla past do szczoteczek sonicznych mieści się w przedziale 30-70. Jeśli szczoteczka soniczna użytkowana jest przez dziecko, wskaźnik RDA pasty powinien być jeszcze niższy – w przedziale 20-50. Zwróćmy także uwagę na substancje czynne zawarte w paście, gdyż również wpływają one na jej właściwości ścierne. Warto sięgać po pasty, w składzie których znajdziemy łagodne formy krzemionki.
Spis past o niskim RDA:
Wbrew pozorom, troska o nasze zdrowie jamy ustnej nie usłana jest kwiatkami. Wskaźnik RDA, albo są tak zakumulowane, alb przez gąszcz dodatkowych informacji są niemal nie od odnalezienia na danym produkcie – źle że się tak dzieje ponieważ RDA i REA (ścieralność zębiny i szkliwa) powinna być podawana wielkimi znakami na froncie opakowania pasty do zębów:
Niskie REA:
- Pasta Megasonex – RDA 70
- Pasta WhiteWash – RDA 65
- Pasta ROCS Bionica – RDA 59
- Pasta KIN Whitening FKD – RDA 58
- Pasta Vitis Whitening – RDA 48
- Pasta Vitis Sensitive – RDA 40
- Pasta Yotuel Classic Mint – RDA 40
- Pasta Yotuel Pharma – RDA 36
- Pasta Ajona – RDA 30
- Pasta BlanX Pure Nature – RDA 20
- Pasta Vitis Sensitive – RDA 40
Szerokość biologiczna, zwana też strefą biologiczną, jest miarą tkanek miękkich, które położone są dokoronowo w odniesieniu do brzegu wyrostka zębodołowego. Parametr ten jest kluczem do sukcesu w leczeniu stomatologicznym i protetycznym. Zachowanie właściwej szerokości biologicznej podczas podejmowanych przez dentystę działań jest absolutnie konieczne – dzięki temu chroni się tkanki przyzębia przed wystąpieniem w nich patologicznych zmian w wyniku zastosowanego leczenia rekonstrukcyjnego.
Szerokość biologiczna dawniej
Pojęcie szerokości biologicznej zaistniało na przełomie lat 50. i 60. XX wieku, kiedy klinicyści zgłębili budowę morfologiczną przyzębia. W 1959 r. badacz kliniczny o nazwisku Sicher założył, że istnieje połączenie zębowo-dziąsłowe. Uznał, że jest to funkcjonalna jednostka, którą tworzą dwie struktury przyczepowe: przyczep włókien tkanki łącznej dziąsła oraz przyczep nabłonkowy. Dwa lata później – w 1961 r. – określony został wymiar tkanek miękkich, które położone są dokoronowo w odniesieniu do brzegu wyrostka zębodołowego i tworzą strukturę wiążącą kość wyrostka zębodołowego z tkankami zęba. Wtedy też została opisana morfologia poszczególnych struktur przyzębia: przyczepu łącznotkankowego, szczytu wyrostka zębodołowego, przyczepu nabłonkowego oraz rowka dziąsłowego.
Po przebadaniu ponad 280 zębów, które zostały pozyskane w ramach autopsji, wyznaczono przeciętne wymiary konkretnych struktur przyzębia. Oszacowano głębokość rowka dziąsłowego na 0,69 milimetra, przyczepu nabłonkowego na 0,97 mm, a przyczepu łącznotkankowego – na 1,07 mm. Rok później, czyli w 1962 r., badacz o nazwisku Cochen, bazując na wcześniejszych pracach, wprowadził pojęcie szerokości biologicznej. Znacznie później, bo w 1987 r., wyodrębnione zostało pojęcie „subcrevicular attachment complex” – równoznaczne z szerokością biologiczną, lecz określające kompleks włókien nadwyrostkowych wraz z przyczepem nabłonkowym. Jego twórca, P. Block, uznał je za bardziej użyteczne od szerokości biologicznej, ponieważ nie sugeruje ono żadnych wymiarów, a opisuje jedynie lokalizację, funkcję, a także różnorodność tkanek okolic przyzębia.
Szerokość biologiczna dziś
Obecnie w praktykach dentystycznych operuje się jednak pojęciem szerokości biologicznej. Przyjmuje się, że jej średni wymiar to 2,04 mm i jest on sumą wymiarów przyczepu nabłonkowego oraz przyczepu tkanki łącznej. Może się wahać w granicach 1,77-2,43 mm. To, oczywiście, wartości uśrednione i wzorcowe, bo trzeba pamiętać, że ze względu na osobnicze cechy, a także indywidualne cechy poszczególnych zębów wartość szerokości biologicznej może być różna. Więcej
Jon glinu i fluorek wykazują zdolność tworzenia stabilnych kompleksów (Al-F). Stale podejmowane są próby badań interakcji między tymi jonami oraz związku powstałych kompleksów z fluorozą. Dowiedziono np., że glin – zaburzając absorpcję fluorku – wpływa na redukcję fluorozy u zwierząt, natomiast stosunkowo nieduże dawki wodorotlenku glinu u ludzi mogą istotnie zmniejszać ilość pobieranego fluorku, a zwiększać wydalanie.
Zainteresowanie badaczy kompleksami Al-F i ich związkami z zaburzeniami mineralizacji i fluorozą nieustannie rośnie.
Ciemne i jasne strony fluorków
Fluorki (F-) są absorbowane do naszego ustroju przede wszystkim przez przewód pokarmowy i płuca. Wchłanianie jest szybsze w środowisku o niskim pH. Spożywanie produktów zawierających m.in. związki glinu ogranicza absorpcję fluorków w przewodzie pokarmowym przez tworzenie trudno rozpuszczalnych soli. Jon fluorkowy z osocza krwi przenika do tkanek (kumuluje się w kościach) lub do nerek (jest wydalany).
Dzięki badaniom nad oddziaływaniem związków fluoru na nasze zdrowie udało się ustalić znamienną zależność między fluorkami a próchnicą zębów. Wykazano, że skuteczna profilaktyka próchnicy polega na miejscowym działaniu fluorków na szkliwo. Fluorki zaburzają proces demineralizacji, przyspieszają remineralizację i hamują procesy wytwarzania kwasów przez płytkę bakteryjną. Jednak nadmierna ekspozycja na fluorki (długotrwała, zbyt duże dawki) może wywierać niekorzystny wpływ na zdrowie człowieka (m.in. osłabiać układ immunologiczny i układ nerwowy, prowadzić do ospałości lub depresji). Skutkiem zbyt dużych dawek fluorków jest fluoroza – choroba ogólnoustrojowa powodująca uszkodzenie wątroby, nerek, zaburzenia wzroku. Jedną z jej charakterystycznych manifestacji jest cętkowane zabarwienie na zębach i wzrost ich kruchości. To konsekwencja uszkodzenia ameloblastów (komórek budujących szkliwo) przez nadmiar tego pierwiastka, a także jego hamującego wpływu na działanie enzymów, co utrudnia mineralizację szkliwa. Podejrzewa się, że w rozwoju fluorozy szkliwa biorą udział białka G ameloblastów (białka te mogą uczestniczyć w zaburzeniach drogi sekrecyjnej ameloblastów we fluorozie szkliwa). Skutkiem mogą być także niekorzystne zmiany w układzie kostnym. W wyniku pogrubienia w kościach warstwy koronowej dochodzi do skrzywień i deformacji kręgosłupa. Odkładanie związków fluoru w kościach różni się zależnie od wieku – największą kumulację potwierdzono u dzieci (ponad 50%) i młodzieży (50%), znacznie niższa jest u seniorów (ok. 10%). Więcej
wiesz, że...
dentysta.eu
- Ostatni dzwonek, aby tanio wymienić plomby amalgamatowe na lepsze i zdrowsze
- Co pacjenci sądzą o dentystach i jak (nie)wiele na ten temat wiedzą stomatolodzy
- Zapowiedź wyników badania – czego oczekują pacjenci i co dentyści wiedzą o pacjentach
- Pacjenci – widma prześwietleni: wyniki ankiety o umawianiu wizyt
- Wyniki ankiety „Uśmiech a status społeczny”
forum
u nas!
 Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
 Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
 Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
 Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń
Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń