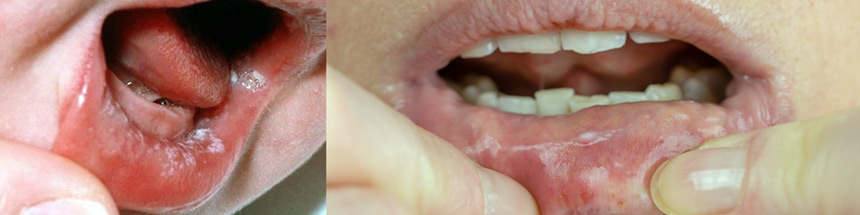
Wyniki dla: ADS
Naukowcom udało się opracować czułą termografię, dzięki której będzie można obserwować zmiany temperatury w rozdzielczości 1 milikelwina. Wskazują, że będzie można wykorzystać tę metodę do wczesnego przesiewowego wykrywania nowotworów — także raka jamy ustnej, którego u 80% chorych wykrywa się w zaawansowanym stadium.
Termografia z dokładnością do 1 milikelwina – wcześniejsze wykrywanie raka jamy ustnej
Termografia opera się na pomiarze wyemitowanego przez ciało promieniowania podczerwonego. Dzięki tej metodzie wykrywa się temperaturę powierzchni i podpowierzchniową aktywność termiczną obiektu, a różnice w temperaturze poszczególnych obszarów są przedstawiane w postaci obszarów o różnej barwie. Im większa jest czułość termografii, tym dokładniej widać, w których dokładnie rejonach jest cieplej bądź chłodniej. W oparciu o uzyskany obraz można precyzyjnie wyodrębnić rejon o niższej bądź wyższej temperaturze. Więcej
ENDODONTIUM to termin obejmujący dwie tkanki zęba: zębinę i miazgę, stanowiące jedność strukturalno-funkcjonalną. Obydwie rozwijają się z brodawki zębowej (papilla dentis). Mają one na siebie nawzajem duży wpływ, a mianowicie miazga pełni funkcję odżywczą w stosunku do zębiny natomiast zębina barierę ochronną dla miazgi. Dzięki temu powiązaniu możliwe jest zachowanie miazgi w prawidłowym stanie czynnościowym, zapewniającym ciągłość bariery chroniącej organizm przed wnikaniem bakterii.
BUDOWA ZĘBA
MIAZGA
MIAZGA ZĘBA(pulpa dentis) zwana miazgą komorową wypełnia komorę zęba oraz jako tzw. miazga korzeniowa występuje w kanale korzeniowym. Poprzez otwór wierzchołkowy łączy się ona z ozębną.
Miazgę tworzy tkanka łączna galaretowata dojrzała. W jej skład wchodzą: fibroblasty kształtu gwieździstego, zasadochłonna substancja podstawowa bogata w proteoglikany oraz glikolipidy, włókna kolagenowe o nierównomiernym rozłożeniu, cienkie nietworzące pęczków, a także nieliczne włókna o średnicy ok. 15 nm., przypominające włókna sprężyste.
W budowie miazgi możemy wyodrębnić trzy warstwy:
• MIAZGA WŁAŚCIWA, jest warstwą bogatokomórkową, stanowi centralną część, a zarazem główną masę miazgi. Zbudowana jest ona z komórek gwiaździstych podobnych do komórek mezenchymalnych oraz fibroblastów, które łącząc się ze sobą wypustkami tworzą sieć. Podstawową funkcją fibroblastów jest tworzenie włókien kolagenowych. W przypadku uszkodzenia właściwych komórek zębinotwórczych oba rodzaje komórek mogą różnicować się w odontoblasty. W warstwie tej stwierdza się także obecność komórek biorących udział w reakcjach odpornościowych organizmu tj. makrofagów, limfocytów, komórek plazmatycznych i komórek tucznych. Liczba tych komórek zmienia się w zależności od stanu czynnościowego miazgi i wzrasta w stanach zapalnych.
• UBOGOKOMÓRKOWA WARSTWA JASNA, tzw. strefa Weila. Zawiera ona pojedyncze fibroblasty i dwa rodzaje włókien: kolagenowe i elastyczne. Włókna elastyczne otaczają ściany większych naczyń, które wraz z nerwami tworzą splot pododontoblastyczny Raschkowa. Od tego splotu odchodzą cienkie bezmielinowe włókna nerwowe, które wnikają pomiędzy odontoblasty i do kanalików wewnętrznej warstwy zębiny. Miazga jest bogato unaczyniona. Naczynia włosowate miazgi są dwojakiego rodzaju: typu okienkowego, których błona podstawna przylega do odontoblastów, drugie natomiast to typowe naczynia włosowate o ścianie ciągłej. Naczynia włosowate miazgi przechodzą w szerokie naczynia żylne, które przez otwór wierzchołkowy wychodzą z miazgi i łączą się z naczyniami ozębnej. Rzecz, o której warto jeszcze wspomnieć to taka, iż tętnice i żyły miazgowe mają bardzo cienkie ściany, będące wynikiem zredukowania ich mięśniówki. Efektem jest duża wrażliwość miazgi na zmiany ciśnienia, gdyż komora i kanał korzeniowy otoczony substancjami twardym nie mogą się rozszerzać. Już niewielki obrzęk zapalny, który powoduje wzrost ciśnienia prowadzi do zamknięcia światła naczyń miazgi, czego skutkiem są zmiany martwicze i obumarcie miazgi. Rozbudowana sieć naczyń włosowatych leżąca bezpośrednio pod warstwą odontoblastów zapewnia im właściwe zaopatrzenie w substancje odżywcze niezbędne do wzmożonego metabolizmu podczas tworzenia zębiny. W młodej miazdze występują pojedyncze włókna kolagenowe, ich liczba zwiększa się stopniowo wraz z wiekiem.
Celem leczenia protetycznego jest rehabilitacja układu stomatognatycznego (US), czyli przywrócenie prawidłowej funkcji żucia (i zapewnienie estetycznego wyglądu). Wszystkie fazy rehabilitacji protetycznej, zwłaszcza z zastosowaniem stałych uzupełnień protetycznych, są istotne i wpływają na efekt końcowy. Podczas pomiarów protetycznych duże znaczenie przypisuje się m.in. pomiarom wydolności żucia, dlatego wiele zespołów badawczych na całym świecie poszukuje optymalnych narzędzi i metod służących do obiektywnej oceny wydolności żucia. W ostatnich latach zatwierdzono stosowanie w tym celu dwukolorowych gum do żucia.
Prawdopodobnie gumy do żucia używane są od tysięcy lat: odnalezione kulki smoły drzewnej ze śladami zębów pochodzą z okresu mezolitu i neolitu. Podejrzewa się, że wykorzystywano je m.in. w celach higienicznych (utrzymania higieny jamy ustnej) i terapeutycznych (ze względu na zawartość związków bakteriobójczych).
Guma do żucia a zdrowie jamy ustnej i żucie
Guma do żucia, jaką znamy, pojawiła się pod koniec XIX wieku. Kontrolowane i krótkotrwałe żucie gumy bezcukrowej może stymulować wydzielanie śliny, która stanowi naturalne środowisko jamy ustnej – uczestniczy w procesach mowy, spożywania pokarmu, jego selekcji i przygotowaniu do trawienia oraz jest istotnym czynnikiem integralności tkanek zmineralizowanych (zęby) i miękkich (błona śluzowa). Ślina to również pierwsza linia obrony antybakteryjnej: za pośrednictwem swoich składników kontroluje adherencję, metabolizm i wzrost mikroorganizmów; chroni przed rozwojem próchnicy, pomaga wymywać z jamy ustnej drobnoustroje i usuwać resztki pokarmowe. Więcej
Zabiegi stomatologiczne wiążą się z koniecznością przebywania dentysty i jego asysty w bardzo małej odległości od jamy ustnej pacjenta. To naraża pracowników medycznych na kontakt ze śliną i krwią pacjenta oraz aerozolem, jaki powstaje podczas leczenia zębów czy usuwania kamienia nazębnego. W takich warunkach znacznie wzrasta ryzyko zakażenia personelu patogennymi drobnoustrojami wydostającymi się z jamy ustnej pacjenta. Aby zmniejszyć to zagrożenie, naukowcy z National University of Singapore opracowali Dental DART – przenośną osłonę, która niczym namiot może być rozpięta wokół głowy pacjenta.
Dental DART to skrót od Dental Droplet and Aerosol Reducing Tent. Wynalazek stanowi barierę chroniącą przed bezpośrednim narażeniem na zakażenie drobnoustrojami, które unoszą się w aerozolu zanieczyszczającym powietrze w gabinecie dentystycznym. Wynalazcy przekonują, że zabezpieczeni przed zarazkami zostają i członkowie zespołu stomatologicznego, i sam pacjent – bo przecież personel też jest potencjalnym źródłem zarazków dla osoby leczącej zęby.
Leczenie zębów pod namiotem, czyli jak Dental DART działa w gabinecie dentystycznym?
Dental DART jest przeźroczystą tarczą przypominającą rozpięty nad głową pacjenta namiot. Szerokość osłony można regulować – dzięki temu pasuje do foteli dentystycznych o różnych rozmiarach. Więcej
Wiadomo, że pacjenci z zaburzeniami psychicznymi są narażeni na działanie większej liczby czynników, które mogą powodować choroby jamy ustnej. Korelacja to jest wyraźna – dlatego schorzenia jamy ustnej określane są jako choroby współistniejące przy zaburzeniach psychicznych. Związek ten jest na tyle silny, że kiedy te drugie znacznie łagodnieją, choroby jamy ustnej również mogą zanikać.
Leczenie zaburzeń psychicznych – pakiet korzyści
Większe ryzyko rozwoju chorób jamy ustnej przy zaburzeniach psychicznych wynika z kilku czynników. Głównie jest to skutek uboczny przyjmowanych leków, ale wpływ mają też: niedostateczna samoopieka bądź całkowity jej brak, trudności w dostępie do świadczeń zdrowotnych, negatywne nastawienie chorych do pracowników służby zdrowia a także brak współpracy pacjentów w zakresie leczenia stomatologicznego.
W chwili obecnej choroby psychiczne mnożą się jak grzyby pod deszczu, a to za sprawą panującej pandemii – alarmują psychiatrzy oraz psycholodzy. Efekty złej kondycji psychicznej mogą być długofalowe, nawet po ustaniu pandemii. A jej skala nasilenia porównywalna jest przez specjalistą np. z traumą po przeżyciu II wojny światowej.
 Ryc. 1. Zdalne nauczanie utrudnia kontakt z rówieśnikami
Ryc. 1. Zdalne nauczanie utrudnia kontakt z rówieśnikami
Najczęstsze zaburzenia psychiczne, jakie notuje się w populacji ogólnej to depresja, zaburzenia lękowe, schizofrenia choroba afektywna dwubiegunowa i demencja – u osób z tymi schorzeniami najczęściej notuje się próchnicę zębów i choroby przyzębia. Więcej
Nie udało się dotychczas wynaleźć idealnego materiału, który cechowałby się wieloma zupełnie różnymi właściwościami – taki potrzebny byłby w stomatologii i w trudnych warunkach jamy ustnej. Ale możliwe, że dzięki wynalazkowi naukowców z Sichuan University w Chinach jesteśmy o krok bliżej w tym kierunku. Opracowali oni żel przeciwbakteryjny, który cechuje się nadzwyczajną miękkością, rozciągliwością i adhezyjnością, a jego lepkość kontrolowana jest przez zwykłą wodę.
Długa lista zalet nowego żelu przeciwbakteryjnego
Hydrożel jest:
- przeciwbakteryjny – może być wykorzystany jako powłoka antybakteryjna;
- superrozciągliwy – wydłuża się aż o 1600%;
- skręcalny i odzyskiwalny;
- fluorescencyjny – wystarczy go podświetlić promieniami UV, aby stał się widoczny;
- samonaprawiający się – jeśli jego kawałki umieści się w wodzie, scalą się w jeden fragment – tak dobrze, że nie widać śladu po połączeniu; nowemu kawałkowi można nadać pożądany kształt;
- posiadający odwracalną przyczepność do różnych podłoży – znakomicie trzyma się zarówno na gładkich, jak i na chropowatych powierzchniach (od szkła po liście), a w razie potrzeby można go bez problemu oderwać; jego adhezyjność można kontrolować przez zwykłą wodę – dodatek H2O powoduje, że hydrożel traci swoją lepkość; wraca ona po odparowaniu wody;
- inspirowany roślinami i fotosieciowany – tworzy go pochodna kumaryny i monomeru, które zmieszane są z wodą. Do otrzymania struktury hydrożelu potrzeba tylko dawki promieniowania UV – pod jego wpływem rozpoczyna się reakcja sieciowania, która przypomina wzrost roślin w naturze. Dzięki fotosieciowaniu ten innowacyjny materiał jest wolny od dodatków chemicznych, których zadaniem byłoby inicjowanie procesu sieciowania.
Perły Epsteina i guzki Bochna to dwa rodzaje niegroźnych i niebolesnych, niewielkich zmian, jakie pojawiają się w jamie ustnej noworodków i niemowląt. Mylone bywają z pleśniawkami, z którymi wspólną mają tylko fokalizację w obszarze jamy ustnej. (Na zdjęciu tytułowym – afta na wardze górnej).
Perły Epsteina i guzki Bohna a pleśniawki
Zarówno perły Epsteina, jak i guzki Bohna to drobne torbiele należące do grupy łagodnych zmian w błonie śluzowej jamy ustnej. Nie bolą, nie przeszkadzają i nie powodują dyskomfortu. Mają charakter wrodzony i przejściowy. Nie wymagają leczenia i u dzieci znikają zazwyczaj w ciągu pierwszych tygodni po urodzeniu, choć zdarza się, że pozostają w jamie ustnej nieco dłużej – na kilka miesięcy. Później znikają samoistnie – bez śladu i blizn. W przeciwieństwie do nich, pleśniawki to efekt zakażenia grzybem drożdżakowatym Candida albicans – bolą, powodują dyskomfort, przeszkadzają i trzeba je leczyć.
Guzki Bohna – biało-szare zmiany w jamie ustnej
Guzki Bohna to torbiele nabłonkowe, prawdziwe dotyczące gruczołów ślinowych wytwarzających śluz. Często zlokalizowane są na policzkowych lub językowych częściach wyrostków zębodołowych a rzadko na podniebieniu. Tworzą się najczęściej na policzkowej powierzchni górnego wału dziąsłowego. Czasem można je zaobserwować także na dolnym wale dziąsłowym – ale wówczas występują również na powierzchni wału górnego. Przypadki, że guzki Bohna występują tylko na dolnym wale dziąsłowym, są pojedyncze[1]. Więcej
Szumy uszne, wirowe zawroty głowy i zaburzenie słuchu – postępujące i nieodwracalne. Tak wygląda triada najważniejszych symptomów wskazujących na chorobę Meniere’a. Objawy towarzyszące zespołowi Meniere’a mogą wskazywać na wiele innych problemów zdrowotnych, także stomatologicznych (jak np. dysfunkcje stawu skroniowo-żuchwowego). Z tego powodu chorzy, którzy powinni znaleźć się u laryngologa, często najpierw trafiają do dentysty czy nawet do chirurga ortopedy. Lub odwrotnie – do stomatologa trafiają na samym końcu, kiedy laryngolog, neurolog czy ortopeda nie widzą przyczyn schorzenia w swoim wycinku specjalności medycznej.
Choroba Meniere’a występuje niezbyt często, choć ostatnio lekarze notują coraz więcej przypadków. Najczęściej dotyka osoby w wieku 30-60 lat, częściej ludzi starszych niż młodszych, kobiety niż mężczyzn i osoby otyłe niż szczupłe[1]. Tylko dzięki dobrej diagnostyce różnicującej chorzy nie zostają niepotrzebnie poddawani kolejnym ekstrakcjom czy nawet operacjom chirurgicznym.
Nieprzewidywalna choroba Meniere’a
Zaczyna się od szumów usznych i/lub uczuciem pełności w uchu, które poprzedzają wystąpienie napadowych bólów głowy i/lub wirowych zawrotów głowy. Charakterystycznym symptomem jest oczopląs. Kolejnym symptomem jest odbiorcze uszkodzenie słuchu. Początkowo objawy te występują jednostronnie, ale z czasem dotykają obie strony głowy.
Ponieważ ataki choroby występują znienacka, a przykre objawy – w tym wirowanie w głowie – mogą trwać od kilku minut do kilkunastu godzin, schorzenie może prowadzić do napadów lęku i innych objawów psychosomatycznych[2],[3]. Więcej
Kiedy nie dbamy należycie o higienę jamy ustnej, wkraczamy na niebezpieczną drogę wiodącą prosto w kierunku cukrzycy typu 2. Powód? Bakterie Porphyromonas gingivalis, które uznawane są za główną przyczynę rozwoju chorób przyzębia, poprzez uszkodzenie metabolizmu mięśni szkieletowych mogą doprowadzić do powstania zespołu metabolicznego.
Do takich wniosków doszli badacze z Tokyo Medical and Dental University. Ciąg przyczynowo-skutkowy tego zjawiska jest wieloetapowy i wielowątkowy, ale prowadzi ostatecznie do uznania zakażenia bakteriami P. gingivalis za pierwotną przyczynę metabolicznego rozstroju organizmu.
Krok po kroku: od zakażenia Porphyromonas gingivalis do zespołu metabolicznego
Naukowcom nie udało się jeszcze wyjaśnić wszystkich mechanizmów tego skomplikowanego procesu, ale wytyczono główne jego etapy:
- Dochodzi do zakażenia bakteriami gingivalis. W rezultacie pojawiają się stany zapalne w przyzębiu, a w przypadku ich nie leczenia dochodzi do rozwoju choroby przyzębia.
- Zakażenie prowadzi do istotnego uszkodzenia sprawności metabolicznej mięśni szkieletowych – jak to się dzieje, jeszcze nie wiadomo, ale zjawisko to wspomniani wyżej naukowcy zaobserwowali w badaniach na myszach. Ponieważ mięśnie szkieletowe w istotny sposób pomagają obniżyć poziom glukozy we krwi (bo do nich kierowana jest duża ilość tego cukru i w nich magazynowana jest 1/4 całej glukozy w organizmie), to uszkodzenie tego procesu doprowadza do hiperglikemii – charakterystycznej dla stanów cukrzycowych.
- Zakażenie gingivalis doprowadza jednocześnie do znaczących zmian składu mikrobiomu jelitowego, ponadto wyniku zapalenia toczącego się w przyzębiu zwiększa się ilość mediatorów zapalnych w całym organizmie.
- Zarówno zmiany w mikrobiomie jelitowym, jak i ogólnoustrojowy wzrost czynników zapalnych, a także stale podwyższony poziom glukozy we krwi z powodu uszkodzenia ścieżki przyjmowania przez mięśnie glukozy z krwi, doprowadzają do rozwoju insulinooporności.
- Insulinooporność to wstęp do cukrzycy typu 2, która jest jedną z charakterystycznych chorób zespołu metabolicznego i która sprzyja powstaniu innych schorzeń wliczanych do tego syndromu.
Światło jest w gabinetach dentystycznych wykorzystywane powszechnie do utwardzania materiałów żywicznych i kompozytów, z których wykonywane są plomby dentystyczne. Fotopolimeryzacja powoduje, że dochodzi do bardzo dobrego połączenia pomiędzy powierzchnią wypełnienia, a tkankami zębów. Dzięki pracom naukowców z Tokio Medical and Dental University wiemy, że światło – już w paśmie UV – może zostać wykorzystane w stomatologii i ortodoncji w drugim kierunku, mianowicie do niszczenia substancji, które sklejają wypełnienie z zębem, lub które mocują zamki ortodontyczne na szkliwie.
Jak światło skleja?
Jeśli substancje, które mają za zadanie umocować wypełnienie w zębie, potraktuje się promieniowaniem w zakresie światła widzialnego o długości fali, które nasze oczy postrzegają jako niebieską, uruchamiana jest reakcja polimeryzacji. W efekcie – dotychczas miękka masa polimerowa zaczyna twardnieć. Dzięki temu plomba dentystyczna osadzona w zębie nie wypada z niego nawet pod wpływem silnych wstrząsów. Tak niezawodne mocowanie to niewątpliwa zaleta, kiedy wypełnienie ma pozostać w zębie na wiele lat. Jeśli jednak jest to wypełnienie tymczasowe i w krótkim czasie po założeniu ma być usunięte, solidne mocowanie staje się wadą i trzeba użyć nieraz sporych sił mechanicznych, aby plombę z zęba usunąć. To oznacza z kolei narażenie zęba na ryzyko urazu – szczególnie, jeśli ścianki po opracowaniu ubytku są cienkie. Więcej
wiesz, że...
dentysta.eu
- Ostatni dzwonek, aby tanio wymienić plomby amalgamatowe na lepsze i zdrowsze
- Co pacjenci sądzą o dentystach i jak (nie)wiele na ten temat wiedzą stomatolodzy
- Zapowiedź wyników badania – czego oczekują pacjenci i co dentyści wiedzą o pacjentach
- Pacjenci – widma prześwietleni: wyniki ankiety o umawianiu wizyt
- Wyniki ankiety „Uśmiech a status społeczny”
forum
u nas!
 Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
 Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
 Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
 Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń
Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń