Wyniki dla: wyniki badań
Szerokość biologiczna, zwana też strefą biologiczną, jest miarą tkanek miękkich, które położone są dokoronowo w odniesieniu do brzegu wyrostka zębodołowego. Parametr ten jest kluczem do sukcesu w leczeniu stomatologicznym i protetycznym. Zachowanie właściwej szerokości biologicznej podczas podejmowanych przez dentystę działań jest absolutnie konieczne – dzięki temu chroni się tkanki przyzębia przed wystąpieniem w nich patologicznych zmian w wyniku zastosowanego leczenia rekonstrukcyjnego.
Szerokość biologiczna dawniej
Pojęcie szerokości biologicznej zaistniało na przełomie lat 50. i 60. XX wieku, kiedy klinicyści zgłębili budowę morfologiczną przyzębia. W 1959 r. badacz kliniczny o nazwisku Sicher założył, że istnieje połączenie zębowo-dziąsłowe. Uznał, że jest to funkcjonalna jednostka, którą tworzą dwie struktury przyczepowe: przyczep włókien tkanki łącznej dziąsła oraz przyczep nabłonkowy. Dwa lata później – w 1961 r. – określony został wymiar tkanek miękkich, które położone są dokoronowo w odniesieniu do brzegu wyrostka zębodołowego i tworzą strukturę wiążącą kość wyrostka zębodołowego z tkankami zęba. Wtedy też została opisana morfologia poszczególnych struktur przyzębia: przyczepu łącznotkankowego, szczytu wyrostka zębodołowego, przyczepu nabłonkowego oraz rowka dziąsłowego.
Po przebadaniu ponad 280 zębów, które zostały pozyskane w ramach autopsji, wyznaczono przeciętne wymiary konkretnych struktur przyzębia. Oszacowano głębokość rowka dziąsłowego na 0,69 milimetra, przyczepu nabłonkowego na 0,97 mm, a przyczepu łącznotkankowego – na 1,07 mm. Rok później, czyli w 1962 r., badacz o nazwisku Cochen, bazując na wcześniejszych pracach, wprowadził pojęcie szerokości biologicznej. Znacznie później, bo w 1987 r., wyodrębnione zostało pojęcie „subcrevicular attachment complex” – równoznaczne z szerokością biologiczną, lecz określające kompleks włókien nadwyrostkowych wraz z przyczepem nabłonkowym. Jego twórca, P. Block, uznał je za bardziej użyteczne od szerokości biologicznej, ponieważ nie sugeruje ono żadnych wymiarów, a opisuje jedynie lokalizację, funkcję, a także różnorodność tkanek okolic przyzębia.
Szerokość biologiczna dziś
Obecnie w praktykach dentystycznych operuje się jednak pojęciem szerokości biologicznej. Przyjmuje się, że jej średni wymiar to 2,04 mm i jest on sumą wymiarów przyczepu nabłonkowego oraz przyczepu tkanki łącznej. Może się wahać w granicach 1,77-2,43 mm. To, oczywiście, wartości uśrednione i wzorcowe, bo trzeba pamiętać, że ze względu na osobnicze cechy, a także indywidualne cechy poszczególnych zębów wartość szerokości biologicznej może być różna. Więcej
Zespół pieczenia jamy ustnej (burning mouth syndrome; BMS) to przewlekłe schorzenie manifestujące się subiektywną bolesnością w obrębie błony śluzowej jamy ustnej i języka. Ból często opisywany jest jako piekący, szczypiący lub kłujący. Może współwystępować z suchością w ustach i zaburzeniami smaku. Zazwyczaj BMS dotyczy warg i języka, ale może objąć również inne rejony błony śluzowej jamy ustnej (podniebienie twarde, policzki, gardło, dno jamy ustnej). Objawy BMS mogą występować codziennie przez 4-6 miesięcy lub dłużej. Zespół pieczenia jamy ustnej najczęściej występuje u dorosłych pacjentów po 50.-60. roku życia.
Zespół pieczenia jamy ustnej – przyczyny i epidemiologia
Dolegliwość o charakterze pieczenia błony śluzowej jamy ustnej ma wiele określeń w literaturze, m.in. pieczenie języka (glossopyrosis), ból języka (glossodynia), ból jamy ustnej (stomatodynia), pieczenie jamy ustnej (stomatopyrosis), dyzestezja jamy ustnej. Obecnie szeroko stosuje się nazwę „zespół pieczenia jamy ustnej” (BMS). Zgodnie z definicją Międzynarodowego Stowarzyszenia Badań nad Bólem (International Association for the Study of Pain, IASP) jest to przewlekłe uczucie pieczenia wewnątrzustnego, którego przyczyna jest niemożliwa do zidentyfikowania.
Etiologia choroby pozostaje niewyjaśniona. Tzw. wtórny BMS może łączyć się z niedoborami hematologicznymi (witamin z grupy B, żelaza i kwasu foliowego), nierozpoznaną lub źle kontrolowaną cukrzycą, kandydozą, kserostomią, nieprawidłowościami leczenia protetycznego czy alergią pokarmową. Zwraca się uwagę na częste występowanie u chorych stanów lękowych lub depresyjnych w reakcji na stresujące wydarzenia życiowe – aktualne lub z przeszłości.
Na BMS najczęściej chorują kobiety, ale problem może wystąpić również u mężczyzn. Zespół pieczenia jamy ustnej dotyka przede wszystkim osób starszych; szczyt zachorowalności przypada na 5.- 6. dekadę życia. Częstość występowania BMS jest trudna do oszacowania, różne badania wskazują na 0,7– 4,6% populacji ogólnej, według niektórych danych może dotyczyć jednak aż 15% populacji. Więcej
Badanie okluzji od dekad znajduje się w centrum zainteresowania stomatologii i protetyki. Zrozumienie zasad okluzji i znajomość jej schematów ma zasadnicze znaczenie w rutynowym postępowaniu stomatologicznym – znaczenie, które z pewnością wykracza poza przypadki kompleksowej rehabilitacji narządu żucia. Bolesność zębów, uszkodzenia strukturalne, trudności w leczeniu odtwórczym czy problemy z zakresu periodontologii mogą, pośrednio lub bezpośrednio, wiązać się z okluzją. Stosowanie się do reguł okluzji – od początku ustalania rozpoznania i planowania leczenia aż po jego etap końcowy – pozwala uzyskać satysfakcjonujące wyniki kliniczne i długotrwałą stabilność okluzyjną.
Zwarcie centryczne
Termin „okluzja” odnosi się do pewnego zakresu położeń żuchwy w stosunku do szczęki, gdy zęby przeciwstawne (górne i dolne) są ze sobą w kontakcie. Rozróżnia się okluzję – zwarcie centralne, w którym zęby stykają się ze sobą maksymalną liczbą punktów i okluzję dotylną, doprzednią, boczną, kiedy dochodzi do zmniejszenia kontaktów zębowych. O relacji centrycznej pisaliśmy już tu.
Zwarcie centryczne, według jednej z definicji[1], oznacza kontakty zębów w dotylnym położeniu zwarciowym (kontaktowym) żuchwy, w maksymalnym zaguzkowaniu i na drodze poślizgu pomiędzy tymi pozycjami żuchwy. Za normę zwarciową przyjęto prawidłowe zwarcie centryczne, tzn.:
- jednoczesny kontakt wszystkich zębów bocznych w dotylnym położeniu zwarciowym żuchwy, który jest zgodny z prawidłowym położeniem głów żuchwy w pozycji centralnej
- jednoczesny, wielopunktowy i równomierny kontakt zębów bocznych w maksymalnym zaguzkowaniu, zgodnym z prawidłowym położeniem głów żuchwy w pozycji centralnej
- brak kontaktu w zakresie zębów przednich w dotylnym położeniu zwarciowym żuchwy
- brak kontaktu w obrębie zębów przednich w maksymalnym zaguzkowaniu zębów bez ucisku
- lekki kontakt zębów przednich podczas intensywnego zaciskania zębów w maksymalnym zaguzkowaniu
- brak uchwytnego klinicznie poślizgu centrycznego.
W/w kryteria dotyczą zgryzu prawidłowego, zaburzeń zgryzowych i/lub zębowych. Więcej
Erytrytol to popularny słodzik oznaczany symbolem E968. Przez stomatologów został doceniony już dawno, ale teraz pojawił się ku temu jeszcze jeden powód. Z badań wynika bowiem, że erytrytol aplikowany na zęby pod ciśnieniem może uskutecznić zabieg usuwania kamienia i poprawić wyniki leczenia pacjentów periodontycznych.
Badania nad erytrytolem
Autorem wspomnianych badań jest periodontolog prof. Holger Jentsch. W eksperymencie uczestniczyło 42 pacjentów cierpiących na zapalenie przyzębia mające postać umiarkowaną lub zaawansowaną. Połowa uczestników stanowiła grupę badawczą. Osoby te zostały poddane zabiegowi kiretażu z użyciem erytrytolu. Z kolei pozostali pacjenci należeli do grupy kontrolnej, u której przeprowadzono tradycyjny kiretaż.
W trakcie sondowania w obydwu grupach oceniano nasilenie krwawienia. Następnie badanych poddano trzykrotnej ocenie – tuż po wykonanym zabiegu, po 3 miesiącach od zabiegu i po 6 miesiącach od zabiegu. Oceniano głębokość kieszonek zębowych oraz poziom przyczepu i mikroorganizmów. Za każdym razem pobierano też próbki biofilmu poddziąsłowego i płynu dziąsłowego. Więcej
Choroby jamy ustnej, w których dochodzi do zaburzeń rogowacenia lub złuszczania nabłonka, należą do heterogennej grupy stanów patologicznych o zróżnicowanej, często nieustalonej etiologii. Niektóre z nich zaliczane są do stanów przedrakowych (łac. status praecancerosus). Choroby te przebiegają z zaburzeniami w rogowaceniu nabłonka (hyperkeratosis, parakeratosis, dyskeratosis, acanthosis) albo z zaburzeniami w złuszczaniu nabłonka (exfoliatio). Wśród najczęściej rozpoznawanych wymienia się liszaj płaski, złuszczające zapalenie warg i rogowacenie białe.
Liszaj płaski
Liszaj płaski (lichen planus, LP) należy do najczęstszych schorzeń śluzówkowo-skórnych. To przewlekła choroba zapalna uwarunkowana immunologicznie, która może zajmować nie tylko błony śluzowe, ale też skórę gładką, paznokcie i (rzadziej) mieszki włosowe. Charakterystyczne zmiany kliniczne w jej przebiegu są wynikiem niszczenia keratynocytów warstwy podstawnej przez limfocyty T i hiperkeratynizacji nabłonka.
Liszaj płaski objawia się białymi plamami/prążkami, które mogą wystąpić w dowolnej lokalizacji w jamie ustnej; zazwyczaj obserwuje się zmiany symetryczne i obustronne. Liszaj płaski ma wiele odmian klinicznych (m.in. typ siateczkowy, grudkowy, plamisty, zanikowy, nadżerkowy, pęcherzowy). Często u jednego pacjenta stwierdza się obecność dwóch lub kilku podtypów. Obraz choroby może zmieniać się w czasie.
Liszaj płaski błony śluzowej jamy ustnej (oral lichen planus, OLP) może być jedyną lokalizacją choroby; może też współwystępować ze zmianami na skórze gładkiej lub na innych błonach śluzowych. Według szacunków, OLP dotyczy ok. 50% pacjentów z LP.
OLP charakteryzuje się obecnością zmian koronkowatych, drzewkowatych, linijnych, zanikowych wykwitów – najczęściej na policzkowej części śluzówki, wargach, języku i dziąsłach. W niektórych przypadkach mogą wystąpić bolesne nadżerki.
Zmiany w jamie ustnej są związane z niedużym ryzykiem rozwoju raka kolczystokomórkowego (SCC). Podstawą rozpoznania jest obraz kliniczny i badanie histopatologiczne.
Leczenie liszaja płaskiego jest objawowe. Leczeniem z wyboru w przypadku LP jamy ustnej są miejscowe preparaty glikokortykosteroidowe (GKS). Więcej
Niedokładne szczotkowanie zębów prowadzi do tego, że przy linii dziąseł gromadzi się kamień nazębny powodujący choroby przyzębia, przez które cierpią nasze dziąsła. Wiele osób, które o tym wiedzą, popada jednak w drugą skrajność, szczotkując zęby zbyt silnie. Niestety, również niesie to za sobą negatywne konsekwencje dla naszych dziąseł. Poznajmy wyniki przeprowadzonego w tym zakresie badania.
Fatalne skutki nadgorliwego szczotkowania
Dociskając szczoteczkę do zębów wierzymy, że przez to skuteczniej pozbędziemy się osadu nazębnego i bakterii, a także zapewnimy sobie bielszy uśmiech. Nic bardziej mylnego – silne szczotkowanie ściera warstwę szkliwa i uwidocznia znajdującą się pod spodem warstwę zębiny, która naturalnie ma kolor żółty. Starte szkliwo to także ułatwienie dla bakterii, które mogą wówczas z powodzeniem przyczepiać się do zęba i prowadzić do rozwoju próchnicy. Co ciekawe, badania wykazują, że nadgorliwe szczotkowanie zębów może być też przyczyną cofania się linii dziąseł.
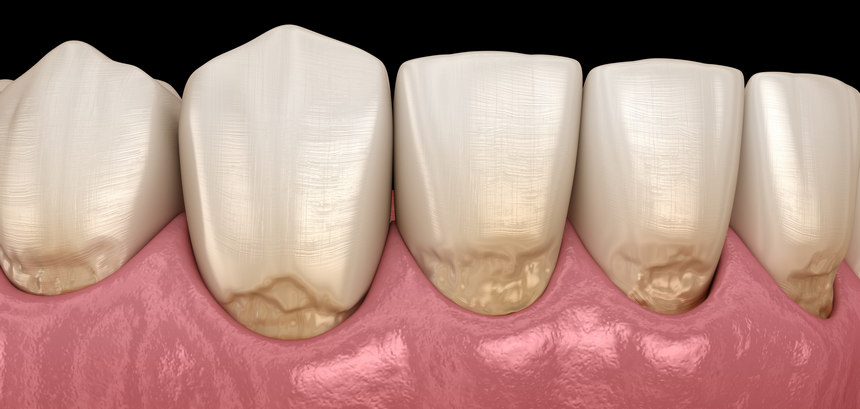 Fot. 1. Abrazja zębów wskutek zbyt dużej siły szczotkowania Więcej
Fot. 1. Abrazja zębów wskutek zbyt dużej siły szczotkowania Więcej
Sarkopenia (łac. sarcopaenia) – to schorzenie, którego objawem jest utrata masy mięśniowej i upośledzenie funkcji oraz siły mięśni. Zwykle dotyka ono osoby starsze. Badania naukowców pokazują jednak, że niezależnie od wieku, większym ryzykiem zachorowania na sarkopenię obciążone są osoby z brakami zębowymi. Dowiedzmy się, z czego to wynika.
Sarkopenia a braki w uzębieniu
Zależnością pomiędzy sarkopenią a brakami w uzębieniu zainteresowali się naukowcy z Shimane University w Japonii. W badaniach wzięło udział 635 osób w wieku 40-74 lata. Na wstępie, uczestników badania poddano przeglądowi jamy ustnej. W trakcie przeglądu zliczano liczbę zębów, jednak nie brano pod uwagę trzecich zębów trzonowych, czyli tzw. ósemek. Następnie, za pomocą bioimpedancji, dokonywano pomiarów mięśni szkieletowych. Badano także siłę chwytu – poprzez podwójną próbę każdej ręki. Z kolei w ramach oceny funkcji żucia, badani otrzymali gumowatą galaretkę i zostali poproszeni o żucie jej z dużą siłą przez 15 sekund. Po tym czasie oceniano zmianę formy galaretki.
Wyniki eksperymentu wyraźnie świadczą o tym, u osób z brakami zębowymi, a tym samym z upośledzoną funkcją żucia, prawdopodobieństwo wystąpienia sarkopenii jest wyższe, niż w przypadku osób z kompletem uzębienia. Zależność ta pozostaje widoczna również po uwzględnieniu takich czynników jak wiek, płeć, wskaźnik masy ciała, spożywanie używek i poziom aktywności fizycznej. Więcej
Jak zmienia się mikrobiom jamy ustnej zaledwie po 24 godzinach od umycia zębów? Sporadyczne pomijanie mycia zębów wydaje się nam niegroźne. Wmawiamy sobie, że jeden dzień lub nawet kilka dni przerwy od szczotkowania nie może mieć przecież większego znaczenia. Tymczasem, przerwa taka, nawet jeśli trwa jedynie dobę, sieje duże spustoszenie w jamie ustnej. Przekonajmy się o tym analizując wyniki jednego z ostatnich eksperymentów naukowców.
Eksperyment chińskich naukowców
Naukowcy z Qingdao Institute of BioEnergy and Bioprocess Technology Single-Cell Center w Chinach postanowili przyjrzeć się zmianom, jakie zachodzą w jamie ustnej w wyniku zarzucenia higieny. W eksperymencie wzięło udział 40 osób borykających się z zapaleniem dziąseł o różnym stopniu nasilenia.
Badanie podzielono na dwa etapy. Pierwszy etap trwał trzy tygodnie. W tym czasie zadaniem uczestników było utrzymywanie prawidłowej higieny jamy ustnej. Z kolei w drugim etapie, trwającym 4 tygodnie, badani zostali poproszeni o całkowite zaprzestanie dbania o higienę jamy ustnej. W obydwu etapach przeprowadzano analizy mikrobiomu jamy ustnej oraz obserwowano nasilenie zapalenia dziąseł. Więcej
W jednym z ostatnich artykułów mowa była o tym, że spożywanie jogurtu, za sprawą zawartych w nim licznych szczepów probiotycznych, chroni przed paradontozą. Dziś pod lupę bierzemy sok z buraka. Najnowsze badania dowodzą, że zawarte w nim azotany również pozytywnie wpływają na zdrowie jamy ustnej. Poznajmy szczegóły eksperymentu brytyjskich naukowców.
Wpływ soku z buraka na mikrobiom jamy ustnej
Do doświadczenia badającego wpływ soku z buraka na mikrobiom jamy ustnej zaproszono 26 osób. Wśród nich byli seniorzy w wieku 70-80 lat – aktywni fizycznie i o dobrym zdrowiu ogólnym. W ramach eksperymentu uczestnikom podawano do picia sok z buraków – dwa razy dziennie, przez łącznie 10 dni. Jednocześnie obserwowano zmiany w mikrobiomie ich jamy ustnej. Z obserwacji wynikło, że zmniejszeniu uległ poziom bakterii odpowiadających za stany zapalne, choroby przyzębia oraz nowotwory jamy ustnej. Mowa tutaj m.in. o bakteriach z rodzaju Veillonella, Prevotella oraz o gram-dodatnich beztlenowych bakteriach Clostridium difficile. Te ostatnie są także częstymi winowajcami zakażeń jelit.
Profesor fizjologii człowieka na University of Exeter Medical School i jedna z osób odpowiedzialnych za opisany eksperyment – dr Anni Vanhatalo – przyznaje, że badania w tym obszarze powinny zostać rozszerzone na inne grupy wiekowe oraz na osoby z różnego rodzaju schorzeniami zdrowotnymi. Niemniej jednak, dotychczasowe wyniki wyraźnie wskazują na prozdrowotny wpływ soku z buraka na zdrowie jamy ustnej. Więcej
Szczoteczka magnetyczna Oral-B iO 2 razy mniej płytki nazębnej zalegającej na powierzchni zębów, 6 razy mniej płytki nazębnej zalegającej wzdłuż linii dziąseł i o 100% zdrowsze dziąsła już po tygodniu szczotkowania – takie wyniki osiąga nowa szczoteczka magnetyczna Oral-B iO, porównywana z tradycyjnymi szczoteczkami manualnymi w badaniu klinicznym przeprowadzonym przez niezależnych ekspertów. Sprawdźmy, na czym polega jej innowacyjność.
Oral-B iO – innowacyjność w każdym calu
Najbardziej zaawansowana szczoteczka elektryczna działająca w technologii magnetycznej – taki tytuł przypisać można najnowszej szczoteczce Oral-B iO, zaprezentowanej podczas tegorocznego Światowego Dnia Zdrowia Jamy Ustnej. Producent przekonuje, że produkt zapewnia nie tylko wysoką skuteczność czyszczenia, ale także przyjemne doznania podczas szczotkowania zębów.
Innowacyjność Oral-B iO widoczna jest już na pierwszy rzut oka. Bez wątpienia uwagę przyciąga interaktywny wyświetlacz, który wbudowany jest w trzonek szczoteczki. Przy jego użyciu możemy m.in. wybrać tryb szczotkowania, otrzymać przypomnienie o konieczności wymiany końcówki albo sprawdzić stan naładowania akumulatora. Przy temacie ładowania warto wspomnieć, że użytkownik otrzymuje elegancką ładowarkę magnetyczną, przy pomocy której ładowanie do pełna trwa zaledwie 3 godziny. Więcej
wiesz, że...
dentysta.eu
- Ostatni dzwonek, aby tanio wymienić plomby amalgamatowe na lepsze i zdrowsze
- Co pacjenci sądzą o dentystach i jak (nie)wiele na ten temat wiedzą stomatolodzy
- Zapowiedź wyników badania – czego oczekują pacjenci i co dentyści wiedzą o pacjentach
- Pacjenci – widma prześwietleni: wyniki ankiety o umawianiu wizyt
- Wyniki ankiety „Uśmiech a status społeczny”
forum
u nas!
 Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
 Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
 Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
 Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń
Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń

