Wyniki dla: leczenie miazgi
Uraz zębów jest jednym ze stanów nagłych w stomatologii; prawidłowa i dokładna diagnoza umożliwia ustalenie właściwego postępowania oraz prognozowanej reakcji miazgi i tkanek przyzębia podczas gojenia. W przypadku każdej sytuacji pourazowej należy zebrać dokładny wywiad lekarski i przeprowadzić badanie kliniczne, uwzględniając ocenę tkanek miękkich i kości twarzoczaszki. Należy opisać wyniki badania klinicznego i radiologicznego, sklasyfikować uraz oraz przekazać zalecenia pacjentowi po urazie.
Uraz zębów – pierwsza pomoc i wywiad lekarski
Na skutek nagłych urazów mechanicznych może dojść do złamania lub zwichnięcia zębów. Przyczyny uszkodzeń są różne, np. nagłe, silne uderzenie (boks), upadki (zwłaszcza u młodszych pacjentów, np. upadek z uderzeniem zębami o twarde podłoże), nagryzienie twardego przedmiotu/uderzenie twardym przedmiotem, wypadki komunikacyjne.
Podczas udzielania pierwszej pomocy pacjentowi po urazie zębów priorytetowo należy traktować krwotok lub trudności z oddychaniem. Szczególnej uwagi wymaga obecność objawów ogólnych towarzyszących urazowi głowy, wymagających leczenia specjalistycznego (wyznacznikami ciężkości urazu może być utrata przytomności, niepamięć zdarzenia i niepamięć wsteczna, bóle głowy).
Wywiad powinien obejmować pytania o:
- podobne urazy w przeszłości i ich leczenie
- czas powstania urazu (determinujący dalsze postępowanie)
- miejsce, w którym nastąpił uraz (np. kontakt z ziemią oznacza konieczność profilaktyki przeciwtężcowej)
- sposób, w jaki doszło do urazu (może sugerować rozmiar i rodzaj uszkodzenia).
Istotny jest również wywiad ogólnomedyczny (w tym choroby/zaburzenia ogólnoustrojowe i narządowe, alergie, leki przyjmowane stale itd.).
Rozbieżności między danymi zebranymi z wywiadu a rozległością lub charakterem uszkodzeń, niespójności dotyczące przyczyny urazu powinny wzbudzić podejrzliwość lekarza dentysty (należy rozważyć możliwość stosowania przemocy fizycznej wobec pacjenta). Więcej
Do problemów klinicznych wymagających procedur z zakresu stomatologii estetycznej należą nie tylko ubytki tkanek twardych zęba pochodzenia próchnicowego, ale też ubytki pochodzenia niepróchnicowego (erozja, abrazja, atrycja, abfrakcja).
W estetycznej rekonstrukcji zębów przednich powszechnie wykorzystywane są kompozyty umożliwiające oszczędną adhezyjną preparację ubytków, uzyskanie dobrych efektów estetycznych oraz zapewniające akceptowalną trwałość. Adhezyjne odbudowy estetyczne w odcinku przednim stosowane są do odbudowy utraconych tkanek zęba, korekty kształtu i licowania powierzchni zęba.
Bezpośrednie odbudowy kompozytowe
Rekomendowanym postępowaniem w przypadku estetycznej rekonstrukcji utraconych tkanek twardych zęba są bezpośrednie rekonstrukcje adhezyjne z zastosowaniem materiałów kompozytowych, które umożliwiają niewielką utratę tkanek i wykorzystanie małoinwazyjnej metody preparacji ubytków.
Technika adhezyjnego łączenia materiałów kompozytowych z tkankami zęba obejmuje (wcześniejsze) wytrawienie szkliwa i wykorzystanie specjalnego systemu łączącego. Jej zastosowanie nie wymaga rozległego opracowywania tkanek zęba i tworzenia dodatkowych przestrzeni retencyjnych dla materiału wypełniającego.
Bezpośrednie odbudowy kompozytowe można wykorzystywać również w innych celach, takich jak:
- zmiana kształtu zębów
- usuwanie przebarwień
- leczenie recesji dziąsłowych i „czarnych trójkątów”
- zamykanie diastem i przemodelowanie stłoczonych/nieprawidłowo położonych zębów (jako alternatywa dla leczenia ortodontycznego).
Wypełnienia bezpośrednie i odbudowy próbne
Przy bezpośredniej odbudowie kompozytowej rekomenduje się wykonywanie „mock-up”– wstępnej odbudowy diagnostycznej i zastosowanie techniki warstwowej (zakładającej warstwowe stosowanie materiałów), która umożliwia odtworzenie naturalnego koloru zęba.
Bezpośrednią odbudowę kompozytową w technice warstwowej rozpoczyna dobór koloru, stworzenie mapy koloru zęba i ustalenie odcienia szkliwa i zębiny. Kolejnym krokiem jest określenie (w odcinku przednim) prawidłowego zwarcia centralnego i dyskluzji oraz kształtowanie obramowania pod odbudowę. Wykonuje się matrycę silikonową (indeks silikonowy) odtwarzającą powierzchnię językową do brzegu siecznego. Ostatnie etapy wykonywania wypełnienia obejmują kształtowanie powierzchni, opracowanie i polerowanie.
Wstępna wizualizacja wypełnienia ma szczególne znaczenie w przypadku bezpośredniej odbudowy kompozytowej; np. na podstawie odbudowy próbnej z kompozytu wykonanej przed leczeniem (mock-up) można zweryfikować przyszłe wypełnienie – jego rozmiar, barwę, kształt, wychwycić ewentualne problemy natury technicznej i in.
W bezpośrednim wypełnieniu ubytków w odcinku przednim zastosowanie znajduje też woskowy model estetyczny (wax-up) i indeks silikonowy. Na początku leczenia pobierany jest anatomiczny wycisk łuków odwzorowujący opracowany ubytek tkanek. W oparciu o wyciski wykonuje się modele gipsowe, a na nich model woskowy – wax-up, który ułatwia precyzyjne zaprojektowanie odpowiednich konturów, wymiarów zęba, okluzji. Wax-up, czyli diagnostyczny model woskowy, wykorzystywany jest do wykonania matrycy silikonowej, która umożliwia dokładne wykonanie estetycznego wypełnienia w technice warstwowej. Więcej
Choroby tkanek okołowierzchołkowych obejmują procesy patologiczne (najczęściej o charakterze zapalnym) toczące się w ozębnej, cemencie korzeniowym i kości wyrostka zębodołowego. Ich przyczyny dzieli się na dwie główne grupy: zakaźne i niezakaźne.
Najpowszechniejszą przyczyną chorób tkanek okołowierzchołkowych są bakterie obecne w jamie zęba z miazgą w stanie rozpadu zgorzelinowego.
Przyczyny zakaźne chorób tkanek okołowierzchołkowych
Najczęstszą przyczyną chorób okołowierzchołkowych są infekcje bakteryjne. Zdrowe tkanki okołowierzchołkowe pełnią funkcje ochronne przed rozprzestrzenianiem się patogenów z zakażonego kanału korzeniowego lub kieszonki przyzębnej, ale stan zapalny znacznie osłabia ich rolę obronną. Tymczasem drobnoustroje i ich toksyny, które znajdują się w kanałach z miazgą zgorzelinową, w sposób bezpośredni lub pośredni (przez odczyny immunologiczne), przyczyniają się do ostrych i przewlekłych zapaleń tkanek okołowierzchołkowych.
Wyniki badań wykazują, że w kanałach korzeniowych zębów ze zgorzelinowym rozpadem miazgi zdecydowanie dominują bakterie beztlenowe; do najczęściej izolowanych należą Prevotella intermedia, Bacteroides denticola, Porphyromonas endodontalis, Bacteroides loeshii, Bacteroides buccae, Porphyromonas gingivalis i Prevotella melaninogenica. Występują tam także Streptococcus spp., Lactobacillus spp., Peptostreptococcus spp., Eubacterium spp., Fusobacterium spp., Actinomyces spp., Arachnia propionica, poza tym bakterie tlenowe i fakultatywne beztlenowce.
Uważa się, że szczepy Bacteroides mogą pełnić istotną rolę w etiologii i patogenezie przewlekłych zapaleń tkanek okołowierzchołkowych, a Porphyromonas gingivalis i Prevotella melaninogenica przeważają w objawowych infekcjach ropnych.
Przyczyny niezakaźne chorób tkanek okołowierzchołkowych
Wśród niezakaźnych przyczyn odpowiedzialnych za ostre i przewlekłe choroby tkanek okołowierzchołkowych (najczęściej o charakterze zapalnym) wymienia się:
- urazy mechaniczne,
- czynniki termiczne,
- czynniki chemiczne,
- czynniki autoalergiczne,
- zapalenia miazgi.
Nieprawidłowości dotyczące kształtu zębów częściej obserwuje się w uzębieniu stałym niż mlecznym. Zaburzenia mogą występować tylko w obrębie korony lub tylko w obrębie korzenia, mogą również dotyczyć całego zęba.
Są to wady, które nie odpowiadają prawidłowym cechom mofologii uzębienia – tzw. cechom Mühlreitera
Zęby podwójne
Powstanie zębów podwójnych związane jest z zaburzeniami w stadium proliferacji. U podłoża tej nieprawidłowości leżeć mogą zmiany genetyczne, choroby zakaźne, awitaminoza, urazy mechaniczne. Do zębów podwójnych (double teeth) należą:
- zęby bliźniacze, parzyste (dentes geminati),
- zęby zlane (dentes confusi),
- zęby zrośnięte (dentes concreti).
Zęby bliźniacze i zęby zlane częściej dotyczą uzębienia mlecznego, zazwyczaj występują w zębach siecznych i kłach. Zęby zlane powstają na skutek połączenia dwóch/kilku zawiązków zębów w obrębie szkliwa i zębiny. Na koronie znajduje się bruzda biegnąca wzdłuż osi długiej zęba. Może występować zlanie częściowe (komory oddzielne) lub całkowite (komora wspólna). Przy zlaniu dwóch zawiązków zębów prawidłowych występuje brak jednego zęba; w przypadku zlania zawiązków zęba prawidłowego i dodatkowego liczba zębów pozostaje bez zmian.
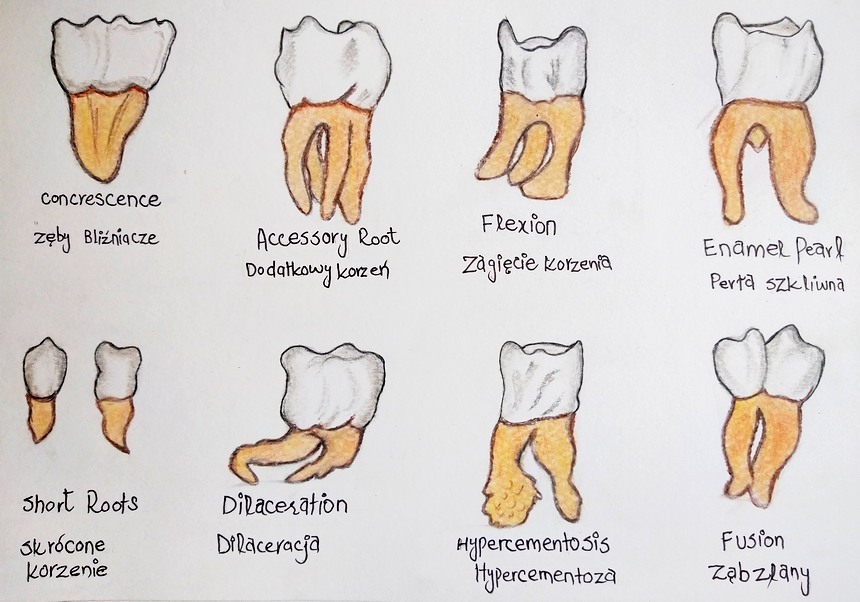 Ryc.1. Nieprawidłowości kształtu zębów – rysunek odręczny
Ryc.1. Nieprawidłowości kształtu zębów – rysunek odręczny
Powstanie zębów bliźniaczych powiązane jest z częściowym podziałem zawiązka w stadium proliferacji – kiedy tworzy się ząb z szeroką koroną i dzielącą ją bruzdą na powierzchni wargowej albo z nacięciem brzegu siecznego. W badaniu radiologicznym stwierdza się wspólną komorę oraz jeden kanał korzeniowy.
Przyczyną powstania zębów zrośniętych jest brak przegrody kostnej, która oddziela dwa zawiązki, co prowadzi do przemieszczenia oraz stłoczenia sąsiednich zawiązków, a następnie do ich zrośnięcia przez powstający cement. Korony takich zębów są oddzielne, a korzenie połączone na różnej powierzchni, czasem jedynie w obrębie wierzchołków. Anomalia najczęściej dotyczy zębów trzonowych, rzadziej przedtrzonowych. Może utrudniać ekstrakcje. Więcej
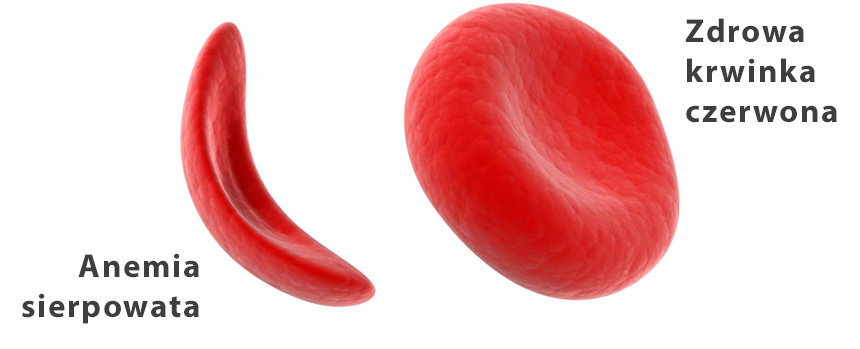
Anemia sierpowata jest obecnie najczęstsza chorobą dziedziczną w Anglii. Pojawia się tam z częstością 1 na 2000 urodzeń. Dentyści i pacjenci muszą uważać, ponieważ jest to choroba układowa, związana z epizodami zaostrzeń i postępującym uszkodzeniem narządów, która dotyka także jamę ustną.
Anemia sierpowata to jedno z najpowszechniej występujących na świecie ciężkich zaburzeń spowodowanych mutacją w jednym tylko genie, za to bardzo ważnym, bo kodującym prawidłową budowę hemoglobiny – najważniejszego białka zawartego w czerwonych krwinkach (erytrocytach). Choroba objawia się zmienionym kształtem erytrocytów – przyjmują one wygląd sierpa (półksiężyca, bumeranga), zamiast regularnych, lekko wklęsłych dysków. Naukowcy zaobserwowali, że obecnie jest to najszybciej rozwijające się zaburzenie genetyczne w Wielkiej Brytanii.
Odkrycie to powinno być interesujące dla samych pacjentów, jak i dentystów, ponieważ manifestacje niedokrwistości sierpowatej w jamie ustnej bywają różne – przeważnie niespecyficzne, które nieraz trudno przypisać tej konkretnej chorobie.
Objawy anemii sierpowatej w jamie ustnej i ich implikacje
O istnieniu niedokrwistości sierpowatej mogą świadczyć następujące symptomy w jamie ustnej: Więcej
Podstawowy problem gerostomatologii stanowią stomatologiczne potrzeby profilaktyczne, lecznicze i rehabilitacyjne osób starszych. Wiek podeszły wiąże się z wielochorobowością (której odzwierciedleniem jest stan jamy ustnej) i obniżeniem sprawności ruchowej, wpływającej na pogorszenie poziomu higieny jamy ustnej oraz zwiększenie szybkiego rozwoju choroby próchnicowej i chorób przyzębia.
Za początek starości umownie przyjmuje się wiek 60 – 65 lat. Wg WHO wczesna starość trwa od 60. do 75. r. ż., po tym okresie następuje starość późna (od 75. do 90. r. ż.), a osoby po 90. r. wchodzą w wiek sędziwy (uznaje się je za „długowieczne”).
Próchnica – problem powszechny u seniorów
Próchnica pozostaje głównym problemem stomatologicznym w podeszłym wieku: z jednej strony rośnie liczba pacjentów zachowujących własne zęby do późnej starości, z drugiej – postępują (związane z wiekiem) zmiany w tkankach, dochodzi do odsłonięcia powierzchni korzenia w wyniku recesji dziąseł, zwiększa się częstość występowania kserostomii (suchości jamy ustnej), która jest efektem ubocznym stosowanej farmakoterapii lub objawem chorób ogólnoustrojowych.
U osób starszych częściej występuje próchnica przewlekła, bez objawów subiektywnych (proces próchnicowy ma niebolesny przebieg). U wielu seniorów stwierdza się próchnicę okrężną, umiejscowioną zwykle na przedsionkowej części szyjki zęba, towarzyszącą starczemu zanikowi przyzębia. Jej ryzyko zwiększa oczywiście nieodpowiedni poziom higieny jamy ustnej, a także obecność uzupełnień protetycznych. Więcej
Dentysta sadysta nie jest postacią mityczną. Tacy dentyści istnieli i działali prawdopodobnie od co najmniej ok. 14 tys. lat. Z okresu 120 wieków sprzed naszej ery pochodzi bowiem ząb ze śladami – nazwijmy to – zabiegu stomatologicznego, który polegał na wydłubaniu miazgi objętej próchnicą. Jak silny ból zęba mógł wymusić poddanie się wcale nie mniej bolesnej interwencji para-stomatologicznej, można sobie tylko wyobrazić. Niemniej, można przyjąć, że już od tamtego okresu, przez długie wieki, kształtowała się legenda o dentystach sadystach.
Dentysta sadysta ?
Pobudki, dla których osoby leczące zęby okrutnie traktowały pacjentów, należy dziś uznać za dyskusyjne. Głównie z uwagi na brak (wówczas) skutecznych i (co równie istotne) bezpiecznych środków znieczulających oraz urządzeń do borowania, materiałów do tworzenia szczelnych wypełnień i setek innych akcesoriów potrzebnych dentyście. Bo to dzięki nim nowoczesna stomatologia ma obecnie do zaoferowania pacjentom tak wiele – w dodatku bez bólu; i bez strachu, że spotkanie z dentystą zakończy się złamaną szczęką, uszkodzonym kręgosłupem szyjnym czy nawet zgonem.
Nowoczesna stomatologia – efekt wysiłków setek pokoleń dentystów
Ewolucja dziedziny zajmującej się leczeniem zębów trwała tysiące lat. Zanim ludzkość doszła do etapu, w którym wizyta u dentysty przypomina spotkanie towarzyskie, a zabiegi wiążą się z przyjemnym siedzeniem w wygodnym fotelu, minęły wieki. Trzeba było pracy niezliczonych pokoleń osób zaangażowanych w leczenie zębów i chorób jamy ustnej – których z czasem zaczęto nazywać dentystami lub stomatologami. Zatem wszystko to, co oferuje współczesna stomatologia:
- delikatne narzędzia;
- bezpieczne i nadzwyczaj skuteczne znieczulenia;
- doskonałe materiały stomatologiczne do wypełnień lub protetyczne na uzupełnienia;
- metody diagnostyczne, dzięki którym nie ukryje się obecnie żadna choroba zębów bądź jamy ustnej,
to efekt pracy wszystkich dentystów, którzy po części stali się w dużej mierze wynalazcami kolejnych ułatwień zapewniających komfort zabiegów stomatologicznych zarówno u pacjenta, jak i personelu medycznego. To także wielowiekowy efekt pracy specjalistów z wielu dziedzin, których dziś zwiemy inżynierami, chemikami, fizykami, biologami, lekarzami itd. Więcej
Zarówno osocze bogatopłytkowe (PRP), jak i fibryna bogatopłytkowa (PRF) to preparaty krwiopochodne pozyskiwane z krwi pacjenta. Ponieważ są źródłem składników cennych dla procesów gojenia i regeneracji tkanek, znajdują coraz szersze zastosowanie w nowoczesnej stomatologii, która ukierunkowana jest coraz bardziej na ratowanie, zachowanie i odtwarzanie naturalnych tkanek jamy ustnej – zarówno miękkich, jak i twardych w postaci kości przyzębia oraz zębów.
Ogromną zaletą osocza bogatopłytkowego (PRP, ang. Platelet Rich Plasma), a także fibryny bogatopłytkowej (PRF, ang. Platelet Rich Fibrin) jest to, że są to materiały autogenne – pozyskiwane z ciała pacjenta, do którego później są aplikowane. Dzięki temu nie istnieje ryzyko reakcji immunologicznej polegającej na odrzuceniu zaaplikowanego biomateriału oraz reakcji alergicznej, które mogłyby się pojawić, gdyby PRP lub PRF były pozyskiwane od kogoś innego.
Osocze bogatopłytkowe PRP w stomatologii
Osocze bogatopłytkowe prp pozyskuje się z krwi żylnej pacjenta bezpośrednio przed zabiegiem. Pobraną próbkę materiału biologicznego poddaję się krótkiej obróbce, w tym wirowaniu, dodaniu trombiny i jonów wapnia, uzyskując żelowaty koncentrat. Znajduje się w nim bardzo dużo substancji bioaktywnych, głównie czynników wzrostu, które:
- pobudzają procesy gojenia i regeneracji tkanek;
- poprawiają ukrwienie tkanek poprzez wytwarzanie nowych naczyń krwionośnych;
- aktywują komórki macierzyste.
Osocze bogatopłytkowe PRP dzięki szerokiemu spektrum właściwości może być wykorzystywane w wielu obszarach stomatologii. Obecnie z dobrodziejstw tego biomateriału korzystają stomatologia zachowawcza i regeneracyjna, implantologia, periodontologia, endodoncja. Więcej
Obliteracja jamy zęba zwana jest też zwyrodnieniem wapniowym miazgi (ZWM) lub resorpcją wewnętrzną zastępczą[1]. Jako zjawisko występujące w jamie ustnej odnosi się do zmniejszonej drożności lub niedrożności kanałów korzeniowych wskutek zmniejszania światła jamy zęba – najczęściej dotyczy to zębów po urazie. Nie jest jasne, jak często występuje, ponieważ doniesienia są pod tym względem różne (uważa się, że 4-40% urazów może kończyć się obliteracją jamy zęba), niemniej wystąpienie obliteracji zależy od dwóch głównych czynników: rodzaju urazu i wieku pacjenta w momencie urazu.
Na czym polega obliteracja jamy zęba?
Zjawisko to polega na odkładaniu się do wnętrza kanału korzeniowego na całej jego długości lub do wnętrza komory zęba wapniowej, twardej substancji. Zaczyna się od obwodu jamy zęba i postępuje w kierunku środka. Wskutek tego centralna część miazgi zębowej ulega obliteracji na końcu. Zwyrodnienie wapniowe narastające ku środkowi jamy zęba doprowadza do stopniowego zmniejszania się światła komory zęba i kanału korzeniowego aż do całkowitego jego zaniku. W rezultacie dochodzi do zamknięcia kanału i jego niedrożności.
W zależności od stopnia zwężenia światła jamy zęba obliterację kwalifikuje się jako:
- częściową – kiedy kanały korzeniowe są drożne, choć światło w nich i w komorze zęba uległo zwężeniu; miazga zęba najczęściej pozostaje żywa;
- całkowitą – kanał korzeniowy staje się niedrożny, a w części miazgi odciętej od unaczynienia z czasem rozwija się martwica.
Komórki macierzyste w stomatologii – możliwości zastosowania w praktyce – część 2.
Po naukowym wstępie zagadnienia możliwości hodowli zębów, które omawialiśmy w tym temacie, prezentujemy możliwości zastosowania w praktyce. Komórki macierzyste z zębów wykorzystuje się obecnie w wielu obszarach stomatologii i medycyny, często w połączeniu z tzw. inżynierią tkankową, gdzie stosuje się różnego rodzaju ażurowe konstrukcje (z metalu lub biosyntetyku), wszczepiane w ciało i przeznaczone do zasiedlenia komórkami macierzystymi. Jest to baza do odtworzenia utraconych/zniszczonych tkanek lub narządów. Same komórki macierzyste lub w połączeniu ze zdobyczami inżynierii tkankowej wykorzystywane są – lub testuje się ich zastosowanie – w następujących obszarach[1]: Więcej
wiesz, że...
dentysta.eu
- Ostatni dzwonek, aby tanio wymienić plomby amalgamatowe na lepsze i zdrowsze
- Co pacjenci sądzą o dentystach i jak (nie)wiele na ten temat wiedzą stomatolodzy
- Zapowiedź wyników badania – czego oczekują pacjenci i co dentyści wiedzą o pacjentach
- Pacjenci – widma prześwietleni: wyniki ankiety o umawianiu wizyt
- Wyniki ankiety „Uśmiech a status społeczny”
forum
u nas!
 Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
 Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
 Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
 Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń
Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń