Wyniki dla: woda
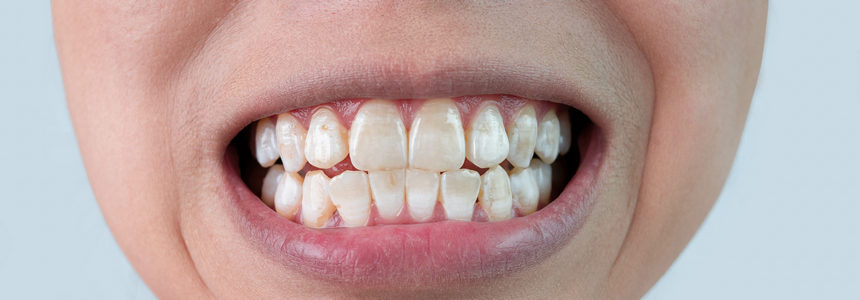
Dotychczasowe badania dowiodły, że dzięki analizie mikrobiomu języka można zdiagnozować nowotwór trzustki. Okazuje się, że w taki sposób można zdiagnozować także problemy kardiologiczne. Poznajmy różnice w wyglądzie i mikrobiomie języka osób przewlekle chorujących na serce.
Język a schorzenia kardiologiczne – badania
Zależności pomiędzy wyglądem i mikrobiomem języka, a chorobami serca przyjrzeli się naukowcy z First Affiliated Hospital of Guangzhou University of Chinese Medicine. Do badania zaproszono 70 osób, w tym 42 osoby ze schorzeniami kardiologicznymi i 28 zdrowych osób. Wszyscy uczestnicy byli wolni od problemów stomatologicznych, chorób języka i jamy ustnej. W okresie 7 dni poprzedzających badanie żaden z nich nie przechodził infekcji górnych dróg oddechowych ani nie przyjmował antybiotyków i leków immunosupresyjnych, które mogłyby zaburzać mikroflorę.
W ramach badania uczestnikom pobierano próbki nalotu z języka. Z racji tego, że bakterie najintensywniej namnażają się przez noc, materiał zbierano w porze porannej, przed śniadaniem i szczotkowaniem zębów. Pobrane próbki analizowano przy wykorzystaniu metody sekwencjonowania genów 16S rRNA. Więcej
Przychodzi pacjent do dentysty i… kłamie – czasem jak z nut, a czasem nieporadnie. Tymczasem kłamstwa u dentysty nie popłacają i zawsze albo pacjentowi szkodzą, albo – kiedy prawda wychodzi na jaw – są powodem sporego zawstydzenia. Jama ustna to skarbnica informacji, a stomatolog jest niczym detektyw – rejestruje fakty i szczegóły, które zdradzają, że pacjent mija się z prawdą. Oto kilka przykładów, jak kłamstwa u dentysty zostają szybko zdemaskowane.
• Myję zęby codziennie i dokładnie, nitkuję je i stosuję irygator.
Gdyby to była prawda, dentysta nie zobaczyłby na szkliwie dużej ilości kamienia nazębnego, który świadczy o tym, że zęby przez kilka dni pod rząd nie były myte bądź były myte byle jak. I nie zeskrobywałby z przestrzeni międzyzębowych miękkiego jeszcze nalotu.
• Nie szoruję mocno zębów, tylko myję je delikatnie i ruchami okrężnymi bądź wymiatającymi.
O tym, że pacjent kłamie, świadczą: obniżona linia dziąseł, obnażone szyjki zębowe, uszkodzenia dziąseł w linii brzeżnej, czasem delikatnie zarysowane szkliwo lub stany zapalne dziąseł.
• Zapewniam, że z mojej diety zniknął cukier.
Szybko rozwijająca się próchnica w jamie ustnej, nowe ubytki, a także nieświeży oddech są dowodami na mijanie się pacjenta z prawdą. Może pacjent faktycznie wyeliminował słodzone napoje, ale inne produkty spożywcze zawierające dużą ilość węglowodanów, na przykład ciastka lub słodkie jogurty, już nie.
• Zgodnie z zaleceniem odwiedziłam/łem diabetologa i wiem, że nie mam cukrzycy.
Wzrost nasilenia próchnicy, osłabienie i stany zapalne dziąseł oraz słabsze kości przyzębia, pogorszenie ukrwienia jamy ustnej, a także zwiększona podatność na infekcje w jamie ustnej przeczą temu, jakoby pacjent, u którego podczas ostatniej wizyty dentysta zaczął podejrzewać istnienie cukrzycy typu 2, udał się na konsultację do diabetologa i miał glikemię pod kontrolą. Więcej
Etiologia choroby próchnicowej zębów jest wieloczynnikowa, a występowanie próchnicy – warunkowane osobniczo i behawioralnie. Efektywność opieki stomatologicznej nad dziećmi zależy m.in. od świadomości społeczeństwa i szeroko rozumianych działań edukacyjnych.
Próchnica wczesnego dzieciństwa (early childhood caries; ECC) ściśle wiąże się z zachowaniami zdrowotnymi opiekunów i osobniczą własnością tkanek. Regularne kontrolowanie czynników etiologicznych choroby próchnicowej i wyeliminowanie czynników ryzyka istotnie redukuje ryzyko indukcji ECC.
Czynniki etiologiczne próchnicy wczesnego dzieciństwa
Występowanie zmian próchnicowych ma podłoże wieloczynnikowe. Proces chorobowy w wieku rozwojowym ma ostry przebieg, obejmuje wiele zębów i powierzchni zębowych; jest dynamiczny i może łatwo się rozprzestrzeniać, powodować powikłania i pogorszać jakość życia dziecka.
Na czynniki etiologiczne próchnicy wczesnego dzieciństwa składają się:
- czynnik bakteryjny
- substrat pokarmowy
- indywidualna podatność tkanek twardych na demineralizację (czynnik gospodarza)
- czas działania czynników próchnicotwórczych.
Czynnik bakteryjny w etiologii ECC
Czynnik bakteryjny ma znaczenie kluczowe w etiologii próchnicy wczesnodziecięcej. Jama ustna dziecka jest zasiedlana przez bakterie próchnicotwórcze w drodze transmisji pionowej i poziomej.
Skład ilościowy i jakościowy drobnoustrojów jamy ustnej (który zmienia się w poszczególnych okresach rozwoju) warunkuje utrzymanie prawidłowej biocenozy ekosystemu (planktonu zawieszonego w ślinie i biofilmu na twardych tkankach zębów). Więcej
Częstość występowania paradontozy z jednej strony wiąże się z niedoborami żywieniowymi (większa u pacjentów u starszych i niedożywionych); z drugiej – czynnikami ryzyka chorób przyzębia są nadwaga i otyłość (mediatory zapalne wydzielane przez komórki tłuszczowe mogą modyfikować odpowiedź immunologiczną gospodarza na antygeny płytki nazębnej).
Dieta stosowana w krajach rozwiniętych i rozwijających się – z nadmierną podażą wysokoprzetworzonych węglowodanów (cukier, biała mąka), przetworzonych tłuszczów i niewystarczającą podażą witamin, mikroelementów i związków antyoksydacyjnych – może nasilać stany zapalne dziąseł i przyzębia.
Paradontoza, stres oksydacyjny i antyoksydanty w diecie
Do kluczowych czynników ryzyka rozwoju paradontozy należy nieprawidłowa higiena jamy ustnej i obecność patogennej flory bakteryjnej. Agresywna odpowiedź immunologiczna przeciwko mikroorganizmom i uwalnianie cytokin zapalnych prowadzi do niszczenia tkanek przyzębia.
Obecność bakterii powoduje przyciąganie do miejsca zapalenia leukocytów polimorfojądrowych, które (pod wpływem stymulacji antygenami bakteryjnymi) wytwarzają wolne rodniki – reaktywne formy tlenu (ROS), enzymy i defensyny degradujące patogeny w procesie fagocytozy. Ale czynniki prooksydacyjne podczas zapalenia przyczyniają się także do uszkodzeń zdrowych tkanek (uszkodzenia DNA, stymulacja produkcji cytokin przez makrofagi i monocyty). ROS wpływają również na niszczenie tkanki kostnej przez aktywację osteoklastów (komórek odpowiedzialnych za resorpcję kości). Co więcej, działanie mediatorów zapalnych w zmienionych chorobowo kieszonkach przyzębnych może być nie tylko miejscowe, ale i ogólne; zapalenie przyzębia jest m.in. czynnikiem ryzyka miażdżycy i chorób układu sercowo-naczyniowego.
Stres oksydacyjny należy do czynników etiologicznych chorób przyzębia – może jednak być równoważony lub łagodzony przez działanie mechanizmów antyoksydacyjnych. Obecność związków antyoksydacyjnych w pożywieniu może poprawić zdrowie przyzębia i wyniki leczenia paradontozy. Więcej
Prawidłowa higiena jamy ustnej i przestrzeganie zasad aseptyki i antyseptyki okołozabiegowej należy do podstawowych wyznaczników jakości opieki medycznej i ma kluczowe znaczenie w profilaktyce zakażeń w stomatologii.
Aseptyka i antyseptyka – pojęcia podstawowe
Antyseptyka to postępowanie zapobiegające zakażeniom przez stosowanie środków chemicznych, które niszczą lub zahamowują rozwój drobnoustrojów (np. odpowiednie przygotowanie pola operacyjnego). Aseptyka natomiast oznacza postępowanie niedopuszczające do zakażenia drobnoustrojami środowiska, sprzętu, materiałów i pacjentów – najczęściej polega na wyjaławianiu narzędzi i materiałów. Do aseptyki zalicza się:
- dezynfekcję i sterylizację, prawidłowe (zgodne z procedurami) przechowywanie/transport sterylnych narzędzi i materiałów
- stosowanie jednorazowych, odkażonych lub sterylnych przedmiotów (dla każdego pacjenta)
- odpowiednie niszczenie skażonego materiału
- używanie sprzętu jednorazowego, odzieży ochronnej, rękawiczek jednorazowych, maseczek ochronnych, przyłbic ochronnych (środków ochrony indywidualnej) i przestrzeganie higieny osobistej.
Ze względu na ryzyko zakażenia sprzęt medyczny dzieli się na:
- krytyczny – urządzenia, przedmioty wysokiego ryzyka, przecinające ciągłość skóry/błon śluzowych, wprowadzane do krwi lub wchodzące w kontakt z jałowymi tkankami organizmu (jak narzędzia chirurgiczne, cewniki do jam ciała, implanty, endoskopy) – przed użyciem powinny być bezwzględnie jałowe
- półkrytyczny – urządzenia średniego ryzyka, stosowane do zabiegów na błonach śluzowych nieuszkodzonych – powinny być sterylne (jeśli to możliwe) lub poddane dezynfekcji wysokiego stopnia (eradykacji)
- niekrytyczny – przedmioty niskiego ryzyka, wchodzące w kontakt tylko ze skórą nieuszkodzoną – wymagana dezynfekcja średniego lub niskiego stopnia (nie muszą być sterylne).
Wiele uwagi poświęca się również zakażeniom związanym z opieką zdrowotną (HCAI, health care-associated infection) – występującym w związku z udzieleniem świadczeń zdrowotnych (w szpitalu lub innej placówce opieki zdrowotnej) w przypadkach, w których:
- choroba nie była w okresie wylęgania podczas udzielania świadczenia
- choroba wystąpiła po udzieleniu świadczenia w czasie nieprzekraczającym najdłuższego okresu wylęgania danej choroby.
HCAI mogą dotyczyć pacjentów i personelu medycznego. Kryteria rozpoznawania zakażeń związanych z opieką zdrowotną (w celu ich monitorowania, prowadzenia statystyk i raportowania) zostały ujednolicone w UE i krajach współpracujących – w oparciu o definicje opracowane przez zespół ekspertów Europejskiego Centrum Zapobiegania i Kontroli Chorób (ECDC, European Centre for Disease Prevention and Control). Więcej
Kluczową rolę w stomatologii opartej na dowodach (EBD – z ang. evidence-based dentistry) odgrywają wyniki badań laboratoryjnych i klinicznych, in vitro i in vivo. Badania mogą być:
- retrospektywne – opierają się na wglądnięciu w przeszłość uczestników; polegają na przeprowadzeniu wywiadu i poznaniu historii choroby; dzięki nim można wysnuć wnioski o przyczynach konkretnego stanu pacjenta/pacjentów, np. skutkach zdrowotnych narażenia na amalgamat dentystyczny[1];
- prospektywne – polegają na przeprowadzeniu badania startowego i obserwacji uczestnika w miarę upływu czasu. Wykorzystywane są m.in. w określaniu sukcesu terapeutycznego czy w monitorowaniu rozwoju powikłań pozabiegowych, np. bólu po leczeniu kanałowym[2].
Rodzaje badań dostarczających dowodów w stomatologii
Badania użyteczne dla EBD możemy podzielić na eksperymentalne i obserwacyjne.
Do badań eksperymentalnych zalicza się:
- Randomizowane kontrolowane badania kliniczne – złoty standard eksperymentów klinicznych. W badaniach tych duża grupa uczestników jest losowo przydzielana do dwóch lub więcej podgrup i do podgrupy kontrolnej (grupa porównawcza). Różnice, jakie uzyskuje się między wynikami otrzymanymi w każdej z wytyczonych podgrup uczestników, poddawane są ocenie metodami statystycznymi. Przykład badania: wpływ wstępnego schłodzenia miejsca wstrzyknięcia na odczuwanie bólu w stomatologii dziecięcej[3].
- Community trials (interwencja populacyjna) – badania skupione na podejściu populacyjnym, społecznościowym. Są coraz częściej realizowane także w obszarze stomatologii, ponieważ określone grupy społeczne przyjmują szczególne środowiskowe, kulturowe i behawioralne wzorce stylu życia, które nie pozostają bez wpływu na otrzymane wyniki badań. Przykład badania: wpływ promocji zdrowia i lakierowania zębów na próchnicę u dzieci australijskich Aborygenów[4].
Badania obserwacyjne polegają na opisie bądź analizie określonych zdarzeń czy też ekspozycji na konkretny czynnik bądź interwencję. Badania takie nie pozwalają jednak na wnioskowanie o związkach przyczynowo-skutkowych, ponieważ nie mają grupy kontrolnej. W sektorze badań obserwacyjnych wyróżnia się badania opisowe (np. opis przypadku) oraz badania analityczne. Wśród badań analitycznych realizowane są: Więcej
Po raz pierwszy o stomatologii opartej na faktach napisano w 1995 roku, a w 1999 r. Amerykańskie Towarzystwo Stomatologiczne zaproponowało definicję tego pojęcia[1]. Chociaż od tamtej pory minęły już prawie trzy dekady, niektórzy eksperci uważają, że EBD nadal nie zajmuje należnego jej miejsca. Tymczasem stomatologia oparta na faktach (EBD – z ang. evidence-based dentistry) jest analogią do medycyny opartej na faktach (EBM – z ang. evidence-based medicine) i częścią EBM. Jest istotna dla praktyków związanych ze stomatologią, gdyż opiera się na twardych dowodach naukowych.
Korzyści ze stomatologii opartej na dowodach
Rozwój stomatologii opartej na faktach służy dwóm głównym celom: otrzymania najlepszych dowodów i ich wykorzystania w praktyce. Obecnie dąży się do tego, aby nastąpił wzrost znaczenia EBD, gdyż dowody naukowe wspomagają podejmowanie właściwych decyzji leczniczych przez praktykujących dentystów – dają bowiem stomatologom lepszą orientację w natłoku informacji, czasem także sprzecznych lub niepełnych. Upowszechnienie EBD zmniejszy także przepaść pomiędzy badaniami klinicznymi a faktycznie wykonywaną praktyką dentystyczną i może pomóc w zmniejszeniu różnic w opiece nad pacjentem i uzyskiwanych wynikach zastosowanego procesu terapeutycznego[2].
Źródła informacji o faktach w stomatologii
Dentyści mają do dyspozycji wiele kanałów informacyjnych, z których mogą pozyskiwać informacje o konkretnej jednostce chorobowej bądź dowody na skuteczność terapii. Są to:
- piśmiennictwo naukowe – prezentowane są tutaj prace opisujące pojedyncze przypadki bądź wyniki badań laboratoryjnych i klinicznych;
- medyczne bazy danych;
- podręczniki akademickie i literatura branżowa;
- cudze doświadczenia – wymiana informacji pomiędzy dentystami w czasie spotkań czy na specjalistycznych portalach internetowych, a także opisy przypadków; trzeba jednak pamiętać, że pojedyncze, indywidualne doświadczenie nie stanowi dowodu na miarę wyników otrzymanych w szeroko zakrojonych badaniach naukowych;
- prelekcje, prezentacje, szkolenia specjalistyczne dedykowane stomatologom[3].
Jon glinu i fluorek wykazują zdolność tworzenia stabilnych kompleksów (Al-F). Stale podejmowane są próby badań interakcji między tymi jonami oraz związku powstałych kompleksów z fluorozą. Dowiedziono np., że glin – zaburzając absorpcję fluorku – wpływa na redukcję fluorozy u zwierząt, natomiast stosunkowo nieduże dawki wodorotlenku glinu u ludzi mogą istotnie zmniejszać ilość pobieranego fluorku, a zwiększać wydalanie.
Zainteresowanie badaczy kompleksami Al-F i ich związkami z zaburzeniami mineralizacji i fluorozą nieustannie rośnie.
Ciemne i jasne strony fluorków
Fluorki (F-) są absorbowane do naszego ustroju przede wszystkim przez przewód pokarmowy i płuca. Wchłanianie jest szybsze w środowisku o niskim pH. Spożywanie produktów zawierających m.in. związki glinu ogranicza absorpcję fluorków w przewodzie pokarmowym przez tworzenie trudno rozpuszczalnych soli. Jon fluorkowy z osocza krwi przenika do tkanek (kumuluje się w kościach) lub do nerek (jest wydalany).
Dzięki badaniom nad oddziaływaniem związków fluoru na nasze zdrowie udało się ustalić znamienną zależność między fluorkami a próchnicą zębów. Wykazano, że skuteczna profilaktyka próchnicy polega na miejscowym działaniu fluorków na szkliwo. Fluorki zaburzają proces demineralizacji, przyspieszają remineralizację i hamują procesy wytwarzania kwasów przez płytkę bakteryjną. Jednak nadmierna ekspozycja na fluorki (długotrwała, zbyt duże dawki) może wywierać niekorzystny wpływ na zdrowie człowieka (m.in. osłabiać układ immunologiczny i układ nerwowy, prowadzić do ospałości lub depresji). Skutkiem zbyt dużych dawek fluorków jest fluoroza – choroba ogólnoustrojowa powodująca uszkodzenie wątroby, nerek, zaburzenia wzroku. Jedną z jej charakterystycznych manifestacji jest cętkowane zabarwienie na zębach i wzrost ich kruchości. To konsekwencja uszkodzenia ameloblastów (komórek budujących szkliwo) przez nadmiar tego pierwiastka, a także jego hamującego wpływu na działanie enzymów, co utrudnia mineralizację szkliwa. Podejrzewa się, że w rozwoju fluorozy szkliwa biorą udział białka G ameloblastów (białka te mogą uczestniczyć w zaburzeniach drogi sekrecyjnej ameloblastów we fluorozie szkliwa). Skutkiem mogą być także niekorzystne zmiany w układzie kostnym. W wyniku pogrubienia w kościach warstwy koronowej dochodzi do skrzywień i deformacji kręgosłupa. Odkładanie związków fluoru w kościach różni się zależnie od wieku – największą kumulację potwierdzono u dzieci (ponad 50%) i młodzieży (50%), znacznie niższa jest u seniorów (ok. 10%). Więcej
Kwas hialuronowy pod względem chemicznym nie jest kwasem lecz cukrem. To polisacharyd. Znajdziemy go w prawie każdej tkance organizmu. Ponieważ jest zaangażowany między innymi w nawilżenie, regenerację, utrzymanie odpowiedniej stabilności tkanek i ich rozwój, znalazł wiele zastosowań w stomatologii.
Po białkach, takich jak kolagen i elastyna, kwas hialuronowy jest trzecim najważniejszym elementem budującym macierz międzykomórkową skóry właściwej i tkanki łącznej, a w mazi stawów jest go nawet więcej niż białek. Składnik ten znajduje się także w osoczu krwi. Powstaje przez całe życie człowieka dzięki aktywności fibroblastów, które produkują go szczególnie dużo, kiedy w tkance toczą się procesy zapalne lub regeneracyjne. Jednak z wiekiem sprawność syntezy tego związku spada, co między innymi odbija się negatywnie na nawilżeniu tkanek i ich zdolności do odnowy czy gojenia się.
Co potrafi kwas hialuronowy?
Związek ten cechuje się niezwykłą właściwością – znakomicie wiąże wodę. Jedna cząstka kwasu hialuronowego może związać aż 250 molekuł wody. Fundamentem tej skuteczności jest natura chemiczna kwasu hialuronowego – jest biopolimerem. Jego cząsteczka zawiera rozgałęzione łańcuchy, a w przestrzeniach między nimi może być więziona woda.
To właśnie dzięki znakomitemu wiązaniu wody kwas hialuronowy zapewnia tkankom odpowiednie nawilżenie, a także sprzyja wytworzeniu i utrzymaniu właściwej struktury przestrzennej białkowego rusztowania tkanki łącznej, zbudowanego z włókien kolagenu i elastyny. W rezultacie tkanki mogą zyskać uwarunkowaną przez wspomniane białka jędrność i elastyczność, a także właściwą sobie pełność.
Kwas hialuronowy w stomatologii
W stomatologii kwas hialuronowy wykorzystywany jest obecnie szeroko – w różnych jej dziedzinach i na różne sposoby. Rozmaitość zastosowań tego związku wynika z tego, że może on być nieusieciowany, częściowo usieciowany lub usieciowany. Formy te różnią się gęstością, stopniem wiązania wody, a także wielkością cząsteczek. Więcej
Podczas, gdy furorę wciąż robią szczoteczki soniczne, producenci przygotowali dla nas coś jeszcze lepszego – szczoteczki jonowe, będące połączeniem technologii sonicznej i jonowej. Dowiedzmy się, na czym polega fenomen skuteczności tych urządzeń oraz poznajmy zasady ich użytkowania.
Jak działa szczoteczka jonowa?
Technologia jonowa oparta jest na świetle UV. Generuje je lampa UV LED. Pod wpływem promieniowania, tytanowa płytka, umieszczona w uchwycie szczoteczki, emituje ujemnie naładowane jony, które wędrują wzdłuż tytanowego pręta i trafiają do ust. Nasza ślina zostaje naelektryzowana, a płytka nazębna przyciągana jest do główki szczoteczki niczym magnes, co w połączeniu z ruchami sonicznymi zapewnia niezwykłą skuteczność jej usuwania.
Jak twierdzą twórcy szczoteczki jonowej, podczas pojedynczego, dwuminutowego mycia zębów, urządzenie to jest w stanie usunąć nawet 100% bakterii Streptococcus Mutans, czyli bakterii odpowiedzialnych za rozwój próchnicy. Co więcej, szczoteczka jonowa polecana jest osobom cierpiącym na problemy z dziąsłami, gdyż technologia jonowa pozytywnie wpływa na stan dziąseł. Potwierdziły to badania kliniczne przeprowadzone w Japonii na pacjentach wzmagających się z ciężką paradontozą. Więcej
wiesz, że...
dentysta.eu
- Ostatni dzwonek, aby tanio wymienić plomby amalgamatowe na lepsze i zdrowsze
- Co pacjenci sądzą o dentystach i jak (nie)wiele na ten temat wiedzą stomatolodzy
- Zapowiedź wyników badania – czego oczekują pacjenci i co dentyści wiedzą o pacjentach
- Pacjenci – widma prześwietleni: wyniki ankiety o umawianiu wizyt
- Wyniki ankiety „Uśmiech a status społeczny”
forum
u nas!
 Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
 Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
 Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
 Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń
Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń