Wyniki dla: dentysta.eu
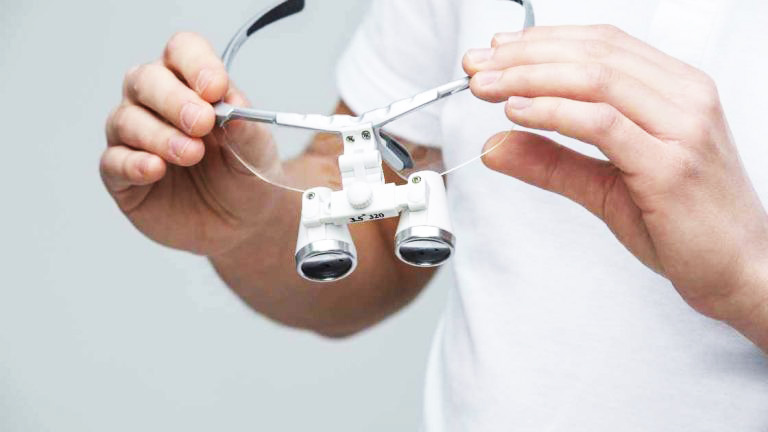
Dobra widoczność jest podstawą powodzenia w leczeniu stomatologicznym. Lekarz dentysta operuje na bardzo małych powierzchniach, w miejscach trudno dostępnych – sięga wzrokiem do struktur mierzonych w dziesiętnych milimetra. Często precyzyjne postępowanie jest niemożliwe bez odpowiedniego powiększenia, które pozwala dostrzec każdy szczegół istotny w procesie diagnostyczno-leczniczym.
Podstawowymi urządzeniami do powiększania obrazu pola zabiegowego w stomatologii są lupy i mikroskopy zabiegowe, przydatny bywa również endoskop.
Lupy zabiegowe
Najpopularniejszymi urządzeniami do widzenia w powiększeniu są lupy stomatologiczne lub chirurgiczne (zależnie od zastosowania). Dobrze dopasowane zapewniają komfort pracy, właściwą ostrość obrazu, głębię i jasność oraz odpowiednie pole widzenia.
Do najistotniejszych parametrów lup zabiegowych należą powiększenie i ogniskowa – ustawiane fabrycznie, dlatego należy zwrócić na nie szczególną uwagę już podczas wyboru urządzenia do gabinetu stomatologicznego.
Podstawowe parametry lup zabiegowych:
- Powiększenie – soczewki dobrej jakości powinny być odporne na zarysowania i zapewniać doskonałą jakość obrazu (bez zniekształceń przy krawędziach pola widzenia), wierne odzwierciedlenie kolorów i dużą głębię ostrości. Dostępne lupy zabiegowe oferują zwykle powiększenie od 2 do 5 razy; w większości procedur wykorzystuje się powiększenie od 2 do 3 razy. Powiększenia 4-krotne lub 5-krotne bywają przydatne w trakcie precyzyjnych zabiegów mikrochirurgicznych i w endodoncji.
- Ogniskowa – odległość robocza, z jaką pracuje się przy pacjencie, zależna od kilku czynników (m.in. od wzrostu użytkownika i rodzaju wykonywanej pracy). Odległość od oczu do oglądanego obiektu (tzn. do jamy ustnej pacjenta) wynosi zwykle od 30 do 55 cm (doboru ogniskowej dokonuje się, przyjmując ergonomiczną pozycję pracy i wykonując pomiar od grzbietu nosa operatora do pola zabiegowego).
- Głębia ostrości – zakres odległości, przy której obserwowany przedmiot ma ostre, wyraźne kontury; zależy m.in. od skali powiększenia (im większe powiększenie, tym mniejsza głębia ostrości) i odległości roboczej (im większa odległość robocza, tym większa głębia ostrości). Głębia ostrości umożliwia pracę w wielu pozycjach w stosunku do pacjenta; pozwala przy poruszaniu głową utrzymywać (w pewnym zakresie, najczęściej 5-10 cm), odpowiednią ostrość obrazu.
- Rozstaw źrenic (ustawienie stereoskopowe) – lupy powinny zapewniać możliwość ręcznej regulacji rozstawu źrenic przed rozpoczęciem pracy (dopasowania rozstawu teleskopów do rozstawu źrenic użytkownika).
U podstaw stomatologii minimalnie inwazyjnej leży koncepcja postępowania profilaktyczno-leczniczego, zakładająca jak najmniej inwazyjne przeprowadzanie procedur medycznych i jak najoszczędniejsze opracowanie tkanek zmienionych chorobowo. Na ilość zachowanych tkanek twardych zęba istotnie wpływa technika leczenia próchnicy. Lekarz dentysta, decydując o wyborze optymalnej metody, powinien uwzględnić m.in. jakość współpracy z pacjentem i zaplecze stomatologiczne, jakim dysponuje.
Metody minimalnie inwazyjnego leczenia ubytków próchnicowych
Uszczelnianie dołków i bruzd, lakowanie (pits and fissure sealing), czyli profilaktyczne wypełnianie bruzd i zagłębień powierzchni żujących, wykonywane jest na stałych zębach trzonowych i przedtrzonowych (najlepiej tuż po wyrznięciu) oraz na zębach mlecznych trzonowych. Wskazania do zabiegu rozważa się indywidulanie dla każdego przypadku, oceniając m.in. morfologię bruzd, skuteczność usuwania płytki, podaż cukrów z dietą (ilość i częstość spożycia) i stan uzębienia.
Poszerzone lakowanie (preventive resin restoration type 1; PRR-1) należy do zabiegów inwazyjnych; polega na poszerzeniu bruzdy przed zalakowaniem. Zabieg (wskazany w tylko niektórych przypadkach) umożliwia dokładniejszą ocenę stanu bruzdy i zwiększa retencję laku.
Wypełnienie zapobiegawcze (preventive resin restoration type 2; PRR-2) – wykonywane, kiedy próchnica obejmuje część bruzdy. Postępowanie polega na usunięciu zmienionych tkanek i wypełnieniu ubytku kompozytem; na inne bruzdy nakładany jest lak szczelinowy.
Infiltracja próchnicy (caries infiltration) – rodzaj pomostu między profilaktyką a wypełnieniem; zabieg stosowany w przypadku zmian próchnicowych bez ubytku szerzących się w szkliwie, przekraczających połączenie szkliwno-zębinowe oraz sięgających do 1/3 zewnętrznej warstwy zębiny – początkowych zmian próchnicowych (białych plam). Polega na usunięciu (za pomocą kwasu) warstwy powierzchniowej zmiany i zastąpieniu zmienionej struktury podpowierzchniowej żywicą kompozytową o odpowiedniej lepkości. Wskazanie do zabiegu stanowią początkowe zmiany próchnicowe na powierzchniach gładkich (wolnych i stycznych). Zabieg wykonywany jest preparatem ICON. Więcej
Połknięcie lub aspiracja ciała obcego to poważne powikłanie, do którego w gabinecie stomatologicznym dochodzi stosunkowo rzadko. Najczęściej połykane/aspirowane są drobne narzędzia endodontyczne, np. miazgociągi, pilniki, poszerzacze, a także igły do płukania kanałów, klamry do koferdamu, poza tym korony, mosty, protezy (zwłaszcza mikroprotezy), pierścienie i zamki ortodontyczne, ekstrahowane zęby, wypełnienia, wkłady koronowo-korzeniowe, implanty i in. Powikłanie częściej występuje u dzieci oraz u pacjentów, u których wykonano znieczulenie (zniesienie objawu czucia i redukcja odruchu wymiotnego), leczonych w pozycji leżącej lub półleżącej.
Połknięcie ciała obcego/narzędzia endodontycznego
W przypadku połknięcia ciała obcego rokowanie jest korzystniejsze (w por. do aspiracji do dróg oddechowych), ponieważ najczęściej – po przejściu przez przewód pokarmowy – ciało obce zostaje wydalone. Jeśli przemieści się do żołądka i dalszych odcinków przewodu pokarmowego, połknięciu mogą nie towarzyszyć żadne objawy (nie można jednak wykluczyć powikłania w postaci stanu zapalnego i martwicy jelita). Jeśli ciało obce/narzędzie tkwi w przełyku, pacjent odczuwa jego obecność, zwiększa się wydzielanie śliny, a ucisk na tchawicę może utrudniać oddychanie. Rzadko występuje świst krtaniowy, świszczący oddech lub ból w klatce piersiowej.
Postępowanie zależy od rodzaju połkniętego przedmiotu, jego lokalizacji i objawów klinicznych. Przy podejrzeniu połknięcia narzędzia endodontycznego wskazane jest wykonanie radiologicznych zdjęć przeglądowych jamy brzusznej. Pacjenci z prawidłowym obrazem rentgenowskim i z objawami mogą wymagać badań dodatkowych, np. endoskopii (brak objawów i prawidłowy wynik badania – zazwyczaj konieczna jest tylko obserwacja). W przypadku połknięcia narzędzia długiego i ostrego jak najszybciej należy je usunąć (gdy znajduje się jeszcze w żołądku), zazwyczaj z użyciem technik endoskopowych.
Aspiracja ciała obcego do dróg oddechowych
Do aspiracji ciała obcego/narzędzia do dróg oddechowych dochodzi rzadziej niż do połknięcia, ale aspiracja stanowi większe zagrożenie dla zdrowia i życia.
Zaaspirowane ciało obce może:
- znajdować się w drogach oddechowych, ale nie upośledzać istotnie oddychania
- częściowo upośledzać oddychanie
- zamykać drogi oddechowe częściowo (niedrożność częściowa, łagodna – przepływ powietrza zachowany) lub całkowicie (niedrożność całkowita, ciężka – przepływ powietrza jest niemożliwy).
Najczęściej zaaspirowane ciało obce (które przedostało się do dróg oddechowych), powoduje odruch kaszlowy i zostaje wykrztuszone. Całkowita niedrożność górnych dróg oddechowych jest stanem bezpośredniego zagrożenia życia. Więcej
Wiek zębowy jest jednym ze wskaźników rozwojowych, na podstawie którego można określić wiek biologiczny człowieka. Jest to parametr uznawany za jeden z najbardziej wiarygodnych dla ustalenia wieku metrykalnego/chronologicznego, gdyż procesy rozwoju zawiązków zębowych i wyrzynania się zębów są dość odporne na działanie czynników środowiskowych (co nie oznacza jednak, że nie mają one nań wpływu – bo mają). Z powodu stabilności i przewidywalności wspomnianych procesów jest to wskaźnik niezwykle istotny nie tylko w stomatologii czy ortodoncji, ale również w wielu dziedzinach medycyny ogólnej, między innymi w pediatrii czy endokrynologii, a także w antropologii czy archeologii.
Do czego przydaje się określenie wieku zębowego?
Informacja o wieku zębowym wykorzystywana może być do:
- określania wieku biologicznego u osób żyjących lub zmarłych;
- planowania i podejmowania określonych działań diagnostycznych i leczniczych;
- identyfikacji – osób zaginionych, zwłok lub szczątków ludzkich o nieznanej tożsamości, a także imigrantów lub osób nielegalnie przebywających w danym kraju;
- określenia wieku chronologicznego – przydatne szczególnie w archeologii, kiedy trzeba uporządkować odnalezione liczne szczątki w sposób chronologiczny;
- oceny rezultatów leczenia;
- oceny, czy rozwój dziecka bądź osoby młodocianej przebiega prawidłowo.
Wiek zębowy w stomatologii
Wiek zębowy ma duże znaczenie dla planowania leczenia stomatologicznego bądź wymagającego współpracy wielu specjalistów z zakresu stomatologii i medycyny. Jednak jego określenie jest wyjątkowo ważne dla terminu rozpoczęcia i sposobu prowadzenia leczenia ortodontycznego u osób w wieku rozwojowym. U dzieci występuje bowiem tzw. skok wzrostowy, w trakcie którego w organizmie w krótkim czasie i w bardzo dużym tempie zachodzi szereg zmian biologicznych, związanych z dojrzewaniem i wzrostem. Dobre skorelowanie terapii ze skokiem wzrostowym pacjenta może przyspieszyć korekcję wad zgryzu z wykorzystaniem aparatów ortodontycznych i maski twarzowej, a nawet uchronić pacjenta przed koniecznością przeprowadzenia ortodontycznego zabiegu chirurgicznego. Więcej
Kluczową rolę w stomatologii opartej na dowodach (EBD – z ang. evidence-based dentistry) odgrywają wyniki badań laboratoryjnych i klinicznych, in vitro i in vivo. Badania mogą być:
- retrospektywne – opierają się na wglądnięciu w przeszłość uczestników; polegają na przeprowadzeniu wywiadu i poznaniu historii choroby; dzięki nim można wysnuć wnioski o przyczynach konkretnego stanu pacjenta/pacjentów, np. skutkach zdrowotnych narażenia na amalgamat dentystyczny[1];
- prospektywne – polegają na przeprowadzeniu badania startowego i obserwacji uczestnika w miarę upływu czasu. Wykorzystywane są m.in. w określaniu sukcesu terapeutycznego czy w monitorowaniu rozwoju powikłań pozabiegowych, np. bólu po leczeniu kanałowym[2].
Rodzaje badań dostarczających dowodów w stomatologii
Badania użyteczne dla EBD możemy podzielić na eksperymentalne i obserwacyjne.
Do badań eksperymentalnych zalicza się:
- Randomizowane kontrolowane badania kliniczne – złoty standard eksperymentów klinicznych. W badaniach tych duża grupa uczestników jest losowo przydzielana do dwóch lub więcej podgrup i do podgrupy kontrolnej (grupa porównawcza). Różnice, jakie uzyskuje się między wynikami otrzymanymi w każdej z wytyczonych podgrup uczestników, poddawane są ocenie metodami statystycznymi. Przykład badania: wpływ wstępnego schłodzenia miejsca wstrzyknięcia na odczuwanie bólu w stomatologii dziecięcej[3].
- Community trials (interwencja populacyjna) – badania skupione na podejściu populacyjnym, społecznościowym. Są coraz częściej realizowane także w obszarze stomatologii, ponieważ określone grupy społeczne przyjmują szczególne środowiskowe, kulturowe i behawioralne wzorce stylu życia, które nie pozostają bez wpływu na otrzymane wyniki badań. Przykład badania: wpływ promocji zdrowia i lakierowania zębów na próchnicę u dzieci australijskich Aborygenów[4].
Badania obserwacyjne polegają na opisie bądź analizie określonych zdarzeń czy też ekspozycji na konkretny czynnik bądź interwencję. Badania takie nie pozwalają jednak na wnioskowanie o związkach przyczynowo-skutkowych, ponieważ nie mają grupy kontrolnej. W sektorze badań obserwacyjnych wyróżnia się badania opisowe (np. opis przypadku) oraz badania analityczne. Wśród badań analitycznych realizowane są: Więcej
Wiele produktów spożywczych może być wsparciem w leczeniu lub zapobieganiu chorobom jamy ustnej. Dziś na celownik bierzemy miód manuka. Dowiedzmy się, dlaczego jest to miód cenniejszy niż inne oraz z jakimi problemami stomatologicznymi pomoże nam się uporać.
Miód manuka – bogactwo składników odżywczych
Miód manuka to jeden z najwartościowszych miodów, gdyż zawiera on nawet czterokrotnie więcej składników odżywczych w porównaniu z innymi miodami kwiatowymi. Wśród składników tych jest m.in. potas, cynk, żelazo, wapń, fosfor, magnez, aminokwasy oraz witaminy z grupy B, które przeciwdziałają próchnicy i zapobiegają krwawieniu dziąseł. Miód manuka zawiera także substancję, która nie występuje w innych miodach – metyloglioksal. Ma ona właściwości antybakteryjne. Nie bez powodu pozostaje także fakt, że Manuka zawiera większość ilość Olejku cynamonowego – zwalcza najgroźniejsze patogeny jamy ustnej
Miód manuka w problemach stomatologicznych
Badania wskazują, że miód manuka ma zdolność do niszczenia wielu typów bakterii periodontologicznych, przez co może być pomocny w zwalczaniu chorób przyzębia, w tym stanów zapalnych przyzębia spowodowanych leczeniem ortodontycznym. Przewagą miodu manuka nad tradycyjnymi antybiotykami jest to, że pacjenci nie wykazują oporności na jego działanie. Więcej
Po raz pierwszy o stomatologii opartej na faktach napisano w 1995 roku, a w 1999 r. Amerykańskie Towarzystwo Stomatologiczne zaproponowało definicję tego pojęcia[1]. Chociaż od tamtej pory minęły już prawie trzy dekady, niektórzy eksperci uważają, że EBD nadal nie zajmuje należnego jej miejsca. Tymczasem stomatologia oparta na faktach (EBD – z ang. evidence-based dentistry) jest analogią do medycyny opartej na faktach (EBM – z ang. evidence-based medicine) i częścią EBM. Jest istotna dla praktyków związanych ze stomatologią, gdyż opiera się na twardych dowodach naukowych.
Korzyści ze stomatologii opartej na dowodach
Rozwój stomatologii opartej na faktach służy dwóm głównym celom: otrzymania najlepszych dowodów i ich wykorzystania w praktyce. Obecnie dąży się do tego, aby nastąpił wzrost znaczenia EBD, gdyż dowody naukowe wspomagają podejmowanie właściwych decyzji leczniczych przez praktykujących dentystów – dają bowiem stomatologom lepszą orientację w natłoku informacji, czasem także sprzecznych lub niepełnych. Upowszechnienie EBD zmniejszy także przepaść pomiędzy badaniami klinicznymi a faktycznie wykonywaną praktyką dentystyczną i może pomóc w zmniejszeniu różnic w opiece nad pacjentem i uzyskiwanych wynikach zastosowanego procesu terapeutycznego[2].
Źródła informacji o faktach w stomatologii
Dentyści mają do dyspozycji wiele kanałów informacyjnych, z których mogą pozyskiwać informacje o konkretnej jednostce chorobowej bądź dowody na skuteczność terapii. Są to:
- piśmiennictwo naukowe – prezentowane są tutaj prace opisujące pojedyncze przypadki bądź wyniki badań laboratoryjnych i klinicznych;
- medyczne bazy danych;
- podręczniki akademickie i literatura branżowa;
- cudze doświadczenia – wymiana informacji pomiędzy dentystami w czasie spotkań czy na specjalistycznych portalach internetowych, a także opisy przypadków; trzeba jednak pamiętać, że pojedyncze, indywidualne doświadczenie nie stanowi dowodu na miarę wyników otrzymanych w szeroko zakrojonych badaniach naukowych;
- prelekcje, prezentacje, szkolenia specjalistyczne dedykowane stomatologom[3].
Przyczyną ubytków/deformacji układu stomatognatycznego i części twarzowej czaszki mogą być wady wrodzone (np. wady związane ze wzrostem szczęk) lub wady nabyte (np. pourazowe, po leczeniu chirurgicznym nowotworów). Na zniekształcenia tkanek składają się zmiany ilościowe i jakościowe, zróżnicowane ze względu na zakres i topograficznie. Zmiany morfologiczne wiążą się z zaburzeniami czynnościowymi, dotyczącymi funkcji mowy, żucia, połykania, oddychania; wpływają również na stan psychiczny. Charakter i natężenie zaburzeń zależą od umiejscowienia zmian, ich rozległości i etiologii.
Deformacje i ubytki tkanek twarzoczaszki – przyczyny i lokalizacja
Zniekształcenia tkanek środkowego piętra twarzy (kości szczęki i podniebienia) mogą być skutkiem operacyjnego leczenia nowotworów, niektórych wad wrodzonych i urazów. Najczęściej obserwuje się deformacje twarzy, okolicy policzkowej, podnosowej i warg. Ubytki podniebienia i połączenia jamy ustnej z jamą nosową wiążą się z zaburzeniami funkcji mowy, a także połykania (treść pokarmowa i płyny przedostają się do jamy nosowej). Może dojść do ograniczenia ruchów w stawach skroniowo-żuchwowych.
Deformacje tkanek dolnego piętra twarzy mogą obejmować tkanki miękkie, staw skroniowo-żuchwowy, kości żuchwy; mogą wynikać z urazów, wad wrodzonych, stanów zapalnych kości lub być następstwem usunięcia nowotworów (np. żuchwy, języka, dna jamy ustnej). Zależnie od charakteru zniekształcenia mogą wystąpić nieprawidłowe warunki zwarciowe, zaburzenia ruchu żuchwy, spłycenie dna jamy ustnej, ograniczenie ruchomości języka, a także zaburzenia mowy, połykania, żucia pokarmów.
Ubytek tkanek może dotyczyć również gałek gałki ocznych, nosa lub małżowin usznych. Rzadziej obserwuje się rozległe zniekształcenia i ubytki, obejmujące nie tylko kości szczęki i żuchwy, ale także kość jarzmową, tkanki oczodołu, policzka, gałki ocznej (najczęściej z towarzyszącymi zaburzeniami psychicznymi).
Źródłem dodatkowych problemów mogą być promieniowanie jonizujące i chemioterapia, które – obok korzyści w leczeniu onkologicznym – powodują działania niepożądane w zakresie morfologii i fizjologii tkanek.
Każdy rodzaj zaburzeń stanowi utrudnienie późniejszej rehabilitacji protetycznej. Więcej
Lśniące, białe zęby to marzenie wielu osób. Najszybszym sposobem na jego spełnienie są zabiegi wybielające oferowane przez gabinety stomatologiczne. Możemy też sięgnąć po wybielające pasty do zębów. Skąd jednak wiedzieć, która pasta faktycznie będzie skuteczna?
Nadtlenek wodoru – kluczowy składnik wybielających past do zębów
Producenci wybielających past do zębów prześcigają się w reklamowaniu swoich produktów. Do wyboru tej a nie innej pasty powinien jednak przekonać nas jej skład. Preparaty niezawierające nadtlenku wodoru lub zawierające go w zbyt małym stężeniu nie przybliżą nas do marzenia o śnieżnobiałym uśmiechu. Nadtlenek wodoru to składnik, który odgrywa główną rolę także w zabiegach wybielających wykonywanych u stomatologa. Pod wpływem światła związek ten przenika bowiem przez szkliwo i usuwa przebarwienia w głębszych warstwach zęba. Czasem związek ten przypomina żel.
Badania nad skutecznością past wybielających
Zależności pomiędzy stężeniem nadtlenku wodoru w paście wybielającej a efektami wybielania zębów postanowili przyjrzeć się badacze z Korei Południowej. Zaprosili do badania 49 osób, których odcień przednich zębów według skali Vita oceniono na ponad A2. Badanych podzielono na trzy grupy, każdej przydzielając do stosowania inną pastę. Dwie pasty zawierały nadtlenek wodoru w stężeniu 0,75%, ale pochodziły od różnych producentów, natomiast trzecia pasta zawierała wspomniany związek w stężeniu 2,8%. Więcej
Szyna okluzyjna, zwana też „ochraniaczem zwarciowym”, to wyjmowany aparat, najczęściej z twardego akrylu, odpowiednio dopasowanego do powierzchni zgryzowej i brzegów siecznych zębów w łuku, który tworzy dokładne kontakty zwarciowe z zębami w łuku przeciwstawnym. Szyny okluzyjne mają szerokie zastosowanie, m.in. przy ustalaniu optymalnych warunków zwarciowych (reorganizacja odruchowej aktywności nerwowo-mięśniowej) i w celu ochrony zębów i tkanek przyzębia przed nieprawidłowymi siłami, które mogą powodować uszkodzenie i ścieranie zębów. Ochronne szyny zgryzowe zaleca się m.in. pacjentom cierpiącym na bruksizm nocny z niszczeniem uzębienia. Ich skuteczność w dużym stopniu zależy od edukacji, gotowości do współpracy i zaangażowania pacjenta.
Ochronne szyny okluzyjne – wskazania
Odbudowa, zmiana morfologii albo położenia zęba wiąże się z tworzeniem nowych wzorców okluzji w ośrodkowym układzie nerwowym – ich wykształcenie często wymaga czasu. „Nowe” uzupełnienie protetyczne narażone jest na uszkodzenia w okresie adaptacji do zmienionego schematu okluzji, a także u pacjentów z bruksizmem. Szyna okluzyjna z akrylu, przekazana pacjentowi po zacementowaniu uzupełnień, może temu zapobiegać.
Ochronna szyna zgryzowa zalecana jest m.in. pacjentom po rekonstrukcji uzębienia ze skłonnością do bruksizmu. Szczególna grupę stanowią pacjenci, którzy poddali się leczeniu z powodu startego uzębienia właśnie na skutek bruksizmu. Szyny ochronne są wskazane, nawet jeśli w czasie leczenia odtwórczego udało się usunąć interferencje zwarciowe i zapewnić prawidłowe prowadzenie przy ruchach bocznych i protruzyjnych. Wyniki badań wskazują, że u pacjentów z bruksizmem w wywiadzie, nawyki mięśniowe często utrzymują się – mimo zoptymalizowanego schematu okluzji.
Stosowanie szyny okluzyjnej może być szczególnie korzystne w przypadkach ciężkiego bruksizmu. Pokrycie wszystkich zębów w łuku zmniejsza odpowiedź mechanoreceptorów poszczególnych zębów i może zapobiegać efektowi odbicia w przypadku zębów poddanych intruzji. Szyna zgryzowa chroni również przed starciem tkanki zęba i uzupełnienia (starciu ulega akryl) i rozkłada siły generowane przez bruksizm na kilka zębów, co redukuje ryzyko złamania uzupełnienia lub urazu więzadła przyzębnego. Prawidłowo użytkowana szyna okluzyjna umożliwia kontrolę obciążenia stawów skroniowo-żuchwowych, zębów i powierzchni zgryzowych.
Decyzja o leczeniu szyną zgryzową powinna być poprzedzona dokładną oceną struktur ustno-twarzowych i żuchwy. Do wykonania dopasowanej, funkcjonalnej szyny ochraniającej konieczne jest odwzorowanie warunków w jamie ustnej (rejestracja warunków zwarciowych, wyciski dobrej jakości i in.). Z powodu niesymetrycznych miejsc starcia na szynie zgryzowej niezbędne bywa okresowe dostosowywanie szyny, a po dłuższym czasie użytkowania – wymiana. Zazwyczaj zaleca się, by czas użytkowania szyny w ciągu doby nie przekraczał 10 godzin. Więcej
wiesz, że...
dentysta.eu
- Ostatni dzwonek, aby tanio wymienić plomby amalgamatowe na lepsze i zdrowsze
- Co pacjenci sądzą o dentystach i jak (nie)wiele na ten temat wiedzą stomatolodzy
- Zapowiedź wyników badania – czego oczekują pacjenci i co dentyści wiedzą o pacjentach
- Pacjenci – widma prześwietleni: wyniki ankiety o umawianiu wizyt
- Wyniki ankiety „Uśmiech a status społeczny”
forum
u nas!
 Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
 Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
 Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
 Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń
Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń