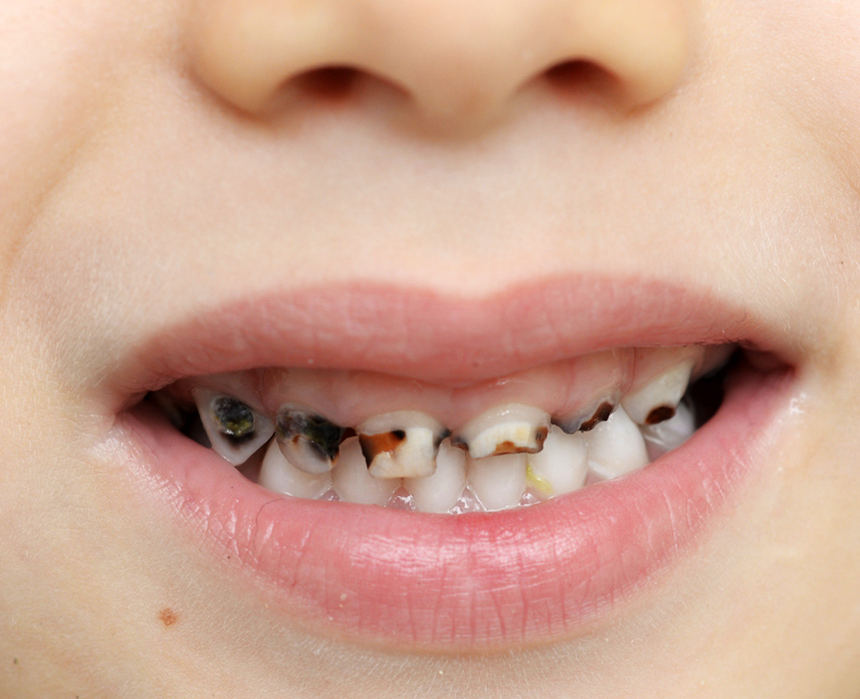
Próchnica wczesnego dzieciństwa (ECC) należy do najpowszechniejszych chorób przewlekłych u najmłodszych dzieci. W Polsce ponad 50% 3-latków ma ubytki próchnicowe i tylko niecałe 20% 5-latków jest wolne od próchnicy.[1]
Postępowanie stomatologiczne u najmłodszych pacjentów i, co najistotniejsze, utrzymanie efektów leczenia, bywa problematyczne. Praca z małym dzieckiem wiąże się m.in. z trudnościami natury technicznej i komunikacyjnej, które wymagają doświadczenia i gruntownego przygotowania – zarówno merytorycznego, jak i psychologicznego.
Próchnica wczesnego dzieciństwa – kryteria diagnostyczne
Według wytycznych ADA (American Dental Association) i AAPD (American Academy of Pediatric Dentistry), próchnicę wczesnego dzieciństwa (early childhood caries; ECC)[2] można rozpoznać u dziecka do 71. miesiąca życia, u którego stwierdza się przynajmniej jeden ząb mleczny z próchnicą lub co najmniej jeden ząb wypełniony/usunięty z powodu próchnicy. Natomiast ciężką postać ECC (severe early childhood caries; S-ECC) rozpoznaje się w przypadku każdej zmiany na powierzchniach gładkich zębów u dzieci przed 3. rokiem życia oraz w przypadku:
- zmian na minimum 4 powierzchniach u 3-latków
- zmian na minimum 5 powierzchniach u 4-latków
- mian na minimum 6 powierzchniach u 5-latków.
Rozwój próchnicy u najmłodszych pacjentów najczęściej związany jest z tzw. transmisją wertykalną paciorkowców próchnicotwórczych od rodziców, do której z reguły dochodzi między 19. a 31. miesiącem życia. Możliwa jest również transmisja horyzontalna od innych dzieci, np. w żłobku lub przedszkolu. Kolejny czynnik rozwoju choroby próchnicowej stanowi spożycie węglowodanów (rozkładających się do kwasów) których czas oddziaływania na tkanki zęba zależy od poziomu higieny jamy ustnej. Duży wpływ na rozwój ECC u małych dzieci wywiera także indywidualna podatność zębów na próchnicę.
Próchnica wczesna – czynniki ryzyka i czynniki ochronne
Choroba próchnicowa u dzieci przed 3. rokiem życia, w świeżo wyrzniętych zębach, często ma ciężki, gwałtowny przebieg i szybko rozprzestrzenia się na kolejne grupy zębów, powodując destrukcję tkanek twardych i powikłania zapalne.
Zgodnie z wytycznymi AAPD do czynników wysokiego ryzyka próchnicy u dzieci do 5. roku życiu należą:
- aktywna próchnica u matki/głównego opiekuna
- niski status socjoekonomiczny rodziny
- 3 razy dziennie słodkie przekąski/napoje między posiłkami; butelki/kubki niekapki zawierające cukier podawane między posiłkami i/lub przed snem (zasypianie z butelką).
Specjalne potrzeby zdrowotne dziecka (special health care needs) oraz status imigranta sklasyfikowano jako umiarkowane czynniki ryzyka rozwoju próchnicy.
Wśród czynników ochronnych (protective factors), które zmniejszają ryzyko choroby próchnicowej, wymienia się:
- fluor w wodzie pitnej (lub odpowiednich suplementach)
- codzienne oczyszczanie zębów pastą z fluorem
- profesjonalną fluoryzację kontaktową
- stałą opiekę stomatologiczną.
Postępowanie w ECC
Leczenie zębów mlecznych obejmuje nie tylko postępowanie zachowawcze i chirurgiczne, ale przede wszystkim profilaktyczne. Próchnica to choroba o wieloczynnikowej etiologii i nie sposób przecenić roli rodziców w zapobieganiu jej rozwojowi oraz podtrzymaniu efektów terapii. Rodzice stanowią filar profilaktyki i leczenia próchnicy wczesnego dzieciństwa – wiele zależy od ich konsekwencji w egzekwowaniu zaleceń z zakresu żywienia i higieny oraz od przestrzegania terminów wizyt stomatologicznych, a także wiedzy nt. czynników wywołujących i patomechanizmu choroby próchnicowej.
Jeśli nie jest konieczna pomoc doraźna, pierwsza wizyta w gabinecie stomatologicznym powinna „oswajać” dziecko z nową przestrzenią, personelem, instrumentarium. Leczenie można rozpocząć od opracowania najmniejszego ubytku, które nie jest czasochłonne ani szczególnie inwazyjne. Stopniowo można wydłużać czas wizyt i wykonywać zabiegi trwające dłużej, bardziej skomplikowane i angażujące.
W przypadku konieczności natychmiastowego leczenia bólu u małego pacjenta, który nie współpracuje, rozważa się zabieg w unieruchomieniu (po uzyskaniu zgody opiekuna). Wcześniej jednak zaleca się rozważyć metody alternatywne, jak sedacja doustna, która może ułatwić przeprowadzenie zabiegu, skrócić jego czas oraz umożliwić rezygnację z unieruchomienia.
Przypisy:
[1] Ministerstwo Zdrowia. Monitorowanie stanu zdrowia jamy ustnej populacji polskiej w latach 2016–2020. Program na lata 2016–2020, Warszawa 2015 (aktualizacja 2020).
[2] American Academy of Pediatric Dentistry. Policy on early childhood caries (ECC): Classifications, consequences, and preventive strategies. The Reference Manual of Pediatric Dentistry. Chicago, Ill.: American Academy of Pediatric Dentistry; 2020:79-81.
wiesz, że...
dentysta.eu
- Ostatni dzwonek, aby tanio wymienić plomby amalgamatowe na lepsze i zdrowsze
- Co pacjenci sądzą o dentystach i jak (nie)wiele na ten temat wiedzą stomatolodzy
- Zapowiedź wyników badania – czego oczekują pacjenci i co dentyści wiedzą o pacjentach
- Pacjenci – widma prześwietleni: wyniki ankiety o umawianiu wizyt
- Wyniki ankiety „Uśmiech a status społeczny”
forum
u nas!
 Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
 Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
 Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
 Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń
Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń