Wyniki dla: wywiad
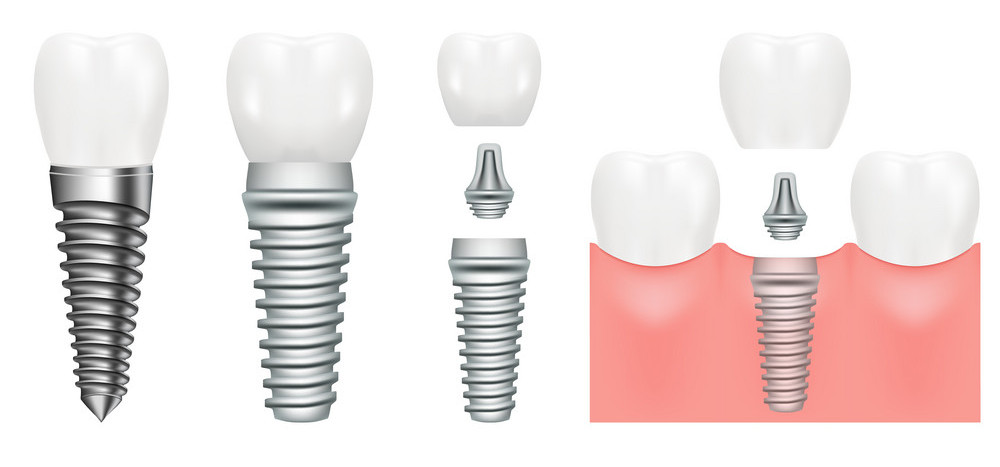
Każdy człowiek prawdopodobnie chciałby się cieszyć zdrowym i pięknym uśmiechem, jednak przez różnego rodzaju dolegliwości, wiele osób boryka się z utratą całego lub części uzębienia. Takowa wyrwa nie prezentuje się estetycznie, a przy tym powoduje dyskomfort, dlatego warto odwiedzić się specjalistę, który zajmuje się protetyką, a więc zakłada implanty zębów. Nasz gabinet oferuje profesjonalną pomoc! Placówka mieści się w Gliwicach.
Implantem zębowym nazywa się konstrukcję, która jest umieszczana w miejscu utraconego zęba. Współczesna protetyka jest zaawansowana, dlatego możliwe jest stosowanie różnego rodzaju materiałów i narzędzi, dzięki czemu można otrzymać implant idealnie dostosowany do uzębienia danego człowieka, który zapewni dobre warunki zgryzowe.
Implanty stomatologiczne stosuje się zarówno w przypadku pojedynczych zębów, jak i celem odbudowania większej części uzębienia. Okoliczności najczęściej prowadzące do konieczności stworzenia implantów, to zaawansowana próchnica, paradontoza, niewykształcone zawiązki zębowe, a także całkowity brak uzębienia.
Implantacja polega na umieszczeniu w dziąśle śruby znajdującej się w miejscu, w którym pierwotnie znajdował się korzeń zęba. Istnieje kilka rodzajów takowych implantów. Tytanowe modele są przede wszystkim wytrzymałe, jednak mogą się uwidocznić w ramach osunięcia się linii dziąseł. Bardziej estetycznym rozwiązaniem są implanty cyrkonowe.
Implanty w Gliwicach – opinie pacjentów potwierdzają naszą skuteczność!
Proponowane przez nasz gabinet implanty zębów w Gliwicach to usługa w pełni profesjonalna. Doświadczenie w tym zakresie pozwala stworzyć rzetelny projekt, a następnie zamontować implant w taki sposób, by bez żadnego problemu spełniał swoje zadanie przez długie lata. Do każdego klienta podchodzimy w sposób indywidualny i z pełną dozą wyrozumiałości.
Co istotne, przed założeniem implantów konieczne jest przeprowadzenie wywiadu, a także wykonanie kilku badań. Omówione zostaną także przeciwwskazania. Później konieczna jest panorama RTG, która pozwoli dopasować najbardziej bezpieczną formę zabiegu. Dopiero po tych wszystkich działaniach możliwe jest założenie implantu zęba. Nasz gabinet w Gliwicach zawsze dba o bezpieczeństwo i komfort pacjentów, dlatego serdecznie zapraszamy.
W razie jakichkolwiek pytań zachęcamy do kontaktu. Chętnie wyjaśnimy proces zakładania implantów zębów w Gliwicach i zaproponujemy termin wstępnej konsultacji.
Mianem rewaskularyzacji określa się proces przywrócenia krążenia i odbudowy zniszczonych naczyń krwionośnych w tkance. Proces ten ma duże znaczenie w odniesieniu do zachowania lub przywrócenia żywotności miazgi, a przez to – zachowania żywotności zęba. Dzięki rewaskularyzacji miazgi – pomimo uprzedniego uszkodzenia unaczynienia tej tkanki – ząb może nadal pełnić przypisane mu biologiczne funkcje.
Miazga zęba jest tkanką silnie unaczynioną. Dzięki temu ząb ma zapewnione odpowiednie natlenienie, odżywienie i odbiór dwutlenku węgla oraz toksyn. Unaczynienie jest więc fundamentalnym elementem żywotności miazgi, a przez to – zdrowia całego zęba. Kiedy wskutek zmian patologicznych, choroby lub urazu zęba dochodzi do zniszczenia lub poważnego uszkodzenia systemu krążenia w miazdze, komórkom tej tkanki grozi obumarcie, a ząb czeka leczenie kanałowe lub ekstrakcja.
Konsekwencją leczenia kanałowego jest martwy ząb, który przez pewien czas pozostanie jeszcze osadzony w łuku zębowym, ale jest to czas ograniczony. Z kolei rezultatem ekstrakcji jest utrata zęba, luka po nim i konieczność szybkiej odbudowy protetycznej.
Utrata zęba lub jego śmierć jest zawsze niepowetowaną stratą dla organizmu – szczególnie, gdy przytrafia się osobom młodym; dlatego nowoczesna stomatologia dąży do zachowania zęba – w dodatku zęba żywego, który przez długie lata może wypełniać przypisane mu biologiczne zadania. Więcej
PORADNIK PRAKTYCZNY DLA PACJENTÓW (dentyści też mogą skorzystać).
Idziesz do dentysty w czasie pandemii. Czy na pewno wiesz, jak się zachować, aby uniknąć zakażenia i nie stworzyć zagrożenia dla siebie, swoich bliskich oraz personelu?
Przedstawiamy przejrzysty i praktyczny poradnik dla pacjentów, w którym wyjaśniamy, jak zachować się w gabinecie stomatologicznym w czasie pandemii zakażeń wywołanej przez wirusa SARS-CoV-2 powodującego chorobę COVID-19.
W świecie zdominowanym przez koronawirusa, Dentysta.eu – gabinet w Gliwicach – funkcjonuje nadal. To oczywiste, że z uwagi na realne zagrożenie zakażeniem, tak samo, jak i inni, wolelibyśmy zastosować się do zaleceń programu „Zostań w domu”, ale ponieważ dysponujemy odpowiednimi środkami ochrony osobistej dla personelu medycznego, to mamy możliwość udzielania pomocy stomatologicznej w tym trudnym czasie, i czujemy się w obowiązku, aby to czynić. Wprawdzie specjalistyczna odzież ochronna zapewnia komfort i bezpieczeństwo pracy, ale nie daje gwarancji 100%, że do przeniesienia potencjalnego zakażenia w gabinecie na pewno nie dojdzie.
|
Obserwujemy dużą niepewność pacjentów, jak się zachować w gabinecie, aby uniknąć zakażenia. Także codziennie stykamy się z zachowaniami, które mogą zwiększać ryzyko przeniesienia infekcji, oraz z natłokiem informacji, które nie do końca są prawdziwe.
Poznajcie zatem fakty.
Fakty o koronawirusie z Wuhan
- Żaden wirus nie jest żywym organizmem. Koronawirus także. To twór stojący na granicy między światem ożywionym i nieożywionym, który może wykazywać aktywność biologiczną jedynie w organizmie żywym, np. w człowieku.
- Każda cząstka wirusa SARS-CoV-2 składa się z kwasu nukleinowego RNA umieszczonego w kapsydzie – płaszczu zbudowanym z białek, który pokryty jest dodatkowo osłonką białkowo-lipidową. Osłonkę tę można usunąć lub uszkodzić dzięki zastosowaniu detergentu lub mydła. Pozbawiony osłonki wirus rozpada się w krótkim czasie.
- Ponieważ wirus powodujący chorobę COVID-19 jest wirusem zawierających RNA, należy do grupy silnie mutujących. To dlatego przechorowanie infekcji może nie chronić przed kolejnym zachorowaniem na COVID-19, jeśli czynnikiem infekcyjnym będzie inny wariant koronawirusa.
- Wirus SARS-Cov-2 może być wszędzie: na dłoniach, powierzchniach, w powietrzu, na podłodze, na ziemi i pozostaje w tych miejscach nawet przez wiele dni – dlatego bardzo łatwo jest się nim zarazić. I bardzo łatwo go przenosić.
- Ponieważ wirus nie jest żywym organizmem, ale cząsteczką białkowo-lipidową, dlatego nie jest zabijany, ale sam się rozkłada. Czas rozpadu zależy od temperatury, wilgotności i rodzaju materiału, na którym leży. Im jest chłodniej, wilgotniej i ciemniej, tym lepsze warunki do przetrwania ma wirus.
- Infekcja COVID-19 w ciężkich przypadkach doprowadza do ostrej niewydolności oddechowej, co może trwale uszkodzić płuca, a także może doprowadzić do śmierci.
Stało się: 11 marca 2020 roku Światowa Organizacja Zdrowia (WHO) ogłosiła pandemię w związku z rozszerzaniem się zakażeń wywołanych przez koronawirusa z Wuhan (SARS-CoV-2), który powoduje chorobę COVID-19. W Polsce odbyła się konferencja prasowa z udziałem przedstawicieli rządu, na której poinformowano o odwołaniu wszelkich masowych imprez. Zdecydowano też o zamknięciu szkół i czasowym zawieszeniu zajęć dydaktyczno edukacyjnych na uczelniach, zamknięciu przedszkoli, żłobków, bibliotek i innych instytucji pożytku publicznego. Wszystko w celu ograniczenia możliwości rozprzestrzeniania się tego wysoce zaraźliwego patogenu.
Także w gabinetach dentystycznych wdrażane są specjalne procedury postępowania w obecnej sytuacji.
Jak może objawiać się zakażenie koronawirusem?
Naukowcy klasyfikują zakażenie SARS-CoV-2 w zależności od obecności i nasilenia się objawów[1],[2]:
- zakażenie łagodne – podstawowymi symptomami są kaszel i gorączka oraz ból mięśni i osłabienie; z doniesień wynika, że ok. 10% chorych uskarżało się też na silny ból w łydkach;
- zakażenie ciężkie – symptomami są pogłębiające się duszności, częstość oddechów ≥30 / min, nasycenie tlenem krwi ≤93%, relacji PaO2 / FiO2 <300 i / lub naciek płucny w ciągu 24 do 48 h> 50%;
- stan krytyczny – dotyczy przypadków, w których występuje niewydolność oddechowa, wstrząs septyczny i / lub dysfunkcja / niewydolność wielu narządów.
Zwykłe leki przeciwgorączkowe nie likwidują należycie gorączki w przebiegu zakażenia wirusem z Wuhan. W Chinach COVID-19 próbuje się leczyć m.in. lekami przeciwwirusowymi, środkami antymalarycznymi (np. Chlorchina 2×500 mg na dobę), tradycyjnymi metodami.
Ponieważ wirus uznany został za wysoce zaraźliwy, opublikowane zostały procedury do zastosowania w placówkach medycznych.
O czym powinien wiedzieć pacjent? Więcej
Przychodzi pacjent do gabinetu stomatologicznego i odczuwa strach: przed dentystą, bólem i przed samym leczeniem. Lęk budzi w nim widok kitla, narzędzi, a także krew. Prośba o otwarcie ust, widok wiertła czy czerwonej plamy w spluwaczce lub sama tylko świadomość, że dentysta pracuje nad zębem, a tkanki krwawią, potrafi doprowadzić pacjenta do paniki, przyspieszonego bicia serca i oddechu, duszności lub – co też się zdarza – do omdlenia w wyniku reakcji wazowagalnej (rozszerzenia naczyń i spowolnienia bicia serca lub obniżenia ciśnienia krwi).
Reakcje w odniesieniu do wymienionych sytuacji są przesadne – bo w gabinecie dentystycznym pacjent może czuć się bardzo bezpiecznie. Tak jednak objawiają się fobie – zmory samych pacjentów, ale również i stomatologów. Fobie mogą też skutkować unikaniem sytuacji, w których się ujawniają[1]. Dentofobia jest tylko jedną z nich.
Przedstawiamy fobie, które mogą utrudniać leczenie zębów i współpracę między dentystą a pacjentem.
- Dentofobia (odontofobia), czyli strach przed dentystą, ortodontą, leczeniem zębów[2] – fobia osławiona i najczęściej spotykana u pacjentów w każdym wieku. U najmłodszego pokolenia, na szczęście, coraz rzadziej spotykana – z uwagi na większą świadomość samych rodziców, którzy rozsądnie przygotowują maluchy na spotkanie z dentystą, jak i nowocześniejsze techniki leczenia zębów w porównaniu do tego, co stomatolog mógł zaoferować jeszcze kilka dekad temu. Jej odmianą jest jatrofobia, czyli lęk ogólnie przed lekarzami. Ponieważ dentyści noszą też obecnie kolorowe lub jednobarwne (ale nie białe) fartuchy lekarskie, coraz rzadsza jest też leukofobia, czyli paniczny strach przed kolorem białym.
- Hemofobia (hematofobia) – strach przed krwią, widokiem krwi. Fobia ta, częstsza u kobiet, osób z niższym wykształceniem lub zaburzeniami psychiatrycznymi[3], wyjątkowo skutecznie komplikuje leczenie, gdyż częstym skutkiem lęku odczuwanego przez pacjenta jest omdlenie. Warto wspomnieć, że naukowcy doszli do wniosku, iż hemofobia może być fobią… ratującą życie – ponieważ utrata świadomości i reakcja na widok krwi, które w dzisiejszych czasach zmuszają dentystę do przerwania leczenia, dawniej – w czasach wojen i napaści – mogły niejednej co bojaźliwszej osobie umożliwić przetrwanie. To fobia, która jest równie groźna, jak dentofobia, gdyż pacjent, który ma świadomość, że podczas leczenia zębów w jego jamie ustnej pojawia się krew, będzie omijał gabinet dentystyczny szerokim łukiem – prawdopodobnie do momentu, aż ból lub inna negatywna przypadłość związana ze zdrowiem jamy ustnej nie przymuszą go do spotkania ze stomatologiem. Hemofobia dotyczy także personelu medycznego – z badań wynika, że co ósmy student mdleje na widok krwi, podczas iniekcji lub asystowania przy zabiegach.
- Agilofobia – strach przed bólem. Dotknięci nią pacjenci mogą też zmagać się z aichmofobią, czyli nieuzasadnionym lękiem przed ostrymi przedmiotami stosowanymi przez dentystę, np.strzykawkami z igłą, skalpelem czy końcówkami narzędzi do ręcznego kiretażu. Również pacjenci dotknięci ksyrofobią, czyli strachem przed brzytwami czy ostrzami, mogą odczuwać lęk związany z użyciem skalpela.
- Aidsofobia – strach przed zarażeniem się wirusem HIV. Skutkiem tej fobii jest fatalny stan zdrowia zębów z powodu permanentnego unikania wizyt w gabinecie z uwagi na to, że dotknięci tą fobią pacjenci mają świadomość, że u „ich” dentysty również mogą leczyć zęby osoby zarażone tym wirusem. Jeśli pacjent boi się zarażenia nie tylko AIDS, ale także i innymi patogenami, jego problemem jest tapinofobia (strach przed chorobą zakaźną). Dla lekarza dentysty może to oznaczać nie tylko kłopoty z opanowaniem strachu pacjenta przed leczeniem, ale także trudność w przekonaniu pacjenta, że antybiotyków nie trzeba bezwzględnie stosować przed każdym zabiegiem lub nim.
- Astenofobia – strach przed zasłabnięciem. Tym silniejszy, im pacjent ma gorsze doświadczenia z leczeniem lub diagnostyką. Fobia ta może wiązać się z hematofobią, czyli strachem przed krwią: świadomość pacjenta, że podczas zabiegu może być narażony na widok krwi, co może skończyć się omdleniem, budzi jego strach przed zasłabnięciem.
- Bacillofobia (mikrobiofobia) i bakteriofobia –strach – odpowiednio – przed drobnoustrojami i bakteriami. Fobia może skutecznie odstraszyć przed wizytą u dentysty z powodu lęku przed możliwością kontaktu z mikroorganizmami w gabinecie, ale też – z drugiej strony – zdopingować pacjenta do dbałości o higienę jamy ustnej i do leczenia próchnicy. Podobne skutki może zrodzić werminofobia, czyli strach przed zarazkami.
- Fobia społeczna izolowana – ogarnięty nią pacjent odczuwać może bezpodstawny lęk przed wizytą u dentysty z racji konieczności spotkania się z innymi osobami w gabinecie.
- Ambulofobia – strach przed chodzeniem. Dotyka najczęściej osoby starsze lub zmagające się ze schorzeniami ortopedycznymi czy reumatologicznymi, które boją się upadku podczas chodzenia i urazów będących jego konsekwencjami[4],[5] Ogarnięty taką fobią pacjent może mieć opory przed wejściem na fotel dentystyczny czy przed przejściem po schodach na badanie tomograficzne CBCT, które przeprowadza się w innym pomieszczeniu niż właściwy gabinet stomatologiczny.
- Chemofobia – strach przed substancjami chemicznymi lub hygrofobia – lęk przed roztworami, zawiesinami, mieszaninami płynnymi. Może objawić się np. podczas czyszczenia kanałów korzeniowych lub zakładania wypełnienia stomatologicznego.
- Diskimedifobia – strach przed badaniem przez studenta medycyny oraz diskipulofobia – lęk przed studentami. Obie fobie mogą uniemożliwić przebieg diagnostyki czy leczenia w ośrodkach stomatologicznych kształcących przyszłych dentystów, a także wprowadzić zamieszanie w rytm pracy personelu indywidualnej praktyki stomatologicznej, jeśli pacjent utożsami lekarza odbywającego tam staż zawodowy lub będącego w trakcie specjalizacji ze studentem stomatologii.
- Farmakofobia lub neofarmafobia czyli strach – odpowiednio – przed przyjmowaniem leków lub przed nowymi lekami, mogą zniszczyć plan leczenia lub – w sytuacji, kiedy pacjent będzie się bał przyjmować antybiotyki przepisane osłonowo – poskutkować rozwojem zakażeń, które mogą pojawić się po zabiegu lub w niezagojonej jeszcze ranie. Skuteczne leczenie stomatologiczne wymagające hospitalizacji lub diagnostyki wysokospecjalistycznej w placówce szpitalnej może też utrudnić albo uniemożliwić nosokomefobia, czyli lęk przed szpitalem, albo nosofobia, czyli lęk przed leczeniem – jakimkolwiek a nie tylko stomatologicznym. Diagnostykę obrazową może z kolei uniemożliwić radiofobia, czyli strach przed napromieniowaniem. Co ciekawe: dentysta również może odczuwać lęk związany z farmaceutykami – konkretnie przed przepisywaniem leków uśmierzających silny ból, opartych głównie na opioidach. To opiofobia – lęk przed uzależnieniem się pacjenta od leków opioidowych.
- Fobofobia – strach przed własnymi fobiami. Lęk przed strachem, którego doświadcza się w związku z np. dentofobią czy hemofobią, to lęk „na zapas”, który może działać jak samospełniające się złe proroctwo i skutecznie przywołać u pacjenta atak paniki na myśl o leczeniu zębów czy widoku krwi.
- Panofobia – lęk przed wszystkim. Pacjent, który boi się leczenia, leków i diagnostyki to pacjent ekstremalnie trudny.
- Fotoaugliofobia, lęk pacjenta przed ostrym światłem. Może zakłócić przebieg leczenia stomatologicznego, jeśli pojawi się w odpowiedzi na jasny snop światła z lampy oświetlającej stomatologowi pole zabiegowe.
- Hafefobia, haftefobia to strach przed byciem dotykanym. Ponieważ nie da się uniknąć dotyku podczas badania i leczenia stomatologicznego, fobia ta może poważnie utrudnić walkę z chorobami jamy ustnej.
- Halitofobia – strach przed cuchnącym oddechem. Fobia ta mogłaby być utrudnieniem w leczeniu stomatologicznym w sytuacji, kiedy pacjent nie chce wyrzucić z ust odświeżającej oddech gumy do żucia. Ale też fobia ta może doprowadzić zęby do ruiny – jeśli dotknięty nią pacjent będzie nieustannie odświeżać oddech słodkimi cukierkami miętowymi czy eukaliptusowymi. Może też poskutkować pogorszeniem kondycji śluzówki jamy ustnej lub nawet kserostomią (suchością w jamie ustnej), kiedy pacjent będzie permanentnie stosował odświeżajcie oddech płyny do płukania jamy ustnej zawierające w składzie alkohol.
- Konterfobia (chęć doznawania sytuacji wywołujących lęk)– to przykład fobii, w której pacjent przychodzi do dentysty tylko po to, aby się bać. Ów wyczekany/sprowokowany lęk może bardzo silnie nakręcić spiralę strachu i skutecznie utrudnić leczenie, diagnostykę czy komunikację z personelem gabinetu.
- Toksofobia – strach przed zatruciem się, lęk przed toksynami.
W naszym gabinecie spotykamy się z opiniami pacjentów, jakoby leczenie kanałowe było niebezpieczne. Twierdzenie to stało się ostatnio dość medialne – pacjenci potwierdzają je materiałami znalezionymi w sieci, m.in. filmami paradokumentalnymi. W tym artykule przedstawiamy, jak wygląda prawda dotycząca bezpieczeństwa leczenia endodontycznego.
Celem leczenia kanałowego jest ratowanie zęba przed ekstrakcją. Wprawdzie konsekwencją procedury jest pozostawienie w szczęce martwego tworu, ale jeśli zabieg endodontyczny został wykonany poprawnie, ów martwy już ząb nie jest – jak twierdzą propagatorzy negatywnych opinii na temat leczenia kanałowego – siedliskiem silnie zjadliwych bakterii i źródłem zakażenia, które może objąć cały organizm.
Poprawnie wykonane leczenie kanałowe – co to oznacza?
Prawidłowo wykonana procedura leczenia endodontycznego powinna zawierać następujące elementy:
- Wywiad medyczny i diagnostyka obrazowa wykonana przed podjęciem jakichkolwiek działań medycznych w obrębie chorego zęba – bez tego ani rusz! Idealnie, jeśli będzie to obrazowanie wykonane przy użyciu technologii CBCT, o której więcej zostało napisane w osobnym artykule. Dzięki temu narzędziu dentysta zyskuje znakomity obraz obszaru, który ma być leczony. Dotyczy to zarówno obrazu zęba, jego korzeni, ale także tkanek okołowierzchołkowych – bardzo ważnych dla stabilizacji zęba i dla bezpieczeństwa mikrobiologicznego organizmu.
- Zasadnicze leczenie kanałowe przeprowadzone pod mikroskopem, z dokładnym oczyszczeniem, odkażeniem i wypełnieniem wszystkich kanałów korzeniowych na całej ich długości i bez przepchnięcia zakażonej miazgi, środków dezynfekujących i materiału wypełniającego poza otwór wierzchołkowy. Tylko tak wykonana procedura oczyszczania i wypełniania kanałów uznawana jest w nowoczesnej stomatologii za standard zapewniający zarówno bezpieczeństwo, jak i skuteczność leczenia.
- Diagnostyka obrazowa kontrolna w trakcie leczenia, po zabiegu i ramach monitorowania zmian w przyzębiu – takie postępowanie gwarantuje wgląd w to, co się dzieje w obszarze poddanym leczeniu kanałowemu. Dzięki temu dentysta może natychmiast zareagować na ewentualne niepokojące symptomy, które mogłyby świadczyć o zagrożeniu dla zdrowia tkanek przyzębia lub początkach rozwoju zakażenia ogólnego.
Jakiś czas temu media informowały o chłopcu, którego rodzice byli przekonani, że jest niemową. Tymczasem wystarczyło podciąć wędzidełko podjęzykowe, aby dziecko mówić zaczęło. Ten autentyczny przykład pokazuje, jak ogromną rolę pełnią niepozorne i mało w sumie znane struktury jamy ustnej – wędzidełka. Oraz ile korzyści może przynieść prawidłowo przeprowadzony, prosty zabieg. Szczególnie, jeśli podcięcie wędzidełka wykonane jest laserowo.
Zastosowanie lasera do podcięcia wędzidełka przynosi wiele korzyści w porównaniu do zabiegu tradycyjnego przeprowadzanego skalpelem lub chirurgicznymi nożyczkami, ponieważ:
- rana jest mniejsza i nie krwawi – wiązka laserowa działa niczym super cienki i ostry skalpel, gdyż skupia dużą energię w małej średnicy; ponadto dochodzi do błyskawicznej koagulacji białek w miejscu działania wysokoenergetycznej wiązki, co skutkuje natychmiastowym zamknięciem naczyń krwionośnych i zapobiega krwawieniom;
- miejsce cięcia jest natychmiastowo dezynfekowane (wynika to z właściwości wiązki laserowej) – dzięki temu rana jest sterylna i nie ma ryzyka przeniesienia zakażenia mikrobiologicznego poprzez narzędzia chirurgiczne;
- zabieg trwa krótko, nie powoduje dyskomfortu i przynosi doskonałe efekty medyczne oraz estetyczne;
- zabieg nie wymaga zakładania szwów, a zniszczenie włókien białkowych w miejscu podcięcia pobudza procesy regeneracyjne w tkance – zaktywowane fibroblasty wytwarzają sprawnie włókna kolagenowe i elastynowe, co sprzyja gojeniu się rany.
Podcięcie wędzidełka – kiedy należy wykonać zabieg?
Wędzidełka to niewielkie elastyczne płaty lub blaszki tkanki łącznej. W jamie ustnej mamy ich kilka: są wędzidełka podwargowe górne i dolne, podjęzykowe oraz policzkowe. Zadaniem każdego wędzidełka jest łączenie dwóch elementów ze sobą. Każde też pełni rolę swoistego ogranicznika ruchomości elementów, które łączy.
- Wędzidełka wargowe, szczególnie wargi górnej, są nieodzowne do prawidłowej artykulacji głosek. Dzięki prawidłowo przyczepionemu wędzidełku wargi górnej siekacze w łuku są ustawione tak, że zachowane są pomiędzy nimi równomierne i niezbyt duże przestrzenie. Przerost wędzidełka górnego lub jego za niski przyczep do tkanek dziąsła skutkują natomiast powstaniem diastemy, która może być przyczyną wad wymowy, w tym – seplenienia.
- Wędzidełko językowe (zwane inaczej podjęzykowym, ponieważ znajduje się na spodniej stronie tego narządu) z uwagi na fakt, że ma duży wpływ na sprawność ruchową języka, nie tylko warunkuje prawidłową artykulację głosek, ale może być wręcz czynnikiem decydującym o rozwoju umiejętności mowy, o czym świadczy przytoczony na początku tego tekstu przykład rzekomo niemego chłopca. Wędzidełko podjęzykowe ma ponadto zasadniczy wpływ na prawidłowe wykorzystanie języka podczas czynności ssania – co ma ogromne znaczenie w okresie niemowlęcym, kiedy dziecko jest żywione drogą naturalną mlekiem matki. Szacuje się, że nawet prawie połowa niemowląt ze zbyt krótkim wędzidełkiem może mieć z tego powodu problemy ze ssaniem piersi, natomiast matki tych dzieci mogą cierpieć na bóle i urazy brodawek sutkowych, które powstają podczas karmienia[1].
Oferujemy :
– Korony zębowe
– Korony pełnoceramiczne
– Implanty
– Wybielanie zębów
Współczesna stomatologia skupiona jest na ratowaniu zębów. Dzięki nowoczesnym metodom można obecnie leczyć zęby, które jeszcze dekadę, dwie dekady temu przeznaczono by do usunięcia. Ostatnią z możliwości nowoczesnej stomatologii na uratowanie zęba jest leczenie kanałowe, zwane też leczeniem endodontycznym. Przeprowadza się je przy nieodwracalnych uszkodzeniach miazgi (tzw. pulpopatie nieodwracalne), czyli takich, w których uszkodzeń miazgi – pomimo tego, że tkanka ta nie jest martwa we wszystkich obszarach zęba– nie da się wyleczyć metodami biologicznymi. Można jedynie usunąć tkankę w całości, a w jej miejsce zastosować materiał precyzyjnie wypełniający pustą komorę zęba i kanały korzeniowe – również puste.
Leczenie kanałowe zębów przeprowadzane może być u dorosłych i u dzieci. Z tym, że o ile najczęstszą przyczyną leczenia endodontycznego u dorosłych jest silne zniszczenie tkanek zęba wraz z zębiną i miazgą, o tyle u dzieci najczęstszym powodem interwencji endodonty jest uraz. Z badań przeprowadzonych na Uniwersytecie Medycznym w Łodzi wynika, że leczenie kanałowe trzeba było zastosować aż u 1/4 dzieci, u których doszło do urazu zębów.
Leczenie kanałowe – misja ratująca ząb
Nadrzędnym celem leczenia endodontycznego jest zawsze uratowanie zęba, czyli doprowadzenie go do takiego stanu, aby nadal tkwił w kości przyzębia i nie był ogniskiem zakażenia. Osiąga się to przez usunięcie zmienionej chorobowo tkanki i eliminację bakterii znajdujących się z kanałach korzeni zębowych oraz w komorze zęba. Po leczeniu kanałowym ząb jest martwy, ale dzięki temu, że pozostaje w szczęce, nadal spełnia bardzo ważne funkcje. Przede wszystkim uczestniczy w procesie rozdrabniania pokarmu oraz zajmuje przestrzeń – w efekcie udaje się zachować ciągłość uzębienia w łuku zębowym, kompletny uśmiech i dobre warunki okluzyjne (czyli odpowiedzialne za zwarcie zębów). Prawidłowo przeleczony kanałowo i odpowiednio opracowany ząb może też posłużyć jako filar, na którym wsparte będzie uzupełnienie protetyczne.
Dobrze przeprowadzone leczenie kanałowe jest gwarancją, że ząb posłuży jeszcze przez długie lata. Jeśli interwencja endodonty była niedokładna lub ząb był nieprawidłowo leczony, konsekwencje mogą być poważne:
- usunięcie zęba;
- konieczność powtórzenia leczenia kanałowego (tzw. reendo);
- zakażenie tkanek okołowierzchołkowych zęba (bywa bardzo bolesne i z bardzo burzliwym przebiegiem);
- odzębowe zakażenie i choroba odogniskowa, której ogniska wtórne mogą utworzyć się np. w sercu czy w nerkach albo też bakterie mogą zainfekować tkanki zębów sąsiadujących z chorym egzemplarzem.
Tradycyjne czy nowoczesne leczenie kanałowe?
Od pewnego czasu mówi się o leczeniu endodontycznym tradycyjnym, czyli wymagającym kilku a nawet kilkunastu wizyt, oraz o nowoczesnym leczeniu kanałowym zębów, realizowanym bardzo często podczas jednej wizyty. Rozdział ten jest nieco sztuczny, gdyż niezależnie od tego, czy leczenie kanałowe wykonywane jest w sposób tradycyjny czy nowoczesny, zawsze przebiega według tego samego schematu:
- otwarcie zęba;
- oczyszczenie komory zęba i kanałów korzeniowych z zalegających w nich zniszczonych próchnicą tkanek i bakterii oraz opracowanie pozostałych tkanek zęba;
- dezynfekcja oczyszczonych kanałów zębowych i komory;
- szczelne wypełnienie kanałów korzeniowych najczęściej płynną gutaperką;
- odbudowa korony zęba plombami polimerowymi lub nowoczesnymi uzupełnieniami typu inlay, onlay.
To miała być zwyczajna wymiana plomby. Skończyło się najkoszmarniejszymi 4 dniami w życiu. Oczywiście podczas weekendu – bo najgorsze przypadłości zdrowotne (szczególnie te, które dotyczą jamy ustnej i zębów) pojawiają się najczęściej wtedy, gdy wszystkie gabinety medyczne są zamknięte na głucho…
Wiele lat temu po raz pierwszy doświadczyłam, czym jest ból zęba – konkretnie dolnej szóstki. Taki prawdziwy, dojmujący, nie opuszczający ani na moment. Ba, narastający nawet! Pomocy znikąd, środków przeciwbólowych też nie było pod ręką. Na dodatek była to niedziela w czasach PRL-u, a więc wtedy, gdy działała tylko apteka pełniąca dyżur – bodaj jedna na cały powiat, a o pogotowiu dentystycznym nikt jeszcze nie słyszał.
Przyjmujący w państwowej lecznicy dentysta, którego odwiedziłam następnego dnia, licząc, że zrobi coś, co przyniesie mi ulgę, rzeczywiście zadziałał skutecznie: rozwiercił ząb i założył porządną plombę – amalgamatową, bo wtedy innych nie było. Ból zniknął, a ja obiecałam sobie solennie, że zrobię wszystko, aby już nigdy więcej ząb mnie nie bolał. Żaden. A w szczególności wspomniana feralna szóstka. Nie przypuszczałam, że ten sam ząb po wielu latach dokuczy mi tak bardzo, iż doprowadzi mnie: prawie na kraj szaleństwa, do wycięcia z życiorysu kilku dni i poznania, jak bardzo przydaje się mieć w lodówce maślankę w prostopadłościennym, kartonowym opakowaniu, numer telefonu do swojego dentysty, a w pobliżu miejsca zamieszkania – nowoczesne pogotowie stomatologiczne.
Wspominany dentysta dobrze wykonał swoją pracę: zaplombowana szóstka nigdy mi nie dokuczyła, a amalgamatowe wypełnienie tkwiło w zębie jak przymurowane – przez wiele lat. Wprawdzie nie wyglądało ładnie i szóstka jako jedyna straszyła ciemnym kolorem na tle pozostałych zębów mających szkliwo w odcieniu delikatnego écru, ale nie było ani potrzeby, ani konieczności wymiany wypełnienia. Nic jednak nie trwa wiecznie. Nadszedł czas, kiedy wyglądająca na wiecznotrwałą plomba z amalgamatu stała się nieszczelna i część wypełnienia (a może szkliwa?) wykruszyła się. Poniekąd nawet ucieszyłam się z tego – bo pojawił się pretekst, aby wymienić ciemny, nieestetyczny amalgamat na nowoczesną, światłoutwardzalną i estetyczną plombę.
Środa – dzień zabiegu
Pomaszerowałam więc do dentysty. Nie był to mój zaprzyjaźniony stomatolog, u którego leczę zęby od wielu lat. Był to specjalista polecony, sprawdzony i chwalony – nie przez ludzi piszących opinie w internecie, ale przez osoby mi bliskie i godne zaufania. Czekając na wizytę, studiowałam treść zabawnych sentencji wypisanych na drzwiach z mrożonego szkła oraz wiszących na ścianie poczekalni licznych dyplomów i certyfikatów z zakresu endodoncji i implantologii. Nie boję się zabiegów stomatologicznych i kiedy asystentka zaprosiła mnie na wizytę, w dobrym nastroju wkroczyłam do gabinetu stomatologicznego. Dentysta przeprowadził wywiad, pooglądał uważnie pociemniałą od amalgamatu szóstkę, delikatnie podał znieczulenie, usunął starą plombę, oczyścił wnętrze zęba i przygotował go pod dalsze leczenie kanałowe. Na koniec zamknął szczelnie zęba opatrunkiem i wyznaczył termin kolejnej wizyty.
– Ząb może pobolewać przez jakiś czas, ale to normalne zjawisko. Delikatnie proszę zęby szczotkować, a w razie bólu można wziąć coś na jego uśmierzenie. W razie problemów lub pytań, proszę dzwonić – usłyszałam.
Opuszczając gabinet czułam się cokolwiek dziwnie – było to moje pierwsze w życiu znieczulenie i dość niekomfortowo było mi z pozbawioną czucia lewą połową żuchwy i języka…
Kiedy po kilku godzinach znieczulenie zeszło, poczułam, że dziąsła przy leczonym zębie są tkliwe, a nagryzanie czegokolwiek po lewej stronie jamy ustnej – niemożliwe. Wieczorem jednak bez problemów umyłam zęby i spokojnie przespałam noc.
Czwartek – pierwszy dzień po zabiegu. Niewinne złego początki
Poranna detekcja językiem po leczonej stronie wykazała lekkie opuchnięcie tkanek i podłużne pionowe wybrzuszenie w dziąśle. W okolicy szóstki delikatnie ćmił ból, ale był to raczej ucisk niż coś promieniującego.
24 godziny po zabiegu, czyli w czwartkowe popołudnie, pomyślałam po raz pierwszy, że coś jest nie tak. We wnętrzu leczonej szóstki pojawiło się bowiem lekkie pulsowanie, a w dziąśle zaczęło narastać subtelnie uczucie rozpierania. Pomna doświadczeń z leczenia kanałowego przeprowadzonego na innym trzonowcu kilka lat temu, wiedziałam, że tym razem jest nieco inaczej: bo do powodującego dyskomfort lekkiego, ale coraz bardziej dokuczliwego pobolewania w dziąśle, które zaczęło promieniować w kierunku ucha, gardła i głowy, dołączyły uczucie ciepła pod powiekami i specyficzny niepokój. Profilaktycznie zmierzyłam temperaturę: 36,7ºC, więc normalnie. Przed północą pulsowanie we wnętrzu zęba było jednak na tyle wyraźne, że mogłam je uznać za perfekcyjnie zsynchronizowane z tykaniem zegara ściennego w mojej kuchni; bólu nie dało się już ignorować, a lewą część żuchwy czułam jako wyraźnie cieplejszą od prawej. Termometr wprawdzie znów pokazał zdrową normę, ale wzięłam środek działający przeciwbólowo i przeciwgorączkowo, chcąc przespać spokojnie noc. Chłodziłam też przez kwadrans dziąsła, trzymając w buzi wodę wyjętą z lodówki. Przed snem wyszczotkowałam delikatnie jamę ustną i przepłukałam ją ziołową płukanką o działaniu ściągającym i antyseptycznym. Ufna w moc dość silnego środka przeciwbólowego, położyłam się spać. Więcej
wiesz, że...
dentysta.eu
- Ostatni dzwonek, aby tanio wymienić plomby amalgamatowe na lepsze i zdrowsze
- Co pacjenci sądzą o dentystach i jak (nie)wiele na ten temat wiedzą stomatolodzy
- Zapowiedź wyników badania – czego oczekują pacjenci i co dentyści wiedzą o pacjentach
- Pacjenci – widma prześwietleni: wyniki ankiety o umawianiu wizyt
- Wyniki ankiety „Uśmiech a status społeczny”
forum
u nas!
 Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
 Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
 Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
 Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń
Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń