Wyniki dla: badania
Jama ustna jest obszarem, w którym często daje się zauważyć manifestacje różnych chorób. Zdarza się, że to właśnie dzięki dokładnie wykonanym przeglądom stomatologicznym u pacjenta zdiagnozowane zostają schorzenia układowe, takie jak choroby endokrynologiczne. W ostatnich latach w Polsce notuje się wzrost występowania chorób układu dokrewnego – ich wczesne wykrycie jest bardzo istotne dla stanu zdrowia oraz jakości życia pacjenta. Poznanie objawów manifestacji tych schorzeń w jamie ustnej pozwala zwiększyć odsetek wcześnie zdiagnozowanych pacjentów, co ogranicza zazwyczaj również koszty leczenia.
Nadczynność tarczycy może manifestować się w jamie ustnej w postaci wzrostu ryzyka rozwoju próchnicy, poza tym u pacjentów z tym schorzeniem obserwuje się zwiększoną podatność na choroby przyzębia. Ze względu na intensywny wpływ hormonów tarczycy na metabolizm w tkance kostnej często dochodzi do rozwoju osteoporozy obejmującej także kości szczęki i żuchwy, mechanizm ten związany jest ze zwiększaniem ilości osteoklastów, przez co w procesie remodelacji kości zwiększa się aktywność procesu resorpcji. Przy nadczynności tarczycy obserwuje się także przedwczesną utratę zębów mlecznych i rozpoczęcie procesu wyrzynania się zębów stałych we wcześniejszym wieku. Ponadto osoby cierpiące na hipertyreozę mają większą skłonność do rozwijania zespołu pieczenia jamy ustnej (BMS – Burning Mouth Syndrome).
Niedoczynność tarczycy objawia się w jamie ustnej w postaci powiększenia języka (macroglossii), która następuje na skutek gromadzenia się w tkankach języka fibronektyny oraz glikozaminoglikanów, wykazujących właściwości hydrofilowe. Hipotyreoza może powodować niedorozwój brodawek grzybowatych języka, przez co u chorych mogą występować zaburzenia smaku, poza tym obserwowany jest związek pomiędzy niedoczynnością tarczycy, a obniżeniem w wrażliwości zakończeń nerwu trójdzielnego, pacjenci dotknięci niedoczynnością tarczycy są bardziej podatni na występowanie BMS. W przeciwieństwie do nadczynności tarczycy, w hipotyreozie utrata zębów mlecznych oraz wyrzynanie się stałego uzębienia zachodzi zwykle z opóźnieniem. Osoby cierpiące na niedoczynność tarczycy objęte są zwiększonym ryzykiem występowania schorzeń przyzębia oraz liszaja płaskiego w obrębie błon śluzowych jamy ustnej. Zdarza się, że hipotyreoza występuje na skutek wad rozwojowych, do których należą aplazja, hipoplazja oraz ektopia. Tarczyca może występować ektopowo w tkankach języka, co ma związek z drogą jej zstępowania w czasie rozwoju płodu. Tarczyca językowa jest najczęściej spotykana w tylnym odcinku języka, jako guzkowate wyniesienie, aczkolwiek wada ta należy do rzadko spotykanych. W wyniku występowania ektopowej tarczycy w jamie ustnej u pacjenta może występować dysfagia, problemy z oddychaniem oraz chrypka. Powierzchniowe położenie tarczycy językowej może powodować wystąpienie krwotoków na skutek urazów. Niedoczynność tarczycy wpływa niekorzystnie na procesy gojenia się ran, wydłużając czas konieczny do odbudowy tkanek.
Nadczynność przytarczyc może powodować istotne zmiany w obrębie jamy ustnej, z względu na wzmaganie przez parathormon osteolizy w tkance kostnej, przez co obniża się gęstość kości w przegrodach międzykorzeniowych i blaszkach zębodołów. Uważa, się, że zmiana metabolizmu w tkance kostnej na skutek pierwotnej nadczynności przytarczyc może zwiększać ryzyko wystąpienia guza brunatnego w obrębie jamy ustnej. Zmiana ta w obrazie radiologicznym może przypominać ziarniniaka olbrzymiokomórkowego, ameloblastomę, zapalenie szpiku czy torbiele zębopochodne, dlatego istotna jest diagnoza różnicowa. Obecność ziarniniaka olbrzymiokomórkowego w jamie ustnej może także wskazywać występowanie nadczynności przytarczyc. Ziarniniak ten obserwowany jest na wyrostku zębodołowym szczęki lub żuchwy w postaci wyraźnie odgraniczonej różowej lub ciemnoczerwonej wyniosłości.
U pacjentów z niedoczynnością przytarczyc obserwuje się zaburzenia rozwojowe tkanek twardych zębów, może dochodzić do niedorozwoju zębów, ze względu na zaburzenie wytwarzania i rozmieszczenie białek matrycowych szkliwa w czasie zachodzenia procesów szkliwotwórczych. U osób, u których występowało przewlekle obniżone stężenie wapnia częste jest poszerzenie komory miazgi zębów, występują krótsze korzenie, oraz opóźnienia w erupcji zębów, jak i hipodoncja.
Czynność przysadki mózgowej ma wpływ na cały organizm, dlatego wszelkie zaburzenia wydzielania w jej obrębie mogą manifestować się bardzo wyraźnie. Nieprawidłowa regulacja hormonalna może być spowodowana obecnością czynnych hormonalnie guzów, należą do nich somatotropinoma, który wydziela hormon wzrostu, co prowadzi do gigantyzmu i akromegalii, oraz corticotropinoma, który uwalnia kortykotropinę, w wyniku czego rozwija się hiperkortyzolemia i choroba Cushinga.
W akromegalii obserwuje się powiększenie kości twarzy, nadmierne zaznaczenie jej rysów oraz charakterystyczne pogrubienie warg. Charakterystyczny jest prognatyzm żuchwy i silnie zaznaczone łuki brwiowe. Pomiędzy zębami występują szerokie tremy, oraz notuje się ruchomość zębów pierwszego stopnia, zwłaszcza w przednim odcinku żuchwy. Ruchomości zębów nie towarzyszą zazwyczaj stany zapalne przyzębia. Charakterystyczny jest także tyłozgryz lub zgryz krzyżowy. Do innych objawów należy powiększenie języka oraz podniebienia miękkiego. Dość często występuje także obniżenie się głosu oraz chrypka, co ma związek ze zgrubieniem i powiększeniem się strun głosowych.
Przy nadczynności nadnerczy bardzo często dochodzi do rozwinięcia się zespołu Cushinga, który oprócz charakterystycznych objawów w obrębie głowy i szyi, takich jak twarz księżycowata oraz bawoli kark, trądzik i łojotok powoduje również pojawienie się hirsutyzmu u kobiet, w okolicy podbródka, górnej wargi oraz policzków. Poza tym dla pacjentów z nadczynnością nadnerczy typowe jest utrudnione gojenie się ran i występowanie objawów skazy krwotocznej, nawet przy niewielkich urazach, spowodowanych chociażby użyciem igieł. W grupie osób dotkniętych nadczynnością nadnerczy bardzo często obserwuje się infekcje grzybicze skóry i błon śluzowych. Więcej
W życiu człowieka wyróżnia się dwa okresy wyrzynania się zębów – okres wyrzynania się zębów mlecznych, oraz okres, w jakim wyrzynają się zęby stałe. Pomiędzy tymi dwoma okresami występuje okres uzębienia mieszanego, tzn. dziecko posiada część zębów stałych, a część mlecznych. Ważne jest, aby znać zakres norm czasowych wyrzynania się zębów, aby można było wykryć ewentualne zaburzenia na ich wczesnym etapie.
Czas wyrzynania się zębów
Kiedy rosną zęby u dzieci?
Wyrzynanie się zębów u dzieci rozpoczyna się już w kilka miesięcy po urodzeniu i trwa do około 30. miesiąca życia. Dolne zęby sieczne przyśrodkowe (’jedynki’) pojawiają się około 6. miesiąca od przyjścia na świat. Następnie zazwyczaj pojawiają się górne zęby sieczne przyśrodkowe, a następnie zęby sieczne boczne górne i dolne. Około 10 miesiąca życia dziecko ma już więc wszystkie mleczne zęby sieczne. Pomiędzy 15 a 21 miesiącem od przyjścia na świat dochodzi do wyrznięcia się pierwszych zębów trzonowych górnych i dolnych. Kły pojawiają się w jamie ustnej dziecka pomiędzy 16 a 20 miesiącem życia. Jako ostatnie wyrzynają się drugie zęby trzonowe – pomiędzy 20 a 30 miesiącem od narodzenia.
Czasami zdarza się, że dziecko rodzi się z wyrzniętymi zębami, najczęściej są to dolne zęby sieczne. Stan taki jest zaburzeniem i nosi nazwę zębów wrodzonych (dentes natales). Innym zaburzeniem wyrzynania się zębów mlecznych są zęby noworodkowe (dentes neonatales), które pojawiają się w jamie ustnej do 30 dni od urodzenia. Zęby takie mają najczęściej niedorozwinięte korzenie. Ze względu na to, że utrudniają one karmienie obydwa te zaburzenia kwalifikują się do usunięcia poprzez ekstrakcję zębów.
W uzębieniu mlecznym człowieka występuje łącznie 20 zębów, po 10 w każdym łuku. Obecne są zęby sieczne (8), kły (4) oraz zęby trzonowe (8) – natomiast nie występują zęby przedtrzonowe. W łukach zębowych w uzębieniu mlecznym mogą występować szpary – nie jest to zaburzenie. Zwiększone przestrzenie pomiędzy zębami występują najczęściej między siekaczami bocznymi, a kłami.
Zdarza się, że proces wyrzynania zębów mlecznych zostaje opóźniony, przyjmuje się, że wyrzynanie zębów mlecznych może następować nawet 3-6 miesięcy później, niż zazwyczaj. Najlepiej w razie wątpliwości skonsultować się wtedy z lekarzem stomatologiem, oceni on ogólny stan rozwoju dziecka i ewentualnie skieruje na badania diagnostyczne.
W wieku około 5-7 lat rozpoczyna się okres wymiany uzębienia mlecznego na zęby stałe. Korzenie zębów mlecznych ulegają resorpcji (wchłanianiu) na kilka lat przed wymianą uzębienia, dlatego zęby mleczne ulegają rozchwianiu i w końcu wypadają ustępując miejsca zębom stałym. Kości szczęki i żuchwy intensywnie wzrastają, w związku z czym przestrzenie pomiędzy zębami mlecznymi powiększają się – okres ten nazywany jest często okresem 'brzydkiego kaczątka). Wymiana zębów mlecznych na stałe nie następuje od razu, lecz zachodzi stopniowo, przez co w jamie ustnej obecne są jednocześnie zarówno zęby mleczne jak i stałe.
W razie problemów z wyrzynaniem się zębów, potrzebna jest interwencja stomatologa, umów się na wizytę: Gabinet „Dentystya.eu” lek. dent. Marcin Krufczyk, ul. Witkiewicza 75, Gliwice, tel. +48 500 701 500.
Próchnica stanowi nadal ważny problem społeczny, dlatego cały czas dąży się do jej prewencji i leczenia, aby móc skutecznie ograniczyć odsetek cierpiących na nią pacjentów. Wczesne wykrywanie próchnicy, w fazie początkowej, w której można jeszcze odwrócić demineralizację szkliwa jest więc jednym z głównych celów współczesnej stomatologii. Aby osiągnąć ten cel stosuje się wiele metod diagnostycznych, od standardowo spotykanego zgłębnikowania do wykonywania wycisków przestrzeni międzyzębowych, czy też metod elektronicznych. Jedną z polecanych nieinwazyjnych technik jest fluorescencja, która opiera się na pomiarze widma światła laserowego pochłanianego i odbijanego przez tkanki zęba.
Laserowe wykrywanie próchnicy
Technika opierająca się na fluorescencji wykorzystuje to, że w przypadku zmian próchnicowych zmienia się zakres widma emisji w stosunku do tej obserwowanej w przypadku zdrowych tkanek zęba. Na podstawie oceny przesunięcia maksimum widma można także wnioskować o stadium próchnicy i jej zasięgu.
Metoda rozpoznawania próchnicy technikami fluorescencji jest szczególnie polecana dla miejsc trudno dostępnych innymi metodami, zwłaszcza dla przestrzeni międzyzębowych oraz u osób leczonych ortodontycznie w miejscu umocowania klamer aparatu. Długotrwałe leczenie ortodontyczne z użyciem aparatu opartego na zamkach i klamrach wymaga szczególnie uważnej kontroli demineralizacji szkliwa, ponieważ miejsca przytwierdzenia aparatu są trudniejsze do oczyszczania i w związku są bardziej podatne na rozwój próchnicy. Wczesne wykrycie procesu próchnicowego daje szerokie możliwości leczenie nieinwazyjnego, co jest korzystne dla pacjenta. Więcej
Dewitalizacja miazgi zęba, potocznie nazywana „zatruwaniem” to procedura od której zaczyna się coraz częściej odchodzić z uwagi na możliwość przeprowadzenia leczenia w inny sposób. Dawniej zabieg ten był powszechnie stosowany jako etap leczenia endodontycznego, ponieważ nie było specjalnie możliwości znieczulenia pacjenta do tego stopnia, aby możliwe było całkowite usunięcie miazgi z komory i kanałów korzeniowych zęba.
Obecnie ma się możliwość znieczulenia praktycznie w każdym przypadku, nawet jeśli ząb znajduje się w silnym stanie zapalnym, to zazwyczaj podanie domiazgowe znieczulenia znosi czucie bólu. Dzięki temu ma się możliwość usunięcia większej części miazgi zęba i można zazwyczaj dokończyć leczenie na kolejnej wizycie.
Zatrucie zęba
Nowoczesnym gabinetem, w którym wyleczysz ząb kanałowo bez żadnych dolegliwości bólowych: Gabinet „Dentysta.eu” lek. dent. Marcin Krufczyk, ul. Witkiewicza 75, Gliwice, tel. +48 500 701 500. Umów wizytę.
Dewitalizację nadal stosuje się w nieodwracalnych stanach zapalnych miazgi w zębach mlecznych, chociaż nie daje ona tak samo dobrych wyników jak amputacja formokrezolowa. Zazwyczaj dewitalizacja jest wdrażana z uwagi na to, że wiele dzieci odmawia współpracy z lekarzem oraz nie daje się znieczulić np. z obawy przed ukłuciem. Jeśli nie ma możliwości znieczulenia dziecka, ponieważ jest ono zbyt niespokojne, to wykonanie amputacji formokrezolowej nie wchodzi w grę. Wówczas założenie wkładki dewitalizacyjnej wydaje się być dobrym rozwiązaniem. Po 1-2 tygodniach na kolejnej wizycie usuwana jest zmumifikowana miazga, zarówno z komory zęba jak i z kanałów korzeniowych.
Stosowanie dewitalizacji u dorosłych pacjentów lub u młodzieży w zębach stałych jest niewskazane, ponieważ przynosi o wiele gorsze efekty leczenia niż ekstyrpacja miazgi w znieczuleniu. Poza tym dewitalizacja może nieść ze sobą szereg powikłań, które nie występują przy zastosowaniu ekstyrpacji miazgi w znieczuleniu. Paraformaldehyd, który jest stosowany do mumifikowania miazgi ma zdolność do przenikania do sąsiednich tkanek i może wywoływać ich martwicę, chociażby w obrębie przylegającej do korzeni zęba kości. Poza tym wypełnienie czasowe, pod którym znajduje się pasta dewitalizacyjna może wypadać, przez co opary paraformaldehydu mogą przenikać w głąb organizmu. Przeprowadzone badania naukowe wykazały, że paraformaldehyd stosowany do dewitalizacji ma działanie mutagenne, rakotwórcze i cytotoksyczne. Metabolity paraformaldehydu są wykrywane w narządach wewnętrznych takich jak wątroba, nerki, osocze, płuca czy mózg. Węzły chłonne są także narządami, do których paraformaldehyd zastosowany do dewitalizacji ma szanse dotrzeć już po 1. godzinie od założenia wypełnienia. Jako inne powikłania opisywano także uszkodzenia okolicznych nerwów w wyniku działania środka dewitalizacyjnego.
Zapalenia miazgi są na ogół bardzo bolesne, a pacjenci zgłaszający się z ostrym bólem bardzo liczą na to, że po wizycie ich stan się polepszy. Tymczasem założenie pasty dewitalizacyjnej wymaga otworzenia komory zęba, co jest bardzo bolesne jeśli nie zostanie wykonane znieczulenie. Poza tym dewitalizacja formaldehydem sprawia, że pacjent po opuszczeniu gabinetu nadal ma dolegliwości bólowe, zamiast oczekiwanej ulgi. U niektórych osób obumarcie i zmumifikowanie miazgi zajmuje więcej czasu niż u innych, więc zdarza się, że konieczne jest ponowne wykonanie dewitalizacji. Otwieranie komory zęba bez wykonania skutecznego znieczulenia jest w świetle obecnych standardów mało humanitarne, tak więc o wiele bardziej opłacalne jest wykonanie znieczulenia i ekstyrpacji miazgi objętej stanem zapalnym. W niektórych zębach możliwe jest wykonanie pełnego leczenia kanałowego z ekstyrpacją miazgi w znieczuleniu już na jednej wizycie. W przypadku dewitalizacji wymaganych jest więcej wizyt, a należy wziąć także pod uwagę to, że istnieje niemały odsetek pacjentów, którzy nie przestrzegają zaleceń lekarskich i nie zgłaszają się na umówione wizyty w momencie, kiedy ból ustępuje. Tak więc w przypadku zastosowania dewitalizacji u takich pacjentów należy liczyć się nie tylko z wysokim prawdopodobieństwem niepowodzenia leczenia, ale i z możliwością wystąpienia powikłań wywołanych przenikaniem paraformaldehydu do wnętrza organizmu.
Wiele badań naukowych jednoznacznie wykazało, że dewitalizacja nie przynosi porównywalnych do ekstyrpacji miazgi w znieczuleniu efektów, tak więc na pewno nie powinna ona być stosowana jako metoda z wyboru jako etap leczenia endodontycznego nieodwracalnych zapaleń miazgi zębowej. Powszechnie uznawane wytyczne dotyczące terapii stanów zapalnych miazgi zębowej wskazują wyraźnie na konieczność zniesienia bólu u pacjenta zgłaszającego się z zapaleniem miazgi przed przystąpieniem do wykonania zabiegu trepanacji komory zęba. U znieczulonego pacjenta ekstyrpacja miazgi komorowej jest możliwa do wykonania bez wywoływania objawów bólowych, tak więc można usunąć przyczynę problemu nie czekając do kolejnej wizyty, co jest konieczne w przypadku dewitalizacji. Dzięki usunięciu większości miazgi zmienionej zapalnie u większości pacjentów następuje znaczne zmniejszenie odczuwanego wcześniej bólu, tak więc osiąga się w ciągu pierwszej wizyty wiele korzystnych efektów, na które w przypadku stosowania dewitalizacji byłoby trzeba poczekać co najmniej do kolejnej wizyty.
Jama ustna to szczególnie ważne miejsce diagnostyczne, ponieważ na podstawie jej badania można wykryć szereg chorób, które mogą mieć wpływ na zdrowie całego organizmu. Jama ustna jest łatwo dostępnym miejscem, do diagnostyki nieinwazyjnej, dlatego powinna być zawsze dokładnie oglądana nie tylko w trakcie badania u stomatologa, ale i przez lekarzy innej specjalności. W miejscu tym najczęściej zauważane są zmiany dotyczące chorób tkanki łącznej i skóry, często ogólnoustrojowe, dlatego warto pamiętać o regularnych przeglądach stomatologicznych, dzięki którym niepokojące objawy mogą być w porę zauważone, co pozwala na szybkie podjęcie leczenia w razie konieczności.
Liszaj płaski (Lichen planus)
Liszaj płaski to przewlekła choroba autoimmunologiczna o charakterze zapalnym występująca w obrębie skóry i błon śluzowych, o nie do końca poznanej etiologii. Liszaj płaski jest przewlekłą zapalną chorobą skóry i błon śluzowych występującą niekiedy wyłącznie w jamie ustnej. Jest to choroba względnie częsta, występuje bowiem od 0,5 do 2% populacji dorosłej, z dominacją u kobiet i szczytem zachorowalności pomiędzy 40 a 70 rokiem życia.
Liszaj płaski może dawać w jamie ustnej różne objawy, najczęściej spotyka się postać siateczkową, która występuje jako białe, regularnie rozłożone prążki w linii zwarcia na błonie śluzowej policzków. Liszaj płaski może pojawiać się także na języku, i wtedy zazwyczaj obserwowany jest jako zmiany płytkowe. Liszaj o zmianach biało-czerwonych także jest spotykany, czerwone zmiany są nadżerkami lub też zanikami, i w zależności od tego można wyróżnić postaci nadżerkową i zanikową. Dziąsła także mogą zostać objęte liszajem płaskim , wówczas rozwija się zapalenie złuszczające. Dolegliwości w przebiegu liszaja mogą nie występować wcale, lub też objawiać się bólem i pieczeniem, zwłaszcza w reakcji na gorące i mocno przyprawione potrawy, zwłaszcza w przypadku dwubarwnej postaci liszaja.
Liszaj płaski może ulegać zezłośliwieniu, jednak jest spotykane rzadko, potencjalnymi zmianami, które mają szansę na transformację nowotworową są zmiany czerwone, takie jak nadżerki czy zaniki.
Przy podejrzeniu liszaja płaskiego należy wykonać badania wykluczające występowanie leukoplakii, tocznia rumieniowatego, kontaktowego zapalenia jamy ustnej, przewlekłego wrzodziejącego zapalenia jamy ustnej, pęcherzycy i pemfigoidu, przewlekłej choroby przeszczep przeciw gospodarzowi.
Łuszczyca (Psoriasis)
Łuszczyca jest przewlekłą choroba automimmunologiczną skóry, która ma tendencję do samoistnego cofania się i nawracania. Zwykle występuje ona w postaci łuszczących się zmian na powierzchni skóry, chociaż postać tworząca krosty jest także dobrze znana. Oprócz skóry choroba ta może dotykać także błon śluzowych.
Łuszczyca zajmuje błony śluzowe jamy ustnej stosunkowo rzadko, a jej rozpoznanie na podstawie badania klinicznego i histopatologicznego może okazać się dość trudne, ze względu na podobieństwo zmian do innych schorzeń zapalnych błon śluzowych.
Wykwity łuszczycowe na błonach śluzowych jamy ustnej pojawiają się w różnymi stopniu w zależności od typu łuszczycy. Najczęściej obserwowane są one w uogólnionej łuszczycy krostkowej. Z badań wynika, że łuszczyca krostkowej współistnieje często z językiem geograficznym, który nie jest uważany za stan patologiczny, jednak uważa się, ze może on być forma manifestacji śluzówkowej formy tego schorzenia. Ta hipoteza wynika z praktycznie identycznego obrazu w badaniu histopatologicznym wycinków ze zmian łuszczycy krostkowej i języka geograficznego – występują krosty złożone głównie z neutrofili położonych wewnątrznaskórkowo.
W przebiegu łuszczycy błon śluzowych jamy ustnej obserwowane są bardzo różnorodne zmiany. mogą to być wyraźnie ograniczone blaszki koloru białawego o różnej wielkości, których brzegi są wyniesiona ponad powierzchnię tkanki, lub także ciemnoczerwone okrągłe lub owalne zmiany pokryte nalotem włóknikowym barwy od szarej do białej. Mogą one być także zmianami rumieniowymi lub przypominać nadżerki – są wtedy postacią zanikową. Wykwity łuszczycowe na błonie śluzowej jamy ustnej mogą mieć tendencje do wędrowania i występować przez krótki czas, jednak nie jest to regułą. Miejscami, które są najczęściej objęte zmianami są grzbiet języka, błona śluzowa policzka, wargi, sporadycznie spotyka się wykwity na podniebieniu. Bardzo rzadkimi objawami łuszczycy jamy ustnej są zmiany nietypowe, jak pęcherzyki, owrzodzenia czy krosty – te ostatnie spotykane są w pojedynczych przypadkach.
W obrazie histopatologicznym zmiany na błonach śluzowych przypominają te spotykane w łuszczycy skóry, występuje wydłużenie sopli naskórkowych, akantoza i prarakeratoza nabłonków. Przerost i akantoza nabłonka powoduje, że zmiany widoczne makroskopowo mają białawą barwę. Do charakterystycznych cech widocznych w badaniu mikroskopowym należą mikroropnie Munro – przenikanie neutrofili do górnych warstw nabłonka.
Formy zmian łuszczycowych na błonach śluzowych jamy ustnej wg Van der Waal’a i Pindborg’a można podzielić na cztery typy:
• okrągłe lub owalne ogniska, koloru żółtawobiałego lub też szarego, będące dobrze ograniczone od toczenia,
• grudki o kształcie obrączkowatym lub przypominającym koronkę kolory białego, które występują wraz ze zmianami zajmującymi skórę,
• rumień o rozległym zasięgu, który zajmuje błony śluzowe jamy ustnej oraz język, pojawiający się w czasie zaostrzenia objawów skórnych łuszczycy
• język geograficzny
Łuszczycę w jamie ustnej można także podzielić wg zaproponowanej przez Younai i Phelan’a klasyfikacji opartej o makroskopowy obraz zmian, na wykwity białawe, rumieniowate oraz mieszane.
Pęcherzyca
Pęcherzyca to choroba autoimmunologiczna skóry o dobrze poznanych antygenach, która może pojawiać się także na błonach śluzowych jamy ustnej. Zwykle chorują osoby średnim i starszym wieku, o wiele częściej kobiety, zwłaszcza w krajach śródziemnomorskich. Z badań wynika, że istotne dla wystąpienia choroby jest tło genetyczne, a także czynniki jak leki, narażenie na promieniowanie stres, czy też niektóre pokarmy.
Jama ustna jest zajmowana jako pierwsze miejsce w organizmie przez pęcherzycę u 70-75% pacjentów, w późniejszym przebiegu choroby pojawianie się zmian w tym rejonie, na błonach śluzowych, występuje praktycznie w 100% przypadków. Pęcherzyca może poważnie zagrażać życiu, zwłaszcza gdy jest nieleczona.
W przebiegu pęcherzycy w jamie ustnej tworzą się pęcherze na podłożu rumieniowym położone śródnabłonkowo, które szybko pękają się, co powoduje powstawanie nadżerek o dużej bolesności. Nadżerki te potrafią się długo utrzymywać, zwiększa się ich liczba i rozmiar, co powoduje bardzo przykre dolegliwości dla pacjenta. Zmiany zlokalizowane są zazwyczaj na podniebieniu twardym i miękkim, błonie śluzowej policzków oraz wargach. Jeśli choroba obejmie dziąsła to zmiany występują w postaci ich złuszczającego się zapalenia. Ze względu na położenie jamy ustnej zmiany ławo przenoszą się do jamy nosowe, gardła i krtani, przełyku. Więcej
Na przestrzeni lat 2007-2011 przeprowadzono badania ankietowe(1), w których wzięło udział ponad 40 000 internautów. Osoby badane to Polacy, którzy w ponad 90% ukończyli 18 lat. Wśród wielu pytań uwagę przykuwa trend Polaków do zaniedbywania higieny jamy ustnej połączony ze spadkiem częstości wizyt u stomatologów.
Nie mamy czasu na mycie zębów.
Pytanie o średni czas szczotkowania zębów wykazało wyraźny spadek rzetelnego czasu szczotkowania, który wynosić powinien około 3 minuty. Zaobserwowano spadek 3 minutowego czasu szczotkowania zębów o 8%, na korzyść szczotkowania poniżej 1 minuty – tu wzrost wynosi 3%.
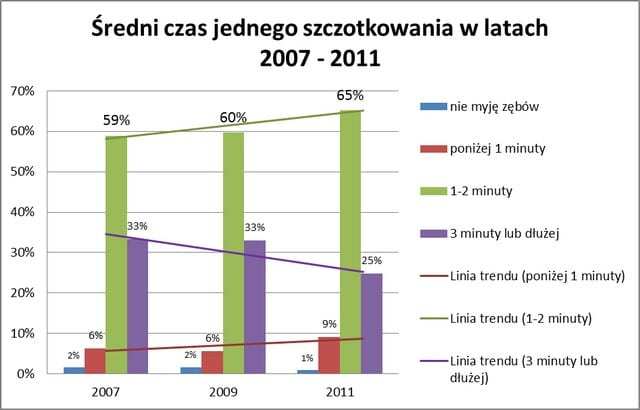
Ryc 1.
Po analizie Ryc 1. wniosek nasuwa się tylko jeden – Polskie społeczeństwo nie ma czasu na prawidłową higienę jamy ustnej. Większość osób nie jest świadoma tego, iż zaniedbywanie higieny jamy ustnej prowadzi do odkładania płytki nazębnej i w rezultacie procesów zapalnych tkanek przyzębia oraz postępującej próchnicy, które wymagać będą niejednokrotnie czasochłonnego leczenia, znacznie przekraczającego koszt zabiegów profilaktycznych.
Czas poświęcony na prawidłowe zabiegi higienizacyjne oraz profilaktyczne zabiegi u stomatologa, nijak się ma do fatalnych skutków zapalenia przyzębia.
Myjemy krótko ale … rzadko(!)
Kolejne przeanalizowane pytanie to dzienna częstość szczotkowania zębów. Większość badanych osób (55-59%) myje zęby 2 razy dziennie.
Niestety, z dostępnych danych wynika, iż z roku na rok spada liczba pacjentów szczotkujących zęby powyżej 2x dziennie – spadek ten wynosi około 1% na każde 2 lata – nie łatwo się domyślić jak będzie wyglądała sytuacja za 10 lat…
Ankietowani to w ponad 90% osoby pełnoletnie, co może wpływać na przekazywanie mało rzetelnego stosunku do higieny jamy ustnej także na dzieci i pogłębienie problemu w niedalekiej przyszłości.
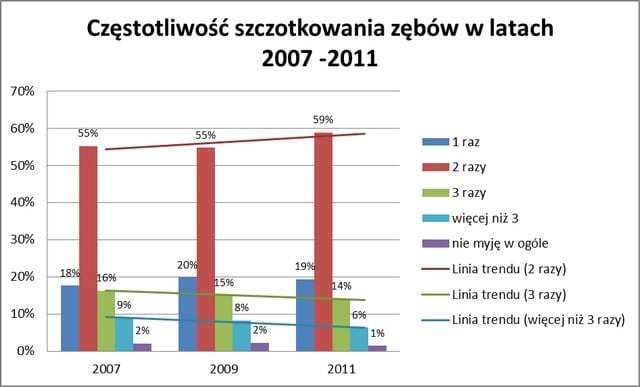
Ryc 2.
Wizyty coraz rzadsze.
Z badań wynika, iż pacjenci odwiedzają swojego stomatologa coraz rzadziej. Przy niekorzystnym trendzie higienizacji jamy ustnej wróży to większą nieświadomość społeczeństwa odnoszącą się do właściwej higieny jamy ustnej – a w efekcie, wyższy odsetek próchnicy. Ryc. 3 przedstawia wyraźny spadek częstości wizyt u stomatologa.
Autotransplantacja zębów polega na usunięciu zęba pacjenta i wszczepieniu go w inne miejsce w tym samym lub innym łuku zębowym. Metoda ta jest traktowana przez wielu lekarzy jako alternatywa dla leczenia protetycznego i implantologicznego, najczęściej stosowana jest ona w ortodoncji, gdy nie ma możliwości sprowadzenia zęba do łuku zębowego, zwłaszcza jeśli jest to ząb przedni, taki jak kieł czy ząb sieczny. Autotransplantacja zębów jest także stosowana do zastępowania zębów zniszczonych próchnicą, w których dużą część korony stanowią wypełnienia.
Wybity ząb to niekoniecznie jego utrata
Nie tylko dojrzałe zęby są przeszczepiane, częściej transplantuje się zawiązki zębowe – uważa się, że przyjmują się one lepiej niż zęby dojrzałe. Z powodu zniszczenia próchnicą najczęściej zastępowane są przez auto-transplantaty zęby trzonowe pierwsze i drugie, które należą do zębów najwcześniej i najczęściej leczonych zachowawczo i endodontycznie ze względu na głęboka próchnicę oraz rozwijające się w wyniku jej postępowania zapalenie miazgi. Autotransplantacja zębów jest wskazana u osób w wieku rozwojowym ponieważ nie tylko poprawia estetykę, ale i czynność żucia i artykulacji, ponadto dzięki temu, że siły żucia przenoszone są na ozębną pobudza rozwój wyrostka zębodołowego oraz przebudowę kości. Wiek rozwojowy jest przeciwwskazaniem do wykonania zabiegu wszczepienia implantów, gdyż u pacjenta wyrostki zębodołowe nie są jeszcze do końca wykształcone, natomiast zabieg autotransplantacji może być z powodzeniem wykonany.
Zabieg autotransplantacji jest szczególnie chętnie przeprowadzany u osób w wieku rozwojowym, czyli 13-17 lat, chociaż i u osób w wieku do 25 lat takie autogeniczne przeszczepy funkcjonują całkiem dobrze. Z badań wynika, że najlepszym okresem dla przeprowadzenia takiego zabiegu dla strefy zębów przednich jest wiek 10 – 13 lat. Natomiast w przypadku zębów bocznych, takich jak przedtrzonowce i trzonowce optymalnym wiekiem jest 15 -19 lat.
Niestety nie każdy ząb nadaje się do takiego zabiegu, przede wszystkim należy rozważyć w jakim stadium rozwoju się on znajduje oraz na jakie miejsce w łuku zębowym ma docelowo trafić. Z badań wynika, że najlepsze wyniki daje auto-transplantacja zębów, które osiągnęły 3. lub 4. stopień rozwoju wg Moorrees’a, kiedy korzeń jest uformowany na 1/2 – 3/4 długości docelowej. Najlepiej rokują zęby, których komora nie została jeszcze zobliterowana (grupa zębowa nie ma tu znaczenia). Zęby w 5. i 6. stopniu rozwoju wg Moorrees’a częściej ulegają martwicy miazgi oraz występowaniu resorpcji korzenia, co nie wyklucza ich zastosowania – w przypadku wystąpienia takich powikłań leczy się je endodontycznie.
Przed wykonaniem zabiegu ocenia się radiologicznie wysokości kości i wielkość przestrzeni między sąsiadującymi ze sobą zębami. Przy ocenie potencjalnego transplantatu bierze się pod uwagę jego ustawienie w łuku zębowym i wyklucza zaburzenia morfologii korzenia. Poza tym oceniając wzajemnie miejsce przeszczepu i sam transplantat należy wziąć pod uwagę, że korzenie przeszczepu muszą być tak ułożone, aby po umieszczeniu w zębodole występowała bariera kostna między nimi a korzeniami zębów sąsiednich. Także wymiary mezjalno-dystalne korony przeszczepu muszą odpowiadać wymiarowi przestrzeni, w jakiej ma się docelowo znajdować transplantat, tak aby nie powstawały stłoczenia i aby pacjent miał możliwość dokładnego oczyszczania przestrzeni międzyzębowych po zabiegu.
Należy pamiętać, że powodzenie leczenia zależy nie tylko od warunków, jakie panują w jamie ustnej pacjenta oraz od wiedzy i zdolności manualnych lekarza – mają one oczywiście wielkie znaczenie – ale także od współpracy pacjenta. Dobra współpraca i motywacja ze strony pacjenta są bardzo ważnymi elementami wpływającymi na powodzenie zabiegu. Chodzi tu zwłaszcza o przestrzeganie zaleceń co do lekkiej diety na początku okresu pozabiegowego oraz utrzymywanie dobrej higieny jamy ustnej.
Ze względu na to, że kształt korony zęba przeszczepionego nie zawsze jest odpowiedni istnieje możliwość nadbudowania go materiałem kompozytowym kilka miesięcy po zabiegu chirurgicznym. Oprócz nadbudowy stosuje się także zdejmowanie tkanek twardych za pomocą wierteł, jednak wskazane jest ograniczenie się do pracy w szkliwie, gdyż w świetle wyników badań preparacja zębiny w zębach po autotransplantacji dość często przyczynia się do rozwoju chorób miazgi.
Wskazania i przeciwwskazania:
Do wskazań ogólnych do autotransplantacji należą:
• obecność w jamie ustnej zębów zaklinowanych lub ektopowych, które nie mogą być sprowadzone do łuku zębowego metodami ortodontycznymi
• utrata zęba stałego we wczesnym wieku w wyniku zaawansowanej próchnicy (dotyczy zwłaszcza zębów trzonowych pierwszych i drugich) lub urazu – głównie zęby przednie
• brak zawiązka zęba
• wrodzone braki zębowe w jednym łuku, podczas gdy w drugim łuku występuje stłoczenie lub zęby nadliczbowe / zawiązki zębów nadliczbowych
• zęby o niepomyślnym rokowaniu, co do których podejrzewa się konieczność ekstrakcji lub leczenia protetycznego np. zęby z próchnicą korzenia i/lub zaawansowaną próchnicą korony
• anomalie rozwojowe, takie jak dysplazja obojczykowo-czaszkowa, rozszczep wyrostka zębodołowego czy miejscowa odontodysplazja
• zastąpienie zębów stałych leczonych kanałowo lub poddanych resekcji wierzchołka korzenia
Zęby przedtrzonowe są zwykle przeszczepiane, gdy są jeszcze zawiązkami zębowymi, czyli u osób w wieku 9 -15 lat. Nieukończony rozwój korzeni zawiązków tych zębów jest istotnym czynnikiem powodzenia zabiegu, w tej grupie zębów raczej niechętnie stosuje się ich przeszczepy po zakończeniu wzrostu korzenia. Zęby przedtrzonowe mogą być przeszczepiane w miejsce zębów przedtrzonowych, których zawiązki nie występują u pacjenta, a także na miejsce zębów siecznych, które zostały np. wybite w wyniku urazu, czy też od urodzenie nie występowały ich zawiązki. Jeśli zęby przedtrzonowe mają zastąpić zęby sieczne, to konieczne jest dopasowanie kształtu ich korony do kształtu sąsiadujących zębów siecznych. Odbywa się to po zabiegu chirurgicznym oraz po ewentualnym leczeniu ortodontycznym, które ma na celu poprawienie ustawienia przeszczepu w kości wyrostka. Zwykle początkowo do korekty kształtu korony uważane są materiały kompozytowe, natomiast po zakończeniu rozwoju korzeni możliwe jest wykonanie koron protetycznych lub też licówek, w zależności od potrzeb pacjenta. Zęby przedtrzonowe do autotransplantacji pobierane są, gdy istnieją wskazania ortodontyczne do ich usunięcia, np. w przypadku stłoczenia, lub też są niewyrznięte i położone w nieprawidłowym miejscu w kości, czy też tak położone, że nie da się ich wprowadzić na odpowiednie miejsce przy pomocy aparatu ortodontycznego.
Zęby trzonowe są zwykle wykorzystywane do zastępowania pierwszych zębów trzonowych u osób w wieku 17-25 lat. Najczęściej wykorzystywane są do tego celu zęby mądrości, które stosunkowo często pozostają zatrzymane w kości, ponadto dość często są one usuwane ze wskazań ortodontycznych. Jeżeli zęby trzonowe trzecie mają niewielkie rozmiary, to są czasem stosowane w miejsce zębów przedtrzonowych.
Kły, które pozostają zatrzymane w kości i nie dają się sprowadzić do łuku zębowego za pomocą leczenie ortodontycznego mogą zostać wprowadzone na właściwe miejsce poprzez autotransplantację. Zwykle wymaga to wcześniejszego umieszczenia aparatu ortodontycznego na pozostałych zębach w łuku, aby uzyskać odpowiednią ilość miejsca dla przeszczepu.
Przeciwwskazania mogą wynikać z budowy anatomicznej miejsca docelowego w wyrostku zębodołowym oraz kształtu zęba przeszczepianego, a głównie jego korzeni. Kiedy wyrostek zębodołowy ma niewystarczające wymiary poprzeczne, aby można w nim było wygospodarować wystarczająco dużo miejsca na zębodół dla przeszczepianego zęba wykonanie zabiegu nie jest możliwe. Także niewłaściwa higiena jamy ustnej oraz brak chęci współpracy ze strony pacjenta stanowią przeciwwskazanie do zabiegu. Zapalenia ostre i przewlekłe w miejscu planowanego przeszczepu także dyskwalifikują pacjenta do zabiegu.
Chłoniak Burkitta (BL z ang. Burkitt’s lymphoma) jest to złośliwy nowotwór z grupy chłoniaków nieziarniczych. Charakteryzuje się on wysokim stopniem złośliwości oraz dużą dynamiką rozwoju, przez co bardzo szybko i agresywnie postępuje. Powodem występowania tego typu nowotworu jest transformacja złośliwa i nadmierna proliferacji dojrzałych limfocytów B. W większości przypadków, szczególnie w typie endemicznym występuje prawie zawsze z towarzyszącym zakażeniem wirusem Epsteina-Barr (EBV), lecz dokładna zależność pomiędzy tym patogenem, a chłoniakiem nie została jeszcze wyjaśniona.
Chłoniak – objawy
Do objawów chłoniaka Burkitta u dzieci w postaci należy szybko rosnąca masa guza w obrębie żuchwy lub oczodołu – jest to widoczne już po kilku dniach, czasem przedłuża się i trwa 2-3 tygodnie. U dzieci spoza regionów endemicznych charakterystyczne jest objęcie nowotworem jamy brzusznej, co objawia się bólami brzucha, zaburzeniami apetytu, ponadto ze względu na szybki wzrost komórek chłoniaka zwykle możliwe jest wyczucie masy guza przez powłoki brzuszne. Jeśli guz zlokalizowany w jamie brzusznej nie zostanie wcześnie rozpoznany może doprowadzić do perforacji jelita, biegunki, wymiotów, nudności, zaparć i objawów ostrego brzucha – duża część przypadków chłoniaka Burkitta jest rozpoznawana w trakcie operacji. Guz zlokalizowany w śródpiersiu daje objawy w postaci duszności i kaszlu, co ma związek z uciskaniem mas guza na drogi oddechowe. Jeżeli guz umiejscowi się w tkance migdałków to może dochodzić do chrapania podczas snu, a następnie do trudności w przełykaniu oraz oddychaniu – niedrożność górnych dróg oddechowych. W przypadku, gdy chłoniak Burkitta zajmie węzły chłonne szyi zaobserwować można znaczne zniekształcenie jej obwodu – masy guza są dobrze wyczuwalne. Umiejscowienie się chłoniaka Burkitta w obrębie jamy ustnej często prowadzi do zmiany ułożenia zębów – są one przemieszczane. U dzieci dość często obserwowane są przetoki nowotworowe otwierające się na policzku i szyi – dotyczy to zwłaszcza typu endemicznego. W schyłkowych stadiach choroby, gdy obejmie ona układ nerwowy występują objawy neurologiczne – zaburzenia świadomości, pamięci, nerwobóle, obraz morfologiczny krwi jest typowy dla białaczki.
Rozwój chłoniaka Burkitta podzielono na cztery stadia:
I – występuje pojedynczy guz, który zajmuje tylko jedną okolicę węzłów chłonnych lub jeden narząd inny niż węzły chłonne; nie występuje w śródpiersiu ani w jamie brzusznej;
II– chłoniak obejmuje dwie grupy węzłów chłonnych lub dwa obszary inne niż węzły chłonne po jednej stronie przepony, może występować w miejscu połączenie jelita cienkiego z grubym, skąd można go usunąć chirurgicznie
III – chłoniak zajmuje węzły lub okolice inne niż węzły po dwóch stronach przepony, może występować w jamie brzusznej, skąd nie można go usunąć chirurgicznie lub występuje w śródpiersiu
IV – chłoniak obejmuje szpik kostny i ośrodkowy układ nerwowy (OUN).
Ze względu na epidemiologię można podzielić chłoniaki Burkitta na trzy typy:
– endemiczny
– sporadyczny
– związany z niedoborem odporności, zwykle występujący w przebiegu zakażenia wirusem HIV
Typ endemiczny oznaczany często jako (e)BL spotykany jest najczęściej w Afryce tropikalnej, gdzie występuje głównie w pasie o szerokości 10° zarówno na północ, jak i na południe od równika, ponadto ogniska tej choroby są obserwowane w Papui i Nowej Gwinei. Zauważono, że w Afryce występuje on na obszarach o wysokości około 1500 m n.p.m, na których temperatura nie spada poniżej 12-15°C, a opady nie są mniejsze niż 50-60 ml rocznie. Sugeruje to, że regiony w jakich występuje pokrywają się w dużej mierze z tymi na których obecna jest endemiczna malaria, dodatkowo może to wskazywać, że wektorem mogą być owady. W równikowej Afryce chłoniak ten należy do najczęstszych nowotworów złośliwych wieku dziecięcego, gdzie stanowi aż 75% nowotworów złośliwych do 15 roku życia i jest dziesięciokrotnie częściej spotykany niż drugi w kolejności guz Wilmsa. Najczęściej rozwija się on w wieku od 3 do 8 lat, i występuje dwukrotnie częściej u chłopców, niż u dziewczynek i zajmuje przeważnie okolice szczęki i żuchwy. Typ endemiczny może także występować u osób dorosłych – najczęściej około 30 roku życia, lecz wówczas najczęściej spotykany jest w układzie pokarmowym lub węzłach chłonnych niż w kościach szczęki czy żuchwy. U dorosłych osób z endemicznym chłoniakiem Burkitta bardzo często występuje niedobór odporności ze względu na obecność wirusa HIV. Według niektórych autorów endemiczny chłoniak Burkitta u osób dorosłych przypomina bardziej typ sporadyczny, lub powiązany z niedoborem odporności.
Typ sporadyczny, oznaczany jako (s)BL, jest typowy dla państw wysokouprzemysłowionych, gdzie stanowi od 1 do 2% wszystkich chłoniaków nieziarniczych. Szacuje się, że u 1 na 300000 rocznie wystąpi chłoniak Burkitta. Jeśli chodzi o częstość zachorowań mężczyzn i kobiet, to ci pierwsi zapadają trzykrotnie częściej niż panie, charakterystyczne jest około dziesięciokrotnie częstsze występowanie typu sporadycznego tego chłoniaka u rasy białej niż u Amerykanów pochodzenia afrykańskiego lub azjatyckiego. Wraz z rozprzestrzenianiem się wirusa HIV zaobserwowano wzrost o około 8% w częstości występowania tego chłoniaka pomiędzy rokiem 1992 a 2001. Sporadyczny typ chłoniaka Burkitta może występować zarówno u dzieci, jak i u młodych dorosłych, stanowi on statystycznie 40% wszystkich notowanych chłoniaków. U dzieci w krajach wysokorozwiniętych obserwuje się go najczęściej około 11 roku życia, podczas gdy w grupie dorosłych charakterystyczne jest jego pojawianie się około 30 roku życia.
Typ związany z niedoborem odporności jest spotykany najrzadziej ze wszystkich trzech typów chłoniaka Burkitta – przez niektórych autorów wliczany jest do typu s(BL). Grupą u jakiej typ chłoniaka związany z niedoborem odporności jest notowany najczęściej są chorzy na AIDS lub zakażeni wirusem HIV, poza tą grupą obserwowano przypadki chłoniaka Burkitta u osób z wrodzonymi zespołami niedoborów odporności oraz u pacjentów po przeszczepach narządów poddanych immunosupresji. W ostatnich latach, ze względu na wdrożenie terapii HAART w leczeniu AIDS odsetek osób zapadających na chłoniaka Burkitta istotnie zmalał, według badań przeprowadzonych przed zastosowaniem wysoce aktywnej terapii antyretrowirusowej odsetek HIV-pozytywnych osób z chłoniakiem Burkitta wynosił około 3%.
Do pełnego zdiagnozowania chłoniaka Burkitta używa się badań szpiku kostnego oraz krwi (morfologia, poziom dehydrogenazy mleczanowej, kreatyniny, kwasu moczowego)i badanie ogólne moczu, pomocna jest tomografia komputerowa oraz rezonans magnetyczny szyi, klatki piersiowej i jamy brzusznej. Przy diagnozowaniu chłoniaka Burkitta u dzieci i młodzieży poziom LDH w osoczu lub surowicy krwi odgrywa szczególna rolę, ponieważ pozwala zakwalifikować daną osobę do grupy ryzyka w momencie, gdy poziom LDH przekracza 500 U/L. Pomocne są także zdjęcia RTG ponieważ pozwalają określić położenie chłoniaka i stopień jego rozsiania.
Diagnoza różnicowa klasycznego chłoniaka Burkitta pozwala wykluczyć takie schorzenia, jak rozlany chłoniak olbrzymiokomórkowy typu B (DLBCL), który jest najbardziej rozpowszechnionym chłoniakiem na świecie. Wykluczenie chłoniaka DLBCL następuje na podstawie badania histopatologicznego – w barwieniu nie występuje motyw tzw. „rozgwieżdżonego nieba” charakterystyczny dla chłoniaka Burkitta. Ponadto DLCBL zwykle posiada duże komórki z obecną chromatyną pęcherzykową, a stopień jego proliferacji jest mniejszy niż 90%. Jeśli chłoniak Burkitta jest nietypowy to do wykluczenia obecności DLBCL wymagane są badania genetyczne.
Mięsak mieloidalny podobnie jak BL może zajmować okolice oczodołu oraz jajniki, oraz prezentować obraz „rozgwieżdżonego nieba” w badaniu histopatologicznym. W badaniu mikroskopowym widoczna jest jednak niedojrzała chromatyna oraz cienkie błony jądrowe. Ponadto cytoplazma komórek mięsaka mieloidalnego jest kwasochłonna lub chłonie zarówno barwniki kwaśne, jak i zasadowe. W badaniu immunologicznym w większości przypadków komórki mięsaka mieloidalnego pozbawione są immunoglobulin oraz antygenów typowych dla limfocytów B, tylko w niektórych przypadkach obecny jest antygen CD19.
Zmiany okołowierzchołkowe rozwijają się zwykle jako następstwo chorób miazgi. Schorzenia miazgi w przeważającej większości spowodowane są zakażeniami chorobotwórczymi bakteriami, rzadziej dochodzi do nich w wyniku urazu mechanicznego miazgi, np. w wyniku uderzenia zęba. Tego rodzaju patologiczne procesy mogą być także obecne po leczeniu endodontycznym, jeśli kanały nie zostały wystarczająco odkażone, opracowane i wypełnione.
Leczenie zmian okołowierzchołkowych
Zmiany okołowierzchołkowe zwykle rozpoznawane są przypadkowo podczas wykonywania diagnostyki rentgenowskiej lub za pomocą badania na opuk, gdy pacjent skarży się na ostry ból. Duża część takich zmian przebiega jednak bezobjawowo. W większości przypadków zmiany te można sklasyfikować jako ziarniniaki, torbiele korzeniowe lub ropnie. Niestety na podstawie samego zdjęcia rentgenowskiego nie można ich od siebie odróżnić ze stuprocentową pewnością. Torbiele występują w 6-55% wszystkich przypadków zmian okołowierzchołkowych, podczas gdy okołowierzchołkowe ziarniniaki stanowią 9,3 – 87,1 % patologii, a ropnie to odsetek 28,7 – 70% zmian. Częstość występowania zmian odmiennych typów różni się nieco w zależności od badań. Przy rozpoznawaniu rodzaju zmiany istotny jest jej rozmiar – im większa patologia przywierzchołkowa, tym większe prawdopodobieństwo, że jest ona torbielą korzeniową zęba, chociaż niektóre duże zmiany okazują się także być ziarniniakami.
Celem leczenia wszystkich zmian okołowierzchołkowych jest przywrócenie objętych nimi zębów, a czasem także i kości w przypadku zmian o dużych rozmiarach do stanu pełnego zdrowia i pełnienia funkcji fizjologicznych. Leczenie zmian okołowierzchołkowych obejmuje zarówno metody niechirurgiczne jak i chirurgiczne, w skład tych ostatnich wchodzi resekcja korzenia oraz ekstrakcja zęba. Obecnie preferowane są metody niechirurgicznej terapii patologii przywierzchołkowych, uważa się, że wszystkie zmiany zapalne powinny być najpierw leczone zachowawczo i endodontycznie, dopiero gdy zastosowanie tych metod zawiedzie wdrażane są procedury chirurgiczne. Leczenie chirurgiczne wiąże się z większym ryzykiem i nie może być stosowane u wszystkich pacjentów. Szacuje się, że metody chirurgiczne stosowane są obecnie w od 3 do 10% przypadków leczenia zmian okołowierzchołkowych. Wiele badań podaje, że leczenie endodontyczne zmian okołowierzchołkowych kończy się sukcesem w aż do 85% przypadków, inne badania donoszą że w jeżeli zastosowane są techniki niechirurgiczne to w ponad 94% przypadków dochodzi do zupełnego lub częściowego wyleczenia zmian. W świetle uzyskiwanych wyników zastosowanie metod niechirurgicznych jest więc lepszym rozwiązaniem niż wdrażanie chirurgii już od samego początku terapii.
Zmiany okołowierzchołkowe powodowane są obecnością bakterii, wśród których dominują bakterie Gram-ujemne. Mikroorganizmy te nie tylko wydzielają toksyny do tkanek okołowierzchołkowych wywołując w nich zmiany zapalne, ale także posiadają w ścianach komórkowych endotoksyny, które uwalniane są do środowiska zwykle po śmierci komórki bakteryjnej. Związki te wywołują działania widoczne na zdjęciach rentgenowskich, należą do nich wyraźne nacieki zapalne, wzrost grubości wiązań przyzębia oraz resorpcja zarówno cementu, jak i tkanki kostnej wyrostka zębodołowego. Ze względu na te procesy leczenie musi uwzględniać nie tylko zabicie bakterii, ale i unieszkodliwienie działania endotoksyn. Ponadto powinno ono wspomagać odbudowę tkanek utraconych w wyniku procesu chorobotwórczego.
Uwzględniając wszystkie te procesy ustalono, że chociaż wodorotlenek wapnia nie jest zaklasyfikowany jako środek antyseptyczny, to posiada on pożądane w niechirurgicznym leczeniu zmian przywierzchołkowych działania. Substancja ta jest skuteczna w zwalczaniu bakterii, ponadto unieczynnia także endotoksyny przez nie wydzielane. Wodorotlenek wapnia jest polecany jako lek do umieszczania w kanałach korzeniowych ze względu na zdolność do zabijania drobnoustrojów oraz właściwości rozpuszczające tkanki i hamujące resorpcję zęba. Związek ten ponadto wspomaga odbudowę ubytków poprzez tworzenie tkanek twardych. Działanie bakteriobójcze wodorotlenku wapnia przypisywane jest niszczeniu bakteryjnej błony komórkowej, denaturację białek oraz niszczenie DNA.
Niechirurgiczne leczenie zmian okołowierzchołkowych sprowadza się do leczenia endodontycznego (w przypadku wcześniejszego kanałowego leczenia zębów możliwe jest powtórzenie leczenia). Szczególną wagę przykłada się do usunięcia mechanicznego i chemicznego masy zakażonych tkanek wraz z chorobotwórczymi bakteriami, które je zasiedlają. Osiąga się to poprzez opracowanie kanałów korzeniowych zwykle do rozmiaru > 30 w przypadku pierwszego leczenia endodontycznego, oraz większych rozmiarów w przypadku leczenia re-endo. Opracowanie kanału korzenia zęba ma na celu pozbycie się głównego ogniska infekcji, przez co zmniejszone zostaje wydzielanie substancji toksycznych przez bakterie i ich negatywne oddziaływanie na tkanki miękkie i twarde zęba i przyzębia. Odpowiednie ukształtowanie kanału ułatwia ponadto jego wypełnianie – tymczasowe lub stałe, w czasie dalszych etapów leczenia, oraz jego płukanie. Po ukształtowaniu ścian kanału przystępuje się do jego płukania – w zależności od obecności bądź braku wysięków używa się różnych substancji płuczących – głównie stosowana jest sól fizjologiczna oraz podchloryn sodu. Dokładne wypłukanie kanałów jest bardzo istotne dla wyniku końcowego leczenia. Kanały korzeniowe na koniec powinno się przepłukać solą fizjologiczną, a następnie osuszyć za pomocą sączków papierowych. Następnie w kanale umieszcza się opatrunek z wodorotlenku wapnia i zakłada się wypełnienia tymczasowe, zwykle cavit lub tlenek cynku z eugenolem.
Wodorotlenek wapnia jest stosowany w endodoncji w postaci pasty, która może być z łatwością wprowadzana do kanału korzenia zęba. Związek ten ma odczyn silnie zasadowy, pH w granicach 12-13,w roztworach wodnych ulega on dysocjacji na jony wapnia i jony hydroksylowe, którym to przypisuje się działanie bakteriobójcze. Kiedy bakterie zostają zniszczone, a ich toksyny zneutralizowane wodorotlenek wapnia wchodzi w reakcję z żywą tkanką łączną w okolicy wierzchołka korzenia i wywiera podobny efekt, jak w przypadku bezpośredniego pokrycia miazgi – w tym przypadku nie mamy do czynienia z wytwarzaniem się zębiny naprawczej, ale tkanka przypominająca cement korzeniowy z dużą zawartością kolagenu. Wodorotlenek wapnia może także dyfundować z kanałów korzeniowych do tkanek przywierzchołkowych, jeżeli jest tam obecna torbiel, to może dochodzić do przerwania jej wyściółki nabłonkowej i zasiedlania jamy torbieli przez pobudzaną do wzrostu tkankę kostną. W ten sposób nawet stosunkowo duże patologiczne zmiany w kościach mogą ulegać zmniejszeniu lub zupełnemu zanikowi. Obserwowane jest także odbudowywanie się zniszczonych przez proces chorobowy więzadeł zębowych. Więcej
Choroby przyzębia są schorzeniem rozpowszechnionym na całym świecie, są one powodem przedwczesnej utraty zębów, recesji dziąseł oraz zaniku kości wyrostka zębodołowego. Problem rozpoczyna się zwykle od krwawienia i obrzęków dziąseł, następnie następuje ich zapalenie, które obejmuje także kieszonkę dziąsłową.
Regeneracja przyzębia i dziąseł
W wyniku długotrwałego procesu zapalnego dochodzi do rozpuszczania przyczepów łącznotkankowych i powstawania kieszonek patologicznych. W miarę trwania tego stanu dochodzi do recesji dziąseł, które odsłaniają najpierw szyjkę zęba, a następnie jego korzenie. Zęby ulegają rozchwianiu w zębodołach, a kość wyrostka zębodołowego ulega resorpcji, tworzą się ubytki śródkostne. Ponadto odsłonięte korzenie zęba są bardziej podatne na próchnicę cementu, niż u osób, u których takie problemy nie występują. Dość często spotykane jest występowanie zespołu perio-endo, ze względu na łatwiejsze infekowanie miazgi poprzez drobnoustroje wnikające przez otwór wierzchołkowy przy stanie zapalnym przyzębia. Od wielu lat trwają prace nad znalezieniem najbardziej efektywnego sposobu ich leczenia oraz regeneracji struktur przyzębia, zniszczonych w wyniku ich trwania. Do terapii parodontopatii stosowane są zarówno metody konwencjonalne, chirurgiczne, takie jak kiretaż, jak również zdobycze inżynierii tkankowej w postaci przeszczepów, czy też biomateriały. Przy doborze metody leczenia powinno się uwzględniać wszelkie wskazania i przeciwwskazania po stronie pacjenta, typ leczonego schorzenia oraz oczekiwane rezultaty. Ze względu na to, że każda z metod leczenia i regeneracji przyzębia ma swoje wady i zalety ciekawym rozwiązaniem jest terapia kombinowana. Niestety pomimo zaawansowanego rozwoju technik regeneracji nie wszystkie przypadki chorób przyzębia da się wyleczyć. Na rokowanie wpływają takie czynniki, jak klasa recesji Millera, współpraca pacjenta w utrzymywaniu odpowiedniej higieny jamy ustnej, czynniki genetyczne, choroby układowe, takie jak cukrzyca oraz osobnicza zdolność do regeneracji. Przed każda rekonstrukcją przyzębia konieczne jest polepszenie higieny jamy ustnej – dokonuje się to poprzez usunięcie kamienia nazębnego, a w przypadkach tego wymagających także kiretaż kieszonek dziąsłowych oraz wygładzanie powierzchni korzenia. Większości pacjentów zalecane jest także stosowanie płukanek odkażających, zwykle z dodatkiem chlorheksydyny.
Terapia masą bogatopłytkową – PRP (ang. Platelet-Rich Plasma) pozwala na przyspieszenie się gojenia tkanek miękkich i twardych. PRP uzyskuje się z pełnej krwi pacjenta – krew jest wirowana, a po rozdzieleniu na frakcje ilość osocza jest redukowana, natomiast płytki krwi są do niego dodawane, tak, że obecne jest w nim o wiele więcej płytek krwi, niż zazwyczaj. Niektórzy uczeni zastanawiają się nad użyciem trombiny wołowej jako aktywatora. Masa bogatopłytkowa jest efektywna w regeneracji tkanek dzięki ekspresjonowaniu czynników wzrostu, takich jak PDGF, występujący w postaci 3 izomerów: PDGFaa, PDGFab, PDGFbb, czynnikowi TGFß (formy 1 i 2), VEGF, EGF, witronektyna, fibronektyna i fibryna, która jest odpowiedzialna nie tylko za adhezję komórek, ale także i za ich migrację. Czynniki PDGF stymulują osteoblasty do mitozy, natomiast czynniki TGFß oprócz indukowania podziałów komórkowych powodują także różnicowanie się komórek. Witronektyna, fibronektyna i fibryna stanowią rusztowanie dla migrujących komórek, które odtwarzają strukturę kostną, a czynnik VEGF propaguje angiogenezę, dzięki czemu przeszczep uzyskuje własne naczynia włosowate. Wczesne powstanie unaczynienia zwiększa szansę osteoblastów i osteocytów na przeżycie i polepszając ilość i jakość generowanej tkanki, a tym samym powodzenie wykonanego przeszczepu.
wiesz, że...
dentysta.eu
- Ostatni dzwonek, aby tanio wymienić plomby amalgamatowe na lepsze i zdrowsze
- Co pacjenci sądzą o dentystach i jak (nie)wiele na ten temat wiedzą stomatolodzy
- Zapowiedź wyników badania – czego oczekują pacjenci i co dentyści wiedzą o pacjentach
- Pacjenci – widma prześwietleni: wyniki ankiety o umawianiu wizyt
- Wyniki ankiety „Uśmiech a status społeczny”
forum
u nas!
 Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
 Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
 Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
 Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń
Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń