Wyniki dla: badania
Lakoniczna odpowiedź na pytanie zawarte w tytule tego tekstu brzmi: nie musi, ale powinien – z naciskiem na słowo powinien. Bo dzięki właściwie dobranym środkom ochrony osobistej, które dentysta zastosuje, chroniony jest zarówno on sam, jak i pacjent oraz personel pracujący w gabinecie. To kilka osób, które mogą stać się potencjalnymi źródłami zakażenia setek, a nawet tysięcy innych ludzi.
Ten tekst kierujemy do szerokiego grona czytelników, dla których wybór między maseczką ochronną a respiratorem jest trudny. Pamiętajmy, że stosowanie środków ochrony osobistej jest – bezsprzecznie – dla wszystkich uczestników procesu leczenia podstawą bezpieczeństwa epidemiologicznego w gabinecie stomatologicznym. Jednak kluczem do skuteczności strojów i akcesoriów ochronnych są ich właściwości. Ma to bardzo duże znaczenie dla prewencji rozprzestrzeniania każdego czynnika chorobotwórczego – nie tylko słynącego z wysokiej zakaźności koronawirusa SARS-CoV-2 powodującego chorobę COVID-19.
Strój ochronny a koronawirus SARS-CoV-2
Tak, jak ubranie należy dobrać do okazji, tak też środki ochronne powinny być dopasowane na miarę czynnika zakaźnego. Tu nie moda, nie fason i nie kolor grają pierwsze skrzypce, ale rozmiar porów pomiędzy włóknami lub cząstkami materiału tworzącego konkretne akcesorium ochronne: maseczkę, kombinezon, rękawiczki, a także sposób działania oraz wielkość osłony na twarz (co przekłada się na powierzchnię zasłoniętą przed bezpośrednim działaniem aerozolu powstającego podczas oddechu, kaszlu, kichania, rozmowy, śmiechu).
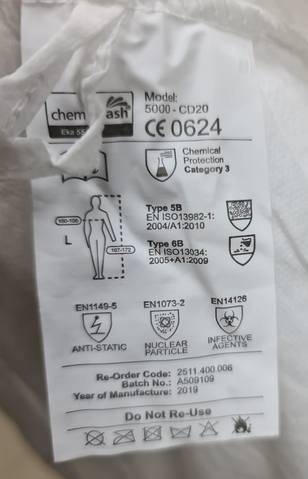
W przypadku koronawirusa, który jest przyczyną obecnej pandemii, rozmiar porów w materiale ochronnym ma szczególne znaczenie, bo wirion wirusa SARS-CoV-2 należy do najmniejszych. W porównaniu z nim wirus czarnej śmierci, która nawiedziła świat w XIV wieku, lub czerwona krwinka są gigantyczne, bo ich wielkości wynoszą – odpowiednio – 10 mikronów i 7 mikronów. Uśredniona wielkość wiriona koronawirusa to o jeden rząd wielkości mniej – ok. 0,1 mikrona, czyli ok. 0,0001 mm (naukowcy podają dokładny przedział wielkości koronawirusa między 0,06 a 0,14 mikrona). Jednorazowy strój ochronny powinien mieć certyfikat EN14126.
Jeśli odnieść uśrednioną wielkość wirusa do porów, jakie znajdują się w materiałach wykorzystywanych na maseczki lub inne elementy ochrony osobistej stosowane przez lekarza dentystę, okazuje się, że tylko nieliczne akcesoria zabezpieczające przed zakażeniem mogą zapewnić prawdopodobną ochronę przed SARS-CoV-2.
Ponieważ wirus powodujący chorobę COVID-19 przenosi się głównie drogą kropelkową, w gabinecie stomatologicznym największe znaczenie ma ochrona dróg oddechowych oraz skóry.
Przy doborze kombinezonu wybór jest w miarę prosty. Zdecydowanie więcej emocji budzi wybór ochrony na twarz – z uwagi na konieczność pogodzenia skutecznej ochrony przed transmisją wirusa drogą oddechową z zapewnieniem odpowiedniego komfortu i dobrej widoczności podczas pracy. Więcej
Ekstrakcja zębów (usunięcie zębów) jest względnie prostym zabiegiem chirurgicznym, polegającym na przerwaniu ciągłości włókien ozębnej, która bezpośrednio łączy ząb z kością. Umożliwia to wyjęcie zęba z zębodołu.
Choć to zabieg dość prosty, nie zawsze możliwe jest jego przeprowadzenie. Powodem są przeciwwskazania. Zlekceważenie ich może doprowadzić do groźnych, nawet zagrażających życiu powikłań – wie o tym (a przynajmniej wiedzieć powinien) każdy specjalista chirurg szczękowy. Powikłania są pokłosiem nieprzestrzegania pewnych zasad i/lub niepowiadomienia lekarza o kwestiach, które mogą mieć wpływ na przebieg zabiegu ekstrakcji zęba. Niepowiadomienie lekarza stomatologa zwykle wynika z niewiedzy pacjentów, że określone zaszłości bądź fakty/zmiany dotyczące funkcjonowania ludzkiego organizmu, które istnieją/dzieją się obecnie i pozornie nie są związane ze zdrowiem jamy ustnej, mogą mieć wpływ na przeprowadzenie zabiegu usunięcia zęba lub stać się przyczyną wspomnianych powikłań.
Jakiś czas temu pisaliśmy już na Dentysta.eu o przeciwwskazaniach do ekstrakcji zębów, ale temat obecnie wymaga uaktualnienia, gdyż do listy czynników i sytuacji, kiedy usuniecie zęba jest wykluczone lub możliwe warunkowo, dopisano nowe punkty.
Rodzaje przeciwwskazań do ekstrakcji zęba
Przeciwwskazania do usuwania zębów dzielimy na dwie grupy:
- bezwzględne – kiedy ekstrakcja zęba jest wykluczona;
- względne (miejscowe lub ogólnoustrojowe) – gdy ekstrakcja jest możliwa, ale konieczne jest uprzednie przygotowanie pacjenta do zabiegu (okres przygotowań może obejmować kilka godzin, dni, a nawet tygodni czy miesięcy).
Przeciwwskazania bezwzględne: Więcej
Nie tylko bruksizm. Kiedy żucie boli… Czym jest dysfunkcja narządu żucia i stawu skroniowo-żuchwowego?
Proces żucia i rozdrabniania pokarmu powinien przebiegać bez bólu i bez dźwięków przypominających trzaski lub chrupanie pojawiających się podczas ruchu żuchwy. Jeśli jest inaczej, istnieje duże prawdopodobieństwo, że problem wynika z dysfunkcji narządu żucia i należy niezwłocznie odwiedzić stomatologa. Podobnie, jeżeli boli głowa, twarz, szyja, oko lub pojawiają się problemy otolaryngologiczne, a kolejni specjaliści medycyny nie znajdują przyczyny dolegliwości.
Narząd żucia to wyspecjalizowana, złożona jednostka strukturalno-funkcjonalna organizmu w trzewioczaszce, tworząca początkowy odcinek układu pokarmowego i połączona poprzez stawy skroniowo-żuchwowe z mózgoczaszką. To jednocześnie niezwykle dynamiczny układ utworzony z wielu różnych współpracujących i połączonych ze sobą tkanek: mięśni, struktur kostnych, stawów i więzadeł. Wszystkie wymienione elementy zachowują się niczym system naczyń połączonych: kiedy w jednej części tego skomplikowanego układu pojawia się nieprawidłowość strukturalna lub funkcjonalna, odbija się to negatywnie na pracy nie tylko pozostałych elementów tworzących sam narząd żucia, ale także struktur spoza tego układu. Dlatego właśnie dysfunkcje narządu żucia mogą skutkować bólem oka, nieprawidłową pracą narządu równowagi, problemami laryngologicznymi, dolegliwościami w obszarze klatki piersiowej czy obręczy barkowej.
Dysfunkcje narządu życia – co to takiego i jak się objawia? Więcej
CBCT, DVT, TK, MRI, PET w stomatologii
Aby stomatolog mógł prawidłowo zdiagnozować problem i zaplanować leczenie, konieczne jest przeprowadzenie dokładnej diagnostyki. Jest to konieczne, gdyż obszar twarzoczaszki zabudowany jest wieloma strukturami utworzonymi z tkanek miękkich, chrzęstnych i kostnych, i połączeniami między nimi. Diagnostyka oparta o zdjęcie RTG nie dostarcza lekarzowi czytelnego obrazu obszaru, w którym ma być prowadzone leczenie, gdyż na płaskiej kliszy 2D obrazy struktur tworzących skomplikowany układ narządów i tkanek budujących układ stomatognatyczny mogą na siebie zachodzić, pokrywać się, zacieniać, a niektóre elementy mogą nie być widoczne.
Z pomocą przychodzi tutaj cyfrowa technologia w skojarzeniu z promieniowaniem jonizującym (tomografia – w skrócie TK) lub magnetycznym (rezonans magnetyczny – w skrócie MRI).
Powstające dzięki cyfrowej diagnostyce obrazy 3D dostarczają precyzyjnych informacji o wielkości i ułożeniu poszczególnych elementów układu stomatognatycznego oraz struktur z nimi powiązanych. Ale to nie wszystko. Stomatolog może bowiem dzięki cyfrowym obrazom ocenić aktualny stan tkanek i narządów, monitorować w czasie rzeczywistym przebieg zabiegu lub oceniać zmiany, jakie zachodzą w tkankach. Cyfrowe technologie dają więc spore możliwości diagnostyczne.
Ważny jest trafny dobór odpowiedniej techniki obrazowania do konkretnej sytuacji lub problemu przy jak najbardziej bezpiecznej dawce dla pacjenta. Więcej
Miej świadomość – jedna wytyczna, wiele istnień
Lekarze często nie biorą pod uwagę, jak dużym zagrożeniem dla zdrowia i życia pacjenta, u którego planowany jest zabieg, są ogniska zapalne. Zaskakująca jest konieczność zwracania uwagi na ten problem – dlatego wymaga on zaakcentowania i podejścia doń z absolutnym respektem. Sytuacja jest podyktowana troską o zdrowie i życie pacjenta. Natomiast świadomość zagrożenia dla całego organizmu płynącego od chorych zębów wymaga nie tylko większej uwagi. Tu trzeba zmiany sposobu myślenia, że „to tylko ząb”. Ząb posiada bowiem naczynia krwionośne, do których dostają się bakterie i ich toksyny.
Dlaczego zapobieganie bakteriemii jest ważne?
[bakteriemia – bakteryjne zakażenie krwi]
O chorobach odogniskowych można pisać wiele. Skupię się jednak na najczęściej pomijanym obszarze – jamie ustnej, która może stać się wrotami zakażenia. W jamie ustnej może bowiem znajdować się wiele ognisk zapalnych. Każde ognisko zapalne to przewlekła, zlokalizowana zmiana patologiczna, która w pewnych okolicznościach może spowodować poważne choroby systemowe. Schorzenia te będą zatem chorobami odogniskowymi, których pierwotne ognisko zapalne jest zębopochodne. Dotyczyć to może takich jednostek chorobowych, jak np.: infekcyjne zapalenie wsierdzia/mięśnia sercowego, choroba wieńcowa, zawał serca, udar mózgu, zapalenie płuc, zaostrzone POCHP, osteoporoza, RZS, zakrzepowo-zatorowe zapalenie naczyń krwionośnych, zapalenie kłębuszkowe nerek, ropień przerzutowy w kanale kręgowym, ropień mózgu, zagrożenie przedwczesnym porodem, zapalenie naczyniówki, tęczówki, siatkówki, nerwu wzrokowego, choroby skóry – rumień wielopostaciowy wysiękowy i guzowaty, pokrzywka, AZS, odczyny alergiczne. W tych przypadkach zalecana jest sanacja bezwzględna w osłonie antybiotykowej. Więcej
Nowotwory jamy ustnej należą do dużej grupy chorób nowotworowych głowy i szyi, których częstość występowania systematycznie i znacząco wzrasta[1]. Na całym świecie notuje się rocznie – wg różnych źródeł – 650-742 tys. nowych przypadków, a śmiertelność jest wysoka i szacuje się ją na ok. 330-407 tys. zgonów w ciągu roku[2],[3]. Ponieważ leczenie tych stanów chorobowych jest trudne (z uwagi na lokalizację zmian, szybkość rozwoju nowotworu oraz rozmaitość funkcji i skomplikowanie budowy narządów występujących w obszarze głowy i szyi), sprawna diagnostyka i wytyczenie skutecznej drogi leczenia mają kluczowe znaczenie dla przeżycia chorego[4]. Rozwiązaniem miała być szybka ścieżka onkologiczna – sposób na usprawnienie dostępu pacjentów do leczenia raka w ramach świadczeń refundowanych przez NFZ. Natomiast przepustką do skorzystania z tego rozwiązania ustanowiono tzw. zieloną kartę DiLO – dokument uprawniający do szybkiej diagnostyki i leczenia onkologicznego. Praktyka pokazuje jednak, że znów nie wyszło tak, jak powinno. Bo chorzy na nowotwory nie tylko wciąż czekają w kolejkach na badania i leczenie, ale bywają pozostawieni sami sobie (wraz z opiekującymi się nimi osobami) – i to w najtrudniejszych momentach zmagania się z rakiem.
Oto kilka przykładów problemów, z którymi chory zmagający się z nowotworem jamy ustnej lub innym typem nowotworu oraz jego bliscy mogą zetknąć się podczas walki o zdrowie i życie: Więcej
Komórki macierzyste w stomatologii – możliwości zastosowania w praktyce – część 2.
Po naukowym wstępie zagadnienia możliwości hodowli zębów, które omawialiśmy w tym temacie, prezentujemy możliwości zastosowania w praktyce. Komórki macierzyste z zębów wykorzystuje się obecnie w wielu obszarach stomatologii i medycyny, często w połączeniu z tzw. inżynierią tkankową, gdzie stosuje się różnego rodzaju ażurowe konstrukcje (z metalu lub biosyntetyku), wszczepiane w ciało i przeznaczone do zasiedlenia komórkami macierzystymi. Jest to baza do odtworzenia utraconych/zniszczonych tkanek lub narządów. Same komórki macierzyste lub w połączeniu ze zdobyczami inżynierii tkankowej wykorzystywane są – lub testuje się ich zastosowanie – w następujących obszarach[1]: Więcej
Wielki potencjał, różne źródła
Komórki macierzyste, nazywane także komórkami pnia, to fenomen biologiczny. Mają one zdolność do samoodnawiania i różnicowania się w inne typy komórek na każdym etapie swojego życia oraz – niczym komórki nowotworowe – zdolność do nieograniczonego dzielenia się. Jednak od komórek nowotworowych różni je bardzo istotny element: są posłuszne sygnałom wysyłanym przez organizm i na znak STOP, przestają się dzielić. Komórki macierzyste znajdują zastosowanie w stomatologii – do regeneracji zębów i innych tkanek jamy ustnej czy twarzoczaszki, ale także i do innych celów, bo same zęby też są źródłem komórek macierzystych, które mogą być wykorzystane w wielu dziedzinach medycyny: do regeneracji tkanek, narządów, w onkologii, kardiologii, neurologii, ortopedii, chirurgii.
Różny potencjał biologiczny komórek macierzystych
Możliwość wykorzystania komórek macierzystych w stomatologii i medycynie zależy od spektrum ich potencjału biologicznego. Jest ono uzależnione od pochodzenia komórek macierzystych. A może ono być:
- embrionalne (zarodkowe) – tzw. komórki ESC (ang. embryonic stem cells);
- somatyczne – to dojrzałe komórki macierzyste organizmu, tzw. komórki ASC (ang. adult stem cells). Wywodzą się one z niezróżnicowanych komórek, które zlokalizowane są pomiędzy zróżnicowanymi już komórkami w tkance albo w organie.
Zarodkowe komórki macierzyste mają dużo większy potencjał biologiczny niż somatyczne. Komórki macierzyste embrionalne mogą bowiem być totipotencjalne (mogą różnicować się do każdego typu komórek organizmu) bądź pluripotencjalne (mogą powstawać z nich komórki każdego typu, jaki znajduje się w organizmie, poza komórkami łożyska).
Somatyczne komórki macierzyste mają mniejszą zdolność do różnicowania się niż zarodkowe, gdyż mogą być albo multipotencjalne (mogą przekształcać się w kilka różnych typów komórek, najczęściej takich, które mają podobne właściwości) lub unipotencjalne (różnicują się tylko w jeden określony typ komórek). Więcej
Wybielony ząb martwy, zamiast zdobić jaśniejszą koroną, ląduje wśród odpadów medycznych w koszu? Po leczeniu prostującym wady zgryzu trzeba przeprowadzić resekcję wierzchołka korzenia zębowego? Ząb staje się różowy? Powodem może być resorpcja zębów w obszarze korony lub korzenia.
Resorpcja zębów to proces, którego skutkiem jest utrata twardych i miękkich tkanek zęba a także kości wyrostka zębodołowego. Ostateczną konsekwencją nieleczonej lub zbyt późno wykrytej resorpcji może być utrata zęba. Główną rolę w procesie niszczenia tkanek odgrywają osteoklasty, czyli komórki kościogubne. Gromadzą się one w okolicy uszkodzenia tkanki razem z krwinkami białymi – monocytami i makrofagami. Duża ilość osteoklastów w okolicy zranienia bądź podrażnienia tkanek zęba to skutek działania czynników prozapalnych, głównie cytokin – interleukin oraz czynnika martwiczego guza, które wraz z hormonami i enzymami stymulują komórki kościogubne do niszczenia tkanek zębów. Rezultatem tego jest postępujący ich ubytek, czyli resorpcja.
Ponieważ resorpcja przez długi czas może przebiegać bezobjawowo, zanim dojdzie do rozpoznania choroby i wdrożenia leczenia, ubytek tkanek tkanek zęba może być już całkiem pokaźny. Z tego powodu bardzo ważne jest regularne odwiedzanie dentysty.
Czynniki wywołujące resorpcję zębów
- Uraz zębiny, cementu korzeniowego lub przyczepu łącznotkankowego – pierwotną przyczyną może być:
- ucisk powodowany jest przez wyrzynające się lub już wyrżnięte zęby, rosnąca zmiana nowotworowa albo siły, które pojawiają się podczas leczenia ortodontycznego;
- uraz mechaniczny, chemiczny albo termiczny.
- Infekcje tkanek zęba bądź obszaru przyzębia – może to być zakażenie pierwotne bądź pokłosie urazu, w wyniku którego rozwinęła się infekcja endodontyczna.
- Wybielanie zębów – szczególnie zębów martwych.
- Leczenie ortodontyczne lub periodontologiczne, zabiegi ortognatyczne.
Resorpcja zębów
Rodzaje resorpcji zębów
Resorpcję może zapoczątkować zdarzenie lub infekcja. Do utraty tkanek przyczynia się natomiast zespół czynników, które powodują, że resorpcja ma charakter fizjologiczny albo patologiczny.
Resorpcja fizjologiczna zachodzi w zębach mlecznych; patologiczną stwierdza się zarówno w uzębieniu mlecznym, jak i w zębach stałych. Resorpcją fizjologiczną mogą być też procesy naprawy niewielkich uszkodzeń, które toczą się na zewnętrznej powierzchni korzenia zębowego.
Resorpcja może być:
- zewnętrzna – kiedy zmiany prowadzące do utraty tkanek zęba rozpoczynają się od powierzchni cementu korzeniowego;
- wewnętrzna – gdy schorzenie rozpoczyna się od jamy zęba.
Resorpcja zewnętrzna i wewnętrzna mogą występować jednocześnie. Nie zawsze odróżnienie jednej od drugiej jest proste. W diagnostyce wykorzystujemy w gabinecie Dentysta.eu nowoczesne obrazowanie, m.in. zdjęcia rtg, radiowizjografię, tomografię komputerową. Badania obrazowe są też podstawowym narzędziem do monitoringu skuteczności leczenia zębów z resorpcją. Ponieważ na zdjęciach rtg widać wyraźnie zmiany zachodzące wskutek leczenia (np. po zastosowaniu preparatów wapniowych), można podjąć zawczasu decyzję o konkretnej interwencji stomatologicznej w razie niepowodzenia zastosowanego sposobu leczenia.
Resorpcje wewnętrzne
Nazywa się je też ziarniniakiem wewnętrznym, pulpomą, „różowym zębem”. Ta ostatnia nazwa wzięła się stąd, że jeśli proces chorobowy toczy się w komorze zęba, to ząb może z czasem stać się różowy – będzie to efekt prześwitywania przez szkliwo naczyń krwionośnych znajdujących się w tkance ziarninowej, jaka w powstaje w komorze zęba. Więcej
wiesz, że...
dentysta.eu
- Ostatni dzwonek, aby tanio wymienić plomby amalgamatowe na lepsze i zdrowsze
- Co pacjenci sądzą o dentystach i jak (nie)wiele na ten temat wiedzą stomatolodzy
- Zapowiedź wyników badania – czego oczekują pacjenci i co dentyści wiedzą o pacjentach
- Pacjenci – widma prześwietleni: wyniki ankiety o umawianiu wizyt
- Wyniki ankiety „Uśmiech a status społeczny”
forum
u nas!
 Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
 Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
 Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
 Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń
Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń