Wyniki dla: podział wad zębów
Magazyn Stomatologiczny, 2011, XXI, 1, 76-82:
Autor: Marcin Krufczyk – Lekarz stomatolog, Zabrze | Kontakt e-mail: marcin@dentysta.eu
Badanie ankietowe, w którym wzięło udział ponad 3500 respondentów z całej Polski oraz z innych krajów, miało na celu w celu wyjaśnienie głównych przyczyn dentofobii i przybliżenie metod radzenia sobie ze stresem w gabinecie stomatologicznym i poczekalni. Poruszono w nim także takie kwestie, jak to, które znieczulenia są odbierane przez pacjentów jako najbardziej bolesne i jaką postawę powinien przyjąć lekarz, aby wyzbyć się negatywnego napięcia we wzajemnej relacji z pacjentem.
Dentofobia
Od zarania dziejów dentysta był postrzegany jako postać negatywna, kojarząca się głównie z bólem i nieprzyjemnymi doznaniami. Ten utarty pogląd sprawia, że ludzie boją się wizyt u dentysty, a niektórzy unikają ich jak ognia. Skrajny strach powodujący ataki paniki i paraliżującą niechęć jest nazywany dentofobią (1, 2). Niechęć pacjenta na fotelu dentystycznym jest przeszkodą zarówno dla niego samego, jak i dla dentysty, a spowodowane strachem jego nadmierne pobudzenie i wrażliwość na choćby najlżejsze dotknięcie lekarza uniemożliwia wręcz leczenie. Czy jest na to sposób? Dentyści prześcigają się w stosowaniu przeróżnych metod zmniejszania napięcia w kontakcie z pacjentami. Która z tych metod jest skuteczna i czy w ogóle można się wyzbyć strachu i poczucia lęku?
Cel pracy
Celem badania było uchwycenie podstawowych czynników wywołujących stres podczas wizyty u stomatologa, a także znalezienie złotego środka, który pozwoli na zmniejszenie napięcia w relacji dentysta – pacjent. Ponadto podjęto próbę:
• ustalenia natężenia strachu i jego wpływu na częstość wizyt u dentysty,
• wychwycenia najbardziej stresogennych zabiegów,
• przedstawienia wzorcowej postawy lekarza,
• określenia standardów wyposażenia gabinetu i poczekalni, które pozwolą na ograniczenie stresu pacjentów do minimum.
Materiały i metody
Badanie zostało przeprowadzone w formie anonimowej ankiety internetowej oraz jej drukowanego odpowiednika w celu potwierdzenia osiągniętych wyników. Ankieta była dostępna pod adresem internetowym dentofobia.1k.pl od 5 lipca do 30 września 2010 roku. Stronę z ankietą zabezpieczono w taki sposób, by jedna osoba (jeden adres IP) mogła wypełnić ją tylko raz – pozwoliło to na uzyskanie obiektywnych, wolnych od błędów, rzetelnych wyników. Oprogramowanie ankiety wymagało wypełnienia wszystkich pól przez osobę odpowiadającą przed jej ostatecznym wysłaniem i stanowiło podstawę do przeprowadzenia badania na większą skalę. W badaniu „Dentofobia – strach przed dentystą” wzięło udział 3687 osób. Ankieta osiągnęła dużą popularność dzięki wsparciu portalu dentystycznego dentysta.eu oraz kilku innych stron tematycznych. Badani, którzy reprezentowali kilka przedziałów wiekowych (tab. I), pochodzą z różnych regionów Polski (tab. II).
TABELA I. Wiek badanych
| Wiek w latach | % |
| 7-13 14-18 19-25 26-40 41-60 ponad 60 |
2% 30% 37% 20% 11% 1% |
TABELA II. Podział badanych ze względu na miejsce zamieszkania
| Województwo | % |
| śląskie małopolskie wielkopolskie mazowieckie podkarpackie dolnośląskie łódzkie pomorskie kujawsko-pomorskie lubelskie zachodniopomorskie opolskie warmińsko-mazurskie podlaskie lubuskie świętokrzyskie inny kraj niż Polska |
15,43% 11,28% 9,90% 8,90% 7,84% 6,62% 5,99% 5,42% 5,29% 4,67% 4,04% 3,09% 2,93% 2,71% 2,63% 2,09% 1,17% |
Ankieta składała się z 30 pytań jednokrotnego lub wielokrotnego wyboru oraz 6 pytań otwartych. Odpowiadając na nie, osoba badana mogła szczegółowo opisać dany problem. Wyniki ankiety zostały zebrane i zanalizowane w wielowymiarowych tabelach, a następnie przedstawione za pomocą wykresów.
Dentofobia
Wyniki i omówienie badania
• Co tak naprawdę jest przyczyną strachu?
Aby skutecznie walczyć z chorobami, do których niewątpliwie zalicza się dentofobia w jej zaawansowanej postaci, należy przede wszystkim poznać przyczynę strachu, którego podłoże znajduje się w przeszłości (ryc. 1).
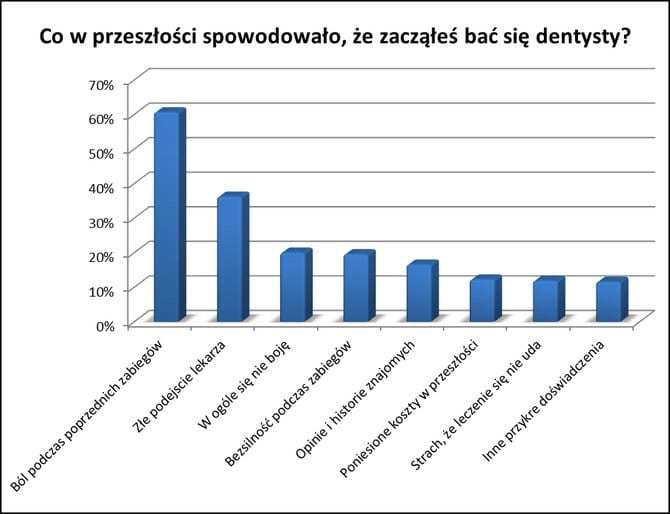
Ryc. 1. Przyczyny strachu przed dentystą.
Około 60% pacjentów podaje – jak można się było spodziewać – ból i przykre doświadczenia w przeszłości jako przyczynę strachu przed dentystą (3). Kolejne 36% to pacjenci, którzy skarżą się na złe podejście lekarza – niespełniającego ich oczekiwań lub traktującego przedmiotowo pracę zawodową. Co piąty pacjent nie wytrzymuje swojej bezsilności podczas zabiegów. Każe to się zastanowić nad stworzeniem w gabinecie atmosfery, w której leczony ma wrażenie panowania nad sytuacją i jej kontrolowania. Chodzi tu szczególnie o cierpliwe podejście dentysty do pacjenta i zaprzestanie działań po wykonaniu przez niego umówionego znaku, np. uniesienia ręki przy nadmiernej bolesności zabiegu. Nie bez znaczenia są także opinie i historie znajomych oraz ceny zabiegów (4).
Korony i mosty należą do stałych uzupełnień protetycznych, to znaczy są umieszczone trwale na uzębieniu i nie mogą być zdejmowane bez pomocy lekarza. Wszystkie stałe odbudowy protetyczne można podzielić na dwie grupy: uzupełnienia jednoczłonowe oraz wieloczłonowe. Uzupełnienia jednoczłonowe rekonstruują jeden tylko pojedynczy ząb – głównie jego koronę, natomiast przy odbudowach wieloczłonowych możliwa jest odbudowa kilku brakujących lub zniszczonych zębów leżących w sąsiedztwie poprzez umieszczenie mostu opartego na zębach ograniczających lukę. Materiałami używanymi do produkcji koron i mostów są stopy metali, ceramika (ostatnio obok porcelany używa się tlenku cyrkonu, który oprócz efektu estetycznego zapewnia także wysoką biokompatybilność), materiały kompozytowe, poliwęglany, celuloidy, szkło fluoro-apatytowe oraz akryl.
– Więcej na temat mostów – w artykule: mosty – stałe uzupełnienia protetyczne.
Ze stopów metali używane są stopy złota, stopy srebrnopalladowe, chromoniklowe, niklochromowe, stopy tytanowe jak i stal chromoniklowa. Stopy metali zapewniają odbudowom trwałość i wytrzymałość na bodźce mechaniczne działające na nie podczas żucia i innych czynności wykonywanych przez układ stomatognatyczny, natomiast nie są one polecane do wykonywania uzupełnień w obrębie zębów przednich, ponieważ nie zapewniają one wystarczającego efektu kosmetycznego, a tym samym komfortowego samopoczucia pacjenta. Dlatego też uzupełnienia wykonane z metali stosowane są w trudno widocznych miejscach. Ponadto metale mają zdolność przewodzenia prądu elektrycznego oraz ciepła, co może mieć niekorzystny wpływ na stan zdrowia osoby leczonej. Do tworzyw zapewniających wysoką estetykę wykonanej pracy protetycznej należą porcelana, materiały kompozytowe oraz akryl. Porcelana oraz kompozyty mogą być stosowane jako materiały samodzielne w tworzeniu odbudowy długoczasowej, natomiast akrylu używa się jedynie jako tworzywa do pokrycia powierzchni widocznych powierzchni pracy, aby zapewnić jej wysoką estetykę. W ostatnich latach coraz popularniejszym materiałem staje się tlenek cyrkonu, który zapewnia nie tylko odporność na czynniki mechaniczne i wysoka estetyczność pracy, ale także wysoka niekompatybilność do tkanek zęba.
Korony
Korony protetyczne są często stosowanymi odbudowami pojedynczych zniszczonych zębów, których dalsze leczenie poprzez zakładanie wypełnień nie jest możliwe. Korony klasyfikowane są ze względu na kilka cech; powszechnie stosowane podziały uwzględniają zasięg objęty przez odbudowę oraz jej objętość, stosunek korony do tkanek przyzębia, oraz materiał, z którego odbudowa została wykonana. Korony mogą być osadzane na niektórych zębach z dużymi powierzchniami wypełnień oraz na zębach po leczeniu kanałowym – dla wzmocnienia ich struktury stosowane są ćwieki z włókna szklanego.
Biorąc pod uwagę zasięg i objętość koron dzieli się je na:
• korony częściowe, które służą do pokrycia tylko części korony klinicznej zęba
• korony osłaniające, które stosuje się do pokrycia całej korony zęba
• korony całkowite, czyli zęby ćwiekowe, które służą nie tylko pokryciu ale i odbudowie zrębu zniszczonego zęba.
Ze względu na położenie odbudowy względem dziąsła wyróżniamy:
• korony poddziąsłowe, które wnikają do wnętrza kieszonki dziąsłowej
• korony dodziąsłowe, które sięgają wyłącznie do brzegu dziąsła
• korony naddziąsłowe, które znajdują się nad brzegiem dziąsła
Uwzględniając kształt brzegu korony od strony dziąsłowej wydzielono:
• korony schodkowe – wymagają wykonania stopnia przy szlifowaniu korony zęba naturalnego
• korony bezschodkowe – do których wykonanie schodka nie jest potrzebne.
Pod względem materiału, z jakiego dana odbudowa została wykonana wyróżniono:
I) korony jednolite – są wytwarzane tylko z jednego rodzaju tworzywa
• metalowe
• ceramiczne
• kompozytowe
• akrylowe
II) korony złożone (kosmetyczne) – produkowane z więcej niż jednego rodzaju tworzywa, przy czym ich widoczna strona licowana jest materiałami, które mają kolor imitujący barwę zęba naturalnego, co zapewnia wysoką estetykę, do grupy koron złożonych zaliczamy:
• korony licowane ceramiką, np. porcelaną
• korony licowane akrylem
• korony licowane kompozytami
Wybór rodzaju korony zależny jest od warunków panujących w jamie ustnej pacjenta, miejsca jej umiejscowienia – dla odbudowy widocznych zębów szczególnie ważna jest estetyka, natomiast dla zębów mało widocznych wytrzymałość mechaniczna, decyzja o rodzaju korony zależna jest także od możliwości finansowych osoby leczonej. Każdy rodzaj korony wymaga odmiennego wykonania szlifowania zęba oraz zastosowania różnych materiałów mocujących.
Nadziąślaki (epulides) – są to najczęściej obserwowane guzy występujące w obrębie dziąseł, ich etiologia nie jest do końca poznana, uważa się, że na ich powstawanie mają wpływ czynniki drażniące oraz wahania hormonalne. Charakterystyczną cechą we wszystkich rodzajach nadziąślaków jest nadmierny przerost śluzówki (hiperplazja). Nadziąślaki są nowotworami niezłośliwymi, które jedynie w niezmiernie rzadkich przypadkach ulegają zezłośliwieniu.
Nadziąślak – rodzaje
• nadziąślak ziarnisty (epulis granulomatosa)
– uważa się, że powstaje w wyniku miejscowego urazu, innymi czynnikami mającymi znaczenie dla rozwoju tego naddziąślaka są inne towarzyszące choroby, np. brzeżne zapalenie przyzębia (parodontitis marginalis) oraz poziom hormonów, ponieważ zmiany te powstają do czterech razy częściej w u ciężarnych kobiet niż w pozostałych grupach pacjentów, dlatego niektórzy stosują nazwę naddziąślak ciężarnych (epulis gravidarum). W badaniach przeprowadzonych na zwierzętach doświadczalnych wykazano, że wzrost poziomu estrogenu i progesteronu powoduje zwiększoną proliferację komórek tkanek, które doznały urazu. Obserwuje się intensywny wzrost naddziąślaków ziarnistych u kobiet ciężarnych do 7. miesiąca ciąży włącznie – uważa się, że w tym czasie poziom estrogenu i progesteronu osiąga we krwi optymalny poziom do dalszego rozwoju, ponieważ w trakcie kolejnych miesięcy ciąży poziom wymienionych hormonów wzrasta, natomiast tempo wzrostu naddziąślaka ziarnistego nie zwiększa się. W badaniu histologicznym charakterystyczna jest płatowata struktura tkanki, w której obecna jest duża ilość naczyń włosowatych wypełnionych erytrocytami, w obrazie mikroskopowym widoczna jest wysoka infiltracja neutrofili oraz obecność komórek plazmatycznych i leukocytów. Powierzchnia zmiany jest często pokryta skrzepem zbudowanym w dużej mierze z fibryny. Długo utrzymujące się zmiany mają skłonność do włóknienia. Leczenie wymaga usunięcia zmiany wraz ze stykającą się z nią okostną, jeżeli zmiana objęła powierzchowny fragment kości, to również należy go usunąć. Zabieg przeprowadza się za pomocą skalpela, przy użyciu diatermii lub lasera CO2. Ponadto wdraża się leczenie parodontopatii oraz zaleca się polepszenie stanu higieny jamy ustnej. Nadziąślak ziarnisty ma dużą skłonność do nawracania. Przy nawrotach choroby zaleca się usunięcie sąsiednich zębów. Naddziąślaki u kobiet ciężarnych zaleca się badać histopatologicznie i usuwać dopiero po zakończeniu ciąży, ponieważ jego wycięcie w trakcie ciąży sprzyja jego nawrotom. Po zakończeniu leczenia zaleca się kontrolę kliniczną jamy ustnej, w celu zapobieżenia nawrotom guza.
• nadziąślak włóknisty (epulis fibrosa)
– uważany jest za kolejne stadium naddziąślaka ziarnistego, ze względu na podobne rozłożenie epidemiologicznych grup ryzyka, odnośnie wieku i stanu, w szczególności zaś częste jego występowanie u kobiet ciężarnych, poza tym w obrazie histologicznym nawracające formy naddziąślaka ziarnistego przyjmują formę naddziąślaka włóknistego. Podobnie jak w przypadku naddziąślaka ziarnistego, naddziąślaki włókniste mogą przechodzić na śluzówkę warg, koniuszka czy też brzegów języka. Ta forma naddziąślaka preferuje umiejscawiać się na powierzchni brodawek międzyzębowych, prowadzi to do hiperplazji dziąseł, na powierzchni zmiany obserwuje się nadżerki i owrzodzenia. Ponadto na zmianie występują blade plamy – w miejscach, gdzie guz jest gorzej ukrwiony. W obrazie histologicznym obserwuje się wielką ilość włókien kolagenowych oraz rzadko występujące naczynia włosowate, granulocyty występują pojedynczo. Czasami obecne są także zwapnienia lub skostnienia – dlatego ten rodzaj zmian zwany jest czasem nadziąślakiem włóknistym kostniejącym. Leczenie wygląda identycznie jak w przypadku naddziąślaka ziarnistego, należy jednak rozróżniać te dwie zmiany poprzez badanie histopatologiczne guza.
• nadziąślak olbrzymiokomórkowy (epulis gigantocellularis)
– ta forma rozwija się tylko i wyłącznie w obrębie dziąseł, zwykle na stronach bocznych łuków zębowych – obok zębów trzonowych i przedtrzonowych, występuje także u osób z bezzębiem. Zmiana ta przeważnie atakuje osoby pomiędzy 40 a 60 rokiem życia, jest częstsza u kobiet niż u mężczyzn. Naddząślak olbrzymiokomórkowy osiąga duże rozmiary – od 2 do 5 cm, czasem nawet ponad. Zmianie towarzyszy często zapalenie węzłów chłonnych spowodowane owrzodzeniem blisko położonej śluzówki. Ten rodzaj naddziąślaka częściej występuje w obrębie żuchwy. Zmiana oglądana bez użycia mikroskopu wygląda niemal identycznie jak w przypadku ziarniniaka ropnego; jest ona miękka w dotyku, o kolorze purpurowym, na powierzchni widoczne są plamki. Naddziąślak ten lekko krwawi, zdarza się czasem, że jego kolor zmienia się na brązowawy, w przeciwieństwie do innych naddziąślaków może on powodować zmiany w istocie zbitej kości, z którą sąsiaduje – nadżerka taka jest widoczna na zdjęciu rentgenowskim. W obrazie mikroskopowym widoczne są małe grupy nieregularnie rozłożonych wielkich komórek, często obserwuje się także płatowaty podział zmiany, występują jednojądrowe nacieki komórkowe oraz złogi syderyny. Komórki naddziąślaka wielkokomórkowego posiadają zdolności kościogubne, tak jak osteoklasty, dlatego obserwuje się erozję kości w ich przebiegu. Istnieje konieczność postawienia diagnozy różnicowej, ponieważ podobne objawy występują przy nadczynności przytarczyc – wystarcza oznaczenie poziom wapnia i fosforu we krwi lub poziom krążącego w niej parathormonu. Usunięcie chirurgiczne naddziąślaka wraz z zajętymi przez niego tkankami (zwłaszcza istotą zbitą kości) jest koniecznością, ponadto należy wykonać badanie histopatologiczne, pacjent musi zgłaszać się na regularne kontrole w celu wykluczenia nawrotów guza.
• nadziąślak wrodzony (epulis congenita)
W przeciwieństwie do pozostałych opisanych naddziąślaków jest guzem wrodzony, którego obecność stwierdza się już po 30. tygodniu życia płodowego. Nowotwór ten rozwija się wyłącznie w obrębie szczęki lub żuchwy, jednak częściej pojawia się w szczęce i dotyka dziewczynek 10 razy częściej niż chłopców. Za jego powstawanie obwinia się komórki mezodermalne o aktywności miofibroblastów. Nabłonek płaski pokrywający guz jest zawsze mocno spłaszczony. Guz ten ma kolor szarawo-czerwonawy, w obrazie mikroskopowym widać spore wieloboczne komórki z kwasochłonna cytoplazmą, obecne są także ziarnistości, jądra małe, położone centralnie ze zbitą chromatyną. Leczenie polega na wycięciu guza, badania nie wykazały jego nawrotów, nawet przy pozostawieniu jego części w ciele pacjenta.
• nadziąślak szczelinowaty (epulis fissurata)
– w przeciwieństwie do innych naddziąślaków powstaje on w większości przypadków wyniku długotrwałego podrażnienia śluzówki poprzez źle dopasowaną protezę osiadającą. Zmiana ta pojawia się wokół brzegów protezy. Występowanie tego rodzaju nadziąślaka u dzieci i młodzieży jest bardzo rzadko spotykane. Tak jak inne naddziąślaki występuje częściej u kobiet niż u mężczyzn. W obrazie makroskopowym widoczne są jakby pogrubione wałeczki błony śluzowej woków brzegów protezy, mogą występować owrzodzenia. W obrazie mikroskopowym widoczna jest tkanka łączna uboga w komórki – głównie jest to nabłonek płaski, nadmiernie rogowaciejący, czasami towarzyszy temu także hiperplazja nabłonka i przewlekłe zapalenie. W bardzo rzadkich przypadkach może dojść do metaplazji chrzęstnej, co może być przyczyną rozwoju rzadkiego nowotworu złośliwego – chrzęstniaka mięsakowatego (chondrosarcoma) – dlatego konieczna jest konsultacja patomorfologiczna. Leczenie polega na chirurgicznym usunięciu zmian za pomocą skalpela lub laserowo oraz badania pobranego wycinka nowotworu, ponadto konieczne jest wykonanie nowej protezy, ewentualnie poprawienie konstrukcji protezy używanej, tak, aby nie powodowała ona zmian chorobowych w obrębie błony śluzowej pacjenta.
Zębiak (odontoma) to łagodny guz nowotworowy, związany jest z tkankami tworzącymi zawiązek zęba. Zębiaki są często określane jako hamartomy, ponieważ przyczyną ich powstawania są zaburzenia rozwojowe wynikające z defektów genetycznych, urazów oraz zakażeń.
Zębiak a zębiniak
Zębiaki cechują się powolnym wzrostem, ich rozwój jest stopniowy. Występują wewnątrz kości żuchwy i szczęki, ale mogą także znajdować się w tkankach miękkich dziąseł. Zwiększenie tempa wzrostu zębiaków następuje w czasie wyrzynania się pierwszych zębów stałych (wiek od 6-11 lat) oraz w czasie wyrzynania się trzecich trzonowców – zębów mądrości. Rozrost zębiaka może skutkować deformacją wyrostka zębodołowego, czasem prowadzi to do zaburzenia prawidłowego ułożenia zęba, do którego przylega. Zdarza się, że przez powstanie zębiaka następuje zatrzymanie zęba stałego w kości oraz pozostanie zębów mlecznych w łuku zębowym. Do najczęściej obserwowanych zaburzeń wyrzynania zębów stałych przez zębiaki należą zaburzenia w obrębie siekaczy i kłów. Bardziej rozrośnięte zębiaki mogą wywierać ucisk na sąsiadujące z gałęzie nerwu trójdzielnego (piąty nerw czaszkowy – nervus trigeminus) wywołując silne bóle neuralgiczne.
Podział zębiaków według budowy histologicznej:
• włókniakozębiak szkliwiejący (fibroodontoma ameloblasticum)
– jest zbudowany z tkanki łącznej, nabłonka zębotwórczego, szkliwa oraz zębiny
– nowotwór ten dorasta do względnie sporych rozmiarów powodując znaczne zmiany w substancji kostnej szczęki lub żuchwy
– najczęściej występuje w obrębie tylnej części żuchwy
• zębiak mieszany (odontoma mixtum)
– jest to twór otoczony torebką, zwykle występujący pojedynczo
– zawiera ułożone w sposób przypadkowy części tkanek, takich jak szkliwo, zębina, kostniwo czy tkanka łączna
– występuje przeważnie u dzieci w wieku poniżej 15 lat (ponad 90% przypadków)
• zębiak złożony (odontoma compositum)
– zawiera w swej strukturze wszystkie charakterystyczne dla zęba tkanki, przy czym są one ułożone w sposób przypominający układ panujący w poprawnie zbudowanym zębie
– wewnątrz tego guza otoczonego torebką mogą występować struktury przypominające miniaturki zębów
– zębiniaki złożone występują najczęściej w szczęce
We wszystkich rodzajach zębiaków można zaobserwować wszystkie formy morfologiczne struktur związanych z zębem, w zależności od stopnia zróżnicowania komórek oraz ich dojrzałości; np. struktury wielokomórkowe oraz dojrzałe twory zębopodobne. Nowotwory te zwykle wykrywane są przypadkowo podczas analizy zdjęć rentgenowskich – pantomograficznych, panoramicznych czy nawet zdjęć pojedynczych zębów. Wykrycie zębiaków na zdjęciu rentgenowskim oraz rozróżnienie ich typów zwykle nie nastręcza większych problemów. Na zdjęciu rentgenowskim można zaobserwować różne struktury, w zależności od stopnia rozwoju zębiaka, mogą to być torbiele usiane nieregularnymi zwapnieniami, jednolicie nasycone twory osteosklerotyczne, a także rozwinięte lub niedorozwinięte zawiązki zębów, czy też nadliczbowe skarłowaciałe zęby. Zębiaki leczy się chirurgicznie poprzez wyłuszczenie zmiany wraz z otaczającą ją torebką. Przy prawidłowo wykonanym zabiegu (usunięciu nowotworu i wytworzonej przez niego torebki) nie rejestruje się zwykle jego nawrotów. U nieletnich pacjentów zaleca się wykonanie zabiegu przed osiągnięciem przez nich dorosłości, ponieważ umożliwia to prawidłowe wyrznięcie się zębów stałych. Jeśli wyrznięcie się zębów zostało zaburzone w przebiegu rozwoju zębiaka konieczne może być leczenie ortodontyczne. Do leczenia ortodontycznego niewyrzniętych zębów stosuje się wyciąg przymocowany za pomocą zaczepu do korony zęba, który następnie zostaje przyłączony do aparatu ortodontycznego. Zdarza się także, że w wyniku oddziaływania zębiaka na szczękę lub żuchwę konieczne jest leczenie implantoprotetyczne.
Kompozyty inaczej materiały kompozycyjne lub złożone zbudowane są z fazy organicznej, nieorganicznej oraz substancji wiążącej.
Materiały kompozytowe stomatologia
Czytaj więcej o kompozytach wolnych od BPA: BPA Free u dentysta.eu
W nowoczesnej stomatologii stawia się na to, aby materiał do wypełnień spełniał szereg wymagań i pełnił podstawowe funkcje, głównie odbudowującą, ale i przywracającą funkcje i wygląd zęba. Do wymagań stawianych materiałom kompozycyjnym należą m.in.:
– posiadanie dużej adhezji do szkliwa i zębiny,
– mały objętościowo skurcz polimeryzacyjny,
– działanie profilaktyczne na okoliczne tkanki,
– estetyka (łatwość doboru barwy i odpowiedni połysk),
– niskie koszty oraz łatwość użycia materiału.
Kompozyty składają się jak już wyżej wspomniano z:
• FAZY ORGANICZNEJ – jest to płynna żywica, najczęściej Bis-GMA; nazywana jest matrycą. Pełni funkcje spoiwa. Zawiera substancje mające właściwości inicjatorów, aktywatorów, stabilizatorów zapobiegających samoistnej polimeryzacji, inhibitorów oraz te odpowiadające za efekt kosmetyczny.
• FAZY NIEORGANICZNEJ – będącej wypełniaczem mineralnym lub organiczno-mineralnym. Jest to kwarc, krzemionka, krzemian litowo-glinowy lub też szkło. Decyduje o parametrach fizykochemicznych materiału.
• SUBSTANCJI WIĄŻĄCEJ – jest to w przypadku kompozytów silan winylu. Pełni rolę łączącą matrycę z wypełniaczem.
Coraz więcej ludzi w Polsce decyduje się na zastosowanie aparatów ortodontycznych. Pozwalają one na korekcję wad uzębienia (np. krzywego zgryzu). Nie jest to efekt żadnej mody i nie robi się tego, aby ładnie wyglądać. Jest to bardzo ważne dla zdrowia zębów. Jak wiadomo efektem nieleczenia krzywego zgryzu może być przedwczesne wypadanie zębów (nawet w bardzo młodym wieku) lub ścieranie szkliwa, co sprzyja powstawaniu różnego rodzaju chorób zębów oraz jamy ustnej.
Aby dopasować aparat ortodontyczny do uzębienia pacjenta, należy najpierw stworzyć formę (tzw. wycisk), na podstawie której taki aparat powstanie. Do tego celu niezbędne są masy wyciskowe. Są to różnego rodzaju materiały, które służą do wykonywania wycisków. Służą one również do dopasowywania protez. Masa taka w stanie plastyczności daje się ukształtować dzięki tlenkom. Po uzyskaniu sztywności lub elastyczności, masy te zachowują nadany im kształt. Dzięki tym właściwościom tworzone są wyciski. Utrata plastyczności tych mas jest wywołana obniżeniem temperatury lub reakcjami chemicznymi.
Istnieje bardzo wiele rodzajów mas wyciskowych oraz dużo kryteriów ich podziału. Najpopularniejszym jest podział mas wyciskowych według Wajsa.
I. MASY WYCISKOWE SZTYWNE
a) gips
b) masy Stentsa
c) pasty tlenkowo – cynkowo – eugenolowe
d) woski wyciskowe
e) masy wyciskowe na podłożu z tworzyw sztucznych
f) gutaperka
II. MASY ELASTYCZNE
a) masy alginatowe
b) masy wyciskowe na podłożu z agaru
c) elastyczne masy wyciskowe (elastomery silikonowe, polisulfidowe, polieterowe).
wiesz, że...
dentysta.eu
- Ostatni dzwonek, aby tanio wymienić plomby amalgamatowe na lepsze i zdrowsze
- Co pacjenci sądzą o dentystach i jak (nie)wiele na ten temat wiedzą stomatolodzy
- Zapowiedź wyników badania – czego oczekują pacjenci i co dentyści wiedzą o pacjentach
- Pacjenci – widma prześwietleni: wyniki ankiety o umawianiu wizyt
- Wyniki ankiety „Uśmiech a status społeczny”
forum
u nas!
 Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
 Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
 Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
 Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń
Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń

