Tagi: zakażenie
Język włochaty nie powstaje wskutek leukoplakii włochatej, ale ta druga może lokalizować się na języku. I choć zarówno język włochaty, jak i leukoplakia włochata dają wrażenie włochatości, są to różne przypadłości notowane w jamie ustnej.
Język włochaty – sygnalizuje nieprawidłowości
Język włochaty nie jest chorobą; sygnalizuje jednak, że w organizmie toczą się procesy patologiczne. Polega na hiperkeratozie (nadmiernym rogowaceniu) brodawek nitkowatych na powierzchni około 2/3 przedniej części języka. Brodawki charakteryzują się dużym wzrostem, co daje wrażenie włochatości. Pojawia się również nalot, a język – w wyniku wydzielanych przez bakterie żyjące w jamie ustnej porfiryn – nabiera ciemnych odcieni brązu, a nawet może stać się czarny. Nalot można usunąć przy pomocy szpatułki.
Język włochaty częściej notowany jest ok. 3-krotnie częściej u mężczyzn niż u kobiet. Czarny język włochaty pojawia się u 25% osób zakażonych wirusem HIV i u ok. 3% osób niezakażonych tym wirusem. Jego pojawienie się może być spowodowane nieprawidłową dietą (z niedostateczną ilością błonnika), stanami zapalnymi przebiegającymi z gorączką, zakażeniem grzybiczym, nieprawidłową higieną jamy ustnej, lekami czy używkami. Często towarzyszy mu halitoza, czyli nieprzyjemny zapach z ust. Więcej
Zabiegi stomatologiczne wiążą się z koniecznością przebywania dentysty i jego asysty w bardzo małej odległości od jamy ustnej pacjenta. To naraża pracowników medycznych na kontakt ze śliną i krwią pacjenta oraz aerozolem, jaki powstaje podczas leczenia zębów czy usuwania kamienia nazębnego. W takich warunkach znacznie wzrasta ryzyko zakażenia personelu patogennymi drobnoustrojami wydostającymi się z jamy ustnej pacjenta. Aby zmniejszyć to zagrożenie, naukowcy z National University of Singapore opracowali Dental DART – przenośną osłonę, która niczym namiot może być rozpięta wokół głowy pacjenta.
Dental DART to skrót od Dental Droplet and Aerosol Reducing Tent. Wynalazek stanowi barierę chroniącą przed bezpośrednim narażeniem na zakażenie drobnoustrojami, które unoszą się w aerozolu zanieczyszczającym powietrze w gabinecie dentystycznym. Wynalazcy przekonują, że zabezpieczeni przed zarazkami zostają i członkowie zespołu stomatologicznego, i sam pacjent – bo przecież personel też jest potencjalnym źródłem zarazków dla osoby leczącej zęby.
Leczenie zębów pod namiotem, czyli jak Dental DART działa w gabinecie dentystycznym?
Dental DART jest przeźroczystą tarczą przypominającą rozpięty nad głową pacjenta namiot. Szerokość osłony można regulować – dzięki temu pasuje do foteli dentystycznych o różnych rozmiarach. Więcej
Pandemia koronawirusa: czy podczas wizyty u dentysty potrzebna jest maseczka?
Zobacz na jakie pomysły wpadają pacjenci.
Odpowiedź na pytanie, czy podczas wizyty u dentysty w czasie pandemii koronawirusa potrzebna jest maseczka ochronna, brzmi: i tak, i… nie. Punkt widzenia zależy tutaj od punktu siedzenia. I to dosłownie.
Jak to zatem jest z noszeniem maseczki ochronnej podczas wizyty u dentysty?
Generalna zasada brzmi:
Tak – nosimy maseczkę przed wejściem do gabinetu.
|
|---|
Dentysta nie ma w oczach rentgena ani skanera i nie prześwietli jamy ustnej przez maseczkę/przyłbicę w ramach badania. Jego wzrok musi spocząć bezpośrednio na zębach i śluzówce jamy ustnej, aby można było podjąć decyzję, czy leczyć, co leczyć i jak leczyć.
- Maseczkę ochronną należy nosić zgodnie z wytycznymi ogólnymi, które obowiązują dla konkretnej strefy epidemicznej. Jeśli jest nakaz noszenia maseczki w strefie publicznej lub zawsze podczas przebywania poza domem, to należy mieć zasłonięte usta i nos, kiedy w lecznicy stomatologicznej przebywa się w pomieszczeniach innych niż gabinet dentystyczny, czyli w poczekalni, w rejestracji, w toaletach.
- Maseczkę można ściągnąć przed wejściem do gabinetu stomatologicznego i schować do jednorazowego woreczka. Uwaga! Zawsze zdejmujemy maseczkę, łapiąc za nauszniki i unikamy dotykania jej zewnętrznej powierzchni. [Więcej na temat stosowania i noszenia maseczek ochronnych przeczytacie tutaj.]
- Obowiązkowo ściągamy maseczkę przed badaniem stomatologicznym – dentysta nie wykona przecież badania i zabiegu, jeśli nie będzie miał wglądu do jamy ustnej.
- Maseczkę zakładamy przed wyjściem z gabinetu – niezależnie od tego, czy wychodzimy, bo skończyła się wizyta/zabieg, czy udajemy się do toalety (bo i takie sytuacje zdarzają się w trakcie wizyty).
Lakoniczna odpowiedź na pytanie zawarte w tytule tego tekstu brzmi: nie musi, ale powinien – z naciskiem na słowo powinien. Bo dzięki właściwie dobranym środkom ochrony osobistej, które dentysta zastosuje, chroniony jest zarówno on sam, jak i pacjent oraz personel pracujący w gabinecie. To kilka osób, które mogą stać się potencjalnymi źródłami zakażenia setek, a nawet tysięcy innych ludzi.
Ten tekst kierujemy do szerokiego grona czytelników, dla których wybór między maseczką ochronną a respiratorem jest trudny. Pamiętajmy, że stosowanie środków ochrony osobistej jest – bezsprzecznie – dla wszystkich uczestników procesu leczenia podstawą bezpieczeństwa epidemiologicznego w gabinecie stomatologicznym. Jednak kluczem do skuteczności strojów i akcesoriów ochronnych są ich właściwości. Ma to bardzo duże znaczenie dla prewencji rozprzestrzeniania każdego czynnika chorobotwórczego – nie tylko słynącego z wysokiej zakaźności koronawirusa SARS-CoV-2 powodującego chorobę COVID-19.
Strój ochronny a koronawirus SARS-CoV-2
Tak, jak ubranie należy dobrać do okazji, tak też środki ochronne powinny być dopasowane na miarę czynnika zakaźnego. Tu nie moda, nie fason i nie kolor grają pierwsze skrzypce, ale rozmiar porów pomiędzy włóknami lub cząstkami materiału tworzącego konkretne akcesorium ochronne: maseczkę, kombinezon, rękawiczki, a także sposób działania oraz wielkość osłony na twarz (co przekłada się na powierzchnię zasłoniętą przed bezpośrednim działaniem aerozolu powstającego podczas oddechu, kaszlu, kichania, rozmowy, śmiechu).
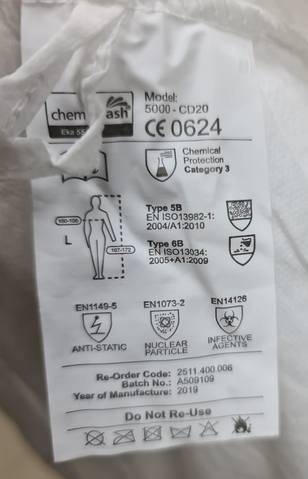
W przypadku koronawirusa, który jest przyczyną obecnej pandemii, rozmiar porów w materiale ochronnym ma szczególne znaczenie, bo wirion wirusa SARS-CoV-2 należy do najmniejszych. W porównaniu z nim wirus czarnej śmierci, która nawiedziła świat w XIV wieku, lub czerwona krwinka są gigantyczne, bo ich wielkości wynoszą – odpowiednio – 10 mikronów i 7 mikronów. Uśredniona wielkość wiriona koronawirusa to o jeden rząd wielkości mniej – ok. 0,1 mikrona, czyli ok. 0,0001 mm (naukowcy podają dokładny przedział wielkości koronawirusa między 0,06 a 0,14 mikrona). Jednorazowy strój ochronny powinien mieć certyfikat EN14126.
Jeśli odnieść uśrednioną wielkość wirusa do porów, jakie znajdują się w materiałach wykorzystywanych na maseczki lub inne elementy ochrony osobistej stosowane przez lekarza dentystę, okazuje się, że tylko nieliczne akcesoria zabezpieczające przed zakażeniem mogą zapewnić prawdopodobną ochronę przed SARS-CoV-2.
Ponieważ wirus powodujący chorobę COVID-19 przenosi się głównie drogą kropelkową, w gabinecie stomatologicznym największe znaczenie ma ochrona dróg oddechowych oraz skóry.
Przy doborze kombinezonu wybór jest w miarę prosty. Zdecydowanie więcej emocji budzi wybór ochrony na twarz – z uwagi na konieczność pogodzenia skutecznej ochrony przed transmisją wirusa drogą oddechową z zapewnieniem odpowiedniego komfortu i dobrej widoczności podczas pracy. Więcej
W naszym gabinecie spotykamy się z opiniami pacjentów, jakoby leczenie kanałowe było niebezpieczne. Twierdzenie to stało się ostatnio dość medialne – pacjenci potwierdzają je materiałami znalezionymi w sieci, m.in. filmami paradokumentalnymi. W tym artykule przedstawiamy, jak wygląda prawda dotycząca bezpieczeństwa leczenia endodontycznego.
Celem leczenia kanałowego jest ratowanie zęba przed ekstrakcją. Wprawdzie konsekwencją procedury jest pozostawienie w szczęce martwego tworu, ale jeśli zabieg endodontyczny został wykonany poprawnie, ów martwy już ząb nie jest – jak twierdzą propagatorzy negatywnych opinii na temat leczenia kanałowego – siedliskiem silnie zjadliwych bakterii i źródłem zakażenia, które może objąć cały organizm.
Poprawnie wykonane leczenie kanałowe – co to oznacza?
Prawidłowo wykonana procedura leczenia endodontycznego powinna zawierać następujące elementy:
- Wywiad medyczny i diagnostyka obrazowa wykonana przed podjęciem jakichkolwiek działań medycznych w obrębie chorego zęba – bez tego ani rusz! Idealnie, jeśli będzie to obrazowanie wykonane przy użyciu technologii CBCT, o której więcej zostało napisane w osobnym artykule. Dzięki temu narzędziu dentysta zyskuje znakomity obraz obszaru, który ma być leczony. Dotyczy to zarówno obrazu zęba, jego korzeni, ale także tkanek okołowierzchołkowych – bardzo ważnych dla stabilizacji zęba i dla bezpieczeństwa mikrobiologicznego organizmu.
- Zasadnicze leczenie kanałowe przeprowadzone pod mikroskopem, z dokładnym oczyszczeniem, odkażeniem i wypełnieniem wszystkich kanałów korzeniowych na całej ich długości i bez przepchnięcia zakażonej miazgi, środków dezynfekujących i materiału wypełniającego poza otwór wierzchołkowy. Tylko tak wykonana procedura oczyszczania i wypełniania kanałów uznawana jest w nowoczesnej stomatologii za standard zapewniający zarówno bezpieczeństwo, jak i skuteczność leczenia.
- Diagnostyka obrazowa kontrolna w trakcie leczenia, po zabiegu i ramach monitorowania zmian w przyzębiu – takie postępowanie gwarantuje wgląd w to, co się dzieje w obszarze poddanym leczeniu kanałowemu. Dzięki temu dentysta może natychmiast zareagować na ewentualne niepokojące symptomy, które mogłyby świadczyć o zagrożeniu dla zdrowia tkanek przyzębia lub początkach rozwoju zakażenia ogólnego.
Paradontoza i inne postaci przewlekłego zapalenia przyzębia przez długie lata uznawano głównie za choroby związane z wiekiem. Kolejne badania naukowe potwierdzały jednak, że za destrukcję tkanek utrzymujących zęby w karnym łuku i w kości szczęk odpowiedzialne są bardziej drobnoustroje niż liczba przeżytych lat. Jednym z mikroorganizmów izolowanych z patologicznych kieszonek dziąsłowych była bakteria Porphyromonas gingivalis. Ta niewielka Gram ujemna pałeczka, którą po raz pierwszy opisano w 1921 roku, wygląda niepozornie. Rosnąc na pożywkach w warunkach laboratoryjnych, może tworzyć zielonkawe, interesujące pod względem kształtu kolonie. Na początku XXI wieku uznawana była już za jeden z gatunków silnie powiązanych z chorobami dziąseł i przyzębia.1 Obecnie wiadomo, że to wróg numer 1 zdrowia tkanek przyzębia. Jej siła działania ukrywa się między innymi w wytwarzanych przez nią gingipainach. To enzymy, dzięki którym bakteria nie tylko pozyskuje dostęp do potrzebnych jej składników odżywczych. Ułatwiają one również przyczepianie się P. gingivalis do tkanek i – co najistotniejsze – potrafią modulować działanie układu immunologicznego gospodarza, kierując jego ataki na swoje własne tkanki a nie na niszczące przyzębie patogeny. Warto podkreślić, że im bardziej zaawansowana destrukcja tkanek przyzębia, tym większy udział populacji P. gingivalis w całej puli mikroorganizmów patogennych izolowanych z chorych obszarów.
W badania nad P. gingivalis już od wielu lat mocno angażuje się prof. Jan Potempa, biochemik i mikrobiolog. Za swoją pracę w tym obszarze odebrał w 2011 r. nagrodę Fundacji na rzecz Nauki Polskiej zwaną polskim Noblem.
Porphyromonas gingivalis – niszcząca moc o wymiarach mikro
Bakteria P. gingivalis uznawana jest za najbardziej wirulentny i patogenny drobnoustrój w swojej grupie, a coraz więcej wyników badań potwierdza jej negatywny wpływ nie tylko na zdrowie tkanek przyzębia, ale również na zdrowie ogólne. Zjadliwość i skuteczność tego gatunku bakterii zapewniają:
- Gingipainy – gatunek wytwarza dwie różne klasy tych enzymów. Ich rolą jest:
- Wspomaganie pozyskiwania składników pokarmowych. Z enzymatycznego rozkładu dużych peptydów znajdujących się w osoczu krwi człowieka komórki gingivalis uzyskują pokaźne ilości azotu i węgla, a z rozkładu transferyny – wystarczającą ilość żelaza, które jest niezbędne do zapewnienia aktywności określonych szlaków metabolicznych w komórkach tych patogenów.2
- Wspomaganie inwazji i kolonizacji ciała gospodarza, czyli związanych z tym sił kohezji i adhezji. Dzięki tym siłom komórki bakteryjne mogą przyczepiać się do tkanek, a jednocześnie ściśle przylegać do siebie, co korzystnie wpływa na tworzenie, dojrzewanie i utrzymywanie struktury biofilmu.
- Osłabianie i modulowanie odpowiedzi immunologicznej gospodarza. Gingipainy działają tu na różne sposoby, m.in. modulują aktywność przeciwciał klasy IgG oraz cytokin prozapalnych, hamują dojrzewanie limfocytów T, a także zakłócają komunikację między komórkami i macierzą oraz hamują namnażanie się komórek odpornościowych.
- Niszczenie metaloprotein, kolagenu i fibronektyn, przez co komunikacja na linii komórki – macierz pozakomórkowa jest utrudniona lub blokowana.3 Tym samym gingipainy utrudniają wytwarzanie i transport czynników uczestniczących w zwalczaniu stanów zapalnych i biorących udział w regeneracji tkanek. Skutkiem tego jest postępująca degradacja tkanek przyzębia.
- Polisacharydowa kapsuła – warunkuje większą zjadliwość bakterii oraz zapobiega wchłonięciu patogenów przez fagocytujące komórki układu immunologicznego.
- Fimbrie – te niewielkie wypustki mają kluczowe znaczenie dla adhezji i kohezji komórek bakteryjnych oraz dla zapewnienia właściwej struktury biofilmu. Są też niezbędne do kolonizacji środowiska. Fimbrie długie odpowiadają za przyczepienie się bakterii do podłoża i za organizację biofilmu w pierwszych etapach jego powstawania. Z kolei fimbrie krótkie odgrywają istotną rolę w agregowaniu komórek i tworzeniu mikrokolonii oraz wielogatunkowych zespołów złożonych z różnych mikroorganizmów zasiedlających jamę ustną. Fimbrie wchodzą także w interakcje z białkami osocza oraz z receptorami chemokin, przez co – równolegle do gingipain – modulują odpowiedź immunologiczną gospodarza.
- Zwiększanie wirulencji innych patogennych gatunków bakterii zamieszkujących jamę ustną – gingivalis potrafią tworzyć zespoły z innymi bakteryjnymi patogenami żyjącymi w jamie ustnej i modyfikować ich funkcjonowanie tak, że te skuteczniej radzą sobie z niszczeniem tkanek przyzębia.
Skutki działania P. gingivalis
Gatunek P. gingivalis żyje głównie w nazębnej płytce poddziąsłowej (najczęściej wykrywa się go u osób z ciężkimi postaciami przewlekłych zapaleń przyzębia), ale także w ślinie, na śluzówce jamy ustnej, języku i migdałkach. Migdałki uznaje się za rezerwuar tego drobnoustroju. Poza jamą ustną bakteria ta znajdowana jest sporadycznie, ale może ona infekować narządy leżące daleko od tego obszaru ciała. Do takiej sytuacji dojdzie, kiedy P. gingivalis przedostanie się do krwiobiegu i wraz z krwią dotrze np. do nerek. Może tam wytworzyć wtórne ogniska zakażenia. P. gingivalis może zatem działać lokalnie – niszcząc tkanki przyzębia, ale też ogólnoustrojowo – co potwierdzają liczne doniesienia naukowe.
Szkodliwa skuteczność P. gingivalis wynika z dużej zdolności do przyczepiania się bakterii do nabłonka jamy ustnej oraz z aktywowania komórek – już nie tylko nabłonka, ale również śródbłonka, czyli warstwy wyściełającej naczynia.4 To dlatego bakteria jest tak skuteczna nie tylko w niszczeniu przyzębia, ale również w degradacji tkanki naczyniowej.
Najnowsze odkrycia naukowe potwierdzają związki P. gingivalis z następującymi zaburzeniami zdrowia:
- Choroby układu sercowo-naczyniowego – m.in. miażdżyca i choroba wieńcowa.
- Choroby układu oddechowego – m.in. zapalenie płuc.
- Choroby układu nerwowego – m.in. stwardnienie rozsiane.
- Zaburzenia przebiegu ciąży – m.in. przedwczesny poród, niska masa ciała noworodków.
- Choroby układu ruchu i autoimmunologiczne – m.in. reumatoidalne zapalenie stawów (RZS).
- Schorzenia onkologiczne – m.in. nowotwór trzustki.
Nerki to filtry organizmu, oczyszczające krew z produktów przemiany materii i obumarłych komórek, a także wytwórnie moczu, regulatory gospodarki wodnej, elektrolitowej i kwasowo-zasadowej ustroju. Każdego dnia wykonują ciężką pracę: filtrują ponad 180 litrów krwi na dobę. Jeśli niedomagają, odbija się to na zdrowiu całego organizmu, w tym tkanek jamy ustnej.
Wskutek przewlekłej choroby nerek w jamie ustnej pojawiają się:
- zmiany patologiczne w obrazie śluzówki
- zaburzenia w pracy ślinianek
- zaburzenia w działaniu węchu i smaku
- kserostomia
- halitoza
- zaburzenia w budowie tkanki kostnej i tkanek mineralnych zębów.
Istnieje też zależność odwrotna: chore zęby lub przyzębie, jako pierwotne źródła zakażenia, mogą stać się przyczyną poważnych odogniskowych schorzeń, takich jak np. ostre i przewlekłe zapalenie nerek. Bardzo istotne jest, że choroby nerek mogą latami przebiegać bezobjawowo. Czasem chory dowiaduje się o ich istnieniu, kiedy są w stadium zaawansowanym na tyle, że konieczne staje się dializowanie, a w perspektywie jest przeszczep. Bywa, że przewlekłą chorobę nerek może jako pierwszy zacząć podejrzewać dentysta a nie nefrolog czy lekarz rodzinny – ponieważ objawy schorzenia w jamie ustnej mogą być bardzo wyraźne i charakterystyczne.
Warto zatem pamiętać, że kontrolne wizyty u stomatologa i podjęte szybko leczenie chorób zębów, przyzębia i innych struktur znajdujących się w obrębie jamy ustnej mogą przynosić więcej korzyści niż tylko uśmiech jak malowany: a mianowicie mniejsze prawdopodobieństwo problemów z nerkami w przyszłości.
Poznajmy zależności łączące nerki z jamą ustną.
- Śluzówka jamy ustnej
Choroba nerek zakłóca gospodarkę wodno-elektrolitową ustroju. Ma to wpływ na zmianę jakości i ilości wydzielanej śliny, co nie pozostaje obojętne dla kondycji tkanek jamy ustnej. Ponadto na stan śluzówki mają też duży wpływ leki przyjmowane podczas terapii przewlekłej choroby nerek i środki immunosupresyjne aplikowane osobom po przeszczepie nerek.
Wyściółka jamy ustnej w chorobach nerek może ulegać wysuszeniu, a to z kolei czyni ją bardziej podatną na podrażnienie, uszkodzenia i ataki drobnoustrojów chorobotwórczych. Kserostomia sprzyja powstawaniu stanów zapalnych i utrudnia ich gojenie się. Sprzyja też halitozie, czyli powstaniu przykrego zapach z ust. Z badań wynika, że zmiany w błonie śluzowej jamy ustnej w przebiegu przewlekłej choroby nerek są częste – dotyczą prawie 1/3 dializowanych pacjentów. Poza wymienionymi objawami w śluzówce osób z przewlekłym schorzeniem nerek stwierdzane są:
- zmiany mocznicowe
- leukoplakie
- owrzodzenia
- zmiany na języku (język włochaty, geograficzny)
- liszaj i zmiany lichenoidalne (czyli takie, które powstają pod wpływem znanych czynników chemicznych lub fizycznych).
Wszystkie zmiany powodujące uszkodzenie śluzówki sprzyjają przedzieraniu się drobnoustrojów chorobotwórczych do ustroju. Kiedy bakterie znajdą się w krwiobiegu, mogą docierać do nerek i tworzyć tam wtórne ogniska zakażenia. Więcej
wiesz, że...
dentysta.eu
- Ostatni dzwonek, aby tanio wymienić plomby amalgamatowe na lepsze i zdrowsze
- Co pacjenci sądzą o dentystach i jak (nie)wiele na ten temat wiedzą stomatolodzy
- Zapowiedź wyników badania – czego oczekują pacjenci i co dentyści wiedzą o pacjentach
- Pacjenci – widma prześwietleni: wyniki ankiety o umawianiu wizyt
- Wyniki ankiety „Uśmiech a status społeczny”
forum
u nas!
 Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
 Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
 Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
 Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń
Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń