Wyniki dla: leczenie endodontyczne
Nieprawidłowości dotyczące kształtu zębów częściej obserwuje się w uzębieniu stałym niż mlecznym. Zaburzenia mogą występować tylko w obrębie korony lub tylko w obrębie korzenia, mogą również dotyczyć całego zęba.
Są to wady, które nie odpowiadają prawidłowym cechom mofologii uzębienia – tzw. cechom Mühlreitera
Zęby podwójne
Powstanie zębów podwójnych związane jest z zaburzeniami w stadium proliferacji. U podłoża tej nieprawidłowości leżeć mogą zmiany genetyczne, choroby zakaźne, awitaminoza, urazy mechaniczne. Do zębów podwójnych (double teeth) należą:
- zęby bliźniacze, parzyste (dentes geminati),
- zęby zlane (dentes confusi),
- zęby zrośnięte (dentes concreti).
Zęby bliźniacze i zęby zlane częściej dotyczą uzębienia mlecznego, zazwyczaj występują w zębach siecznych i kłach. Zęby zlane powstają na skutek połączenia dwóch/kilku zawiązków zębów w obrębie szkliwa i zębiny. Na koronie znajduje się bruzda biegnąca wzdłuż osi długiej zęba. Może występować zlanie częściowe (komory oddzielne) lub całkowite (komora wspólna). Przy zlaniu dwóch zawiązków zębów prawidłowych występuje brak jednego zęba; w przypadku zlania zawiązków zęba prawidłowego i dodatkowego liczba zębów pozostaje bez zmian.
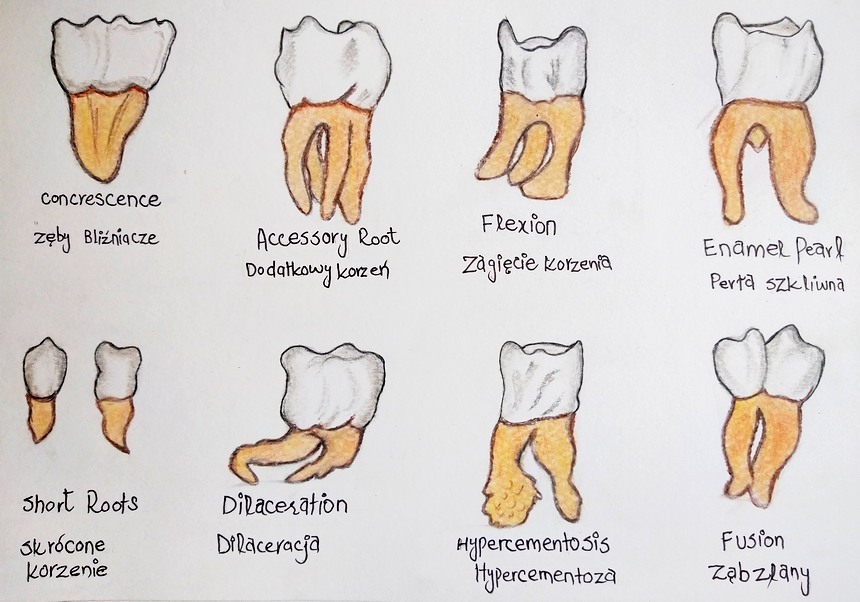 Ryc.1. Nieprawidłowości kształtu zębów – rysunek odręczny
Ryc.1. Nieprawidłowości kształtu zębów – rysunek odręczny
Powstanie zębów bliźniaczych powiązane jest z częściowym podziałem zawiązka w stadium proliferacji – kiedy tworzy się ząb z szeroką koroną i dzielącą ją bruzdą na powierzchni wargowej albo z nacięciem brzegu siecznego. W badaniu radiologicznym stwierdza się wspólną komorę oraz jeden kanał korzeniowy.
Przyczyną powstania zębów zrośniętych jest brak przegrody kostnej, która oddziela dwa zawiązki, co prowadzi do przemieszczenia oraz stłoczenia sąsiednich zawiązków, a następnie do ich zrośnięcia przez powstający cement. Korony takich zębów są oddzielne, a korzenie połączone na różnej powierzchni, czasem jedynie w obrębie wierzchołków. Anomalia najczęściej dotyczy zębów trzonowych, rzadziej przedtrzonowych. Może utrudniać ekstrakcje. Więcej
Podstawowy problem gerostomatologii stanowią stomatologiczne potrzeby profilaktyczne, lecznicze i rehabilitacyjne osób starszych. Wiek podeszły wiąże się z wielochorobowością (której odzwierciedleniem jest stan jamy ustnej) i obniżeniem sprawności ruchowej, wpływającej na pogorszenie poziomu higieny jamy ustnej oraz zwiększenie szybkiego rozwoju choroby próchnicowej i chorób przyzębia.
Za początek starości umownie przyjmuje się wiek 60 – 65 lat. Wg WHO wczesna starość trwa od 60. do 75. r. ż., po tym okresie następuje starość późna (od 75. do 90. r. ż.), a osoby po 90. r. wchodzą w wiek sędziwy (uznaje się je za „długowieczne”).
Próchnica – problem powszechny u seniorów
Próchnica pozostaje głównym problemem stomatologicznym w podeszłym wieku: z jednej strony rośnie liczba pacjentów zachowujących własne zęby do późnej starości, z drugiej – postępują (związane z wiekiem) zmiany w tkankach, dochodzi do odsłonięcia powierzchni korzenia w wyniku recesji dziąseł, zwiększa się częstość występowania kserostomii (suchości jamy ustnej), która jest efektem ubocznym stosowanej farmakoterapii lub objawem chorób ogólnoustrojowych.
U osób starszych częściej występuje próchnica przewlekła, bez objawów subiektywnych (proces próchnicowy ma niebolesny przebieg). U wielu seniorów stwierdza się próchnicę okrężną, umiejscowioną zwykle na przedsionkowej części szyjki zęba, towarzyszącą starczemu zanikowi przyzębia. Jej ryzyko zwiększa oczywiście nieodpowiedni poziom higieny jamy ustnej, a także obecność uzupełnień protetycznych. Więcej
Endokorony czy wkłady koronowo-korzeniowe – które i kiedy po leczeniu kanałowym zębów?
Leczenie endodontyczne osłabia strukturę zęba. Z punktu widzenia stomatologa zainteresowanego przede wszystkim osiągnięciem celu, jakim jest utrzymanie wyleczonego kanałowo zęba w jamie ustnej pacjenta, najważniejszą właściwością, jaką cechować muszą się elementy wykorzystywane do odbudowy koron zębowych, jest odpowiednia ich wytrzymałość. Pacjent będzie dodatkowo mocno zainteresowany wykonaniem pracy na odpowiednim poziomie estetycznym. Elementami, które charakteryzują się zarówno dużą wytrzymałością oraz wysokim poziomem estetyki, są endokorony oraz wkłady koronowo-korzeniowe. Pod kątem estetycznym pod uwagę bierze się endokorony kompozytowe lub ceramiczne, natomiast wśród wkładów koronowo-korzeniowych – wypełnienia wykonane z kompozytu i wzmocnione włóknem szklanym.
Endokorona a wkład koronowo-korzeniowy – co je różni? Więcej
Obliteracja jamy zęba zwana jest też zwyrodnieniem wapniowym miazgi (ZWM) lub resorpcją wewnętrzną zastępczą[1]. Jako zjawisko występujące w jamie ustnej odnosi się do zmniejszonej drożności lub niedrożności kanałów korzeniowych wskutek zmniejszania światła jamy zęba – najczęściej dotyczy to zębów po urazie. Nie jest jasne, jak często występuje, ponieważ doniesienia są pod tym względem różne (uważa się, że 4-40% urazów może kończyć się obliteracją jamy zęba), niemniej wystąpienie obliteracji zależy od dwóch głównych czynników: rodzaju urazu i wieku pacjenta w momencie urazu.
Na czym polega obliteracja jamy zęba?
Zjawisko to polega na odkładaniu się do wnętrza kanału korzeniowego na całej jego długości lub do wnętrza komory zęba wapniowej, twardej substancji. Zaczyna się od obwodu jamy zęba i postępuje w kierunku środka. Wskutek tego centralna część miazgi zębowej ulega obliteracji na końcu. Zwyrodnienie wapniowe narastające ku środkowi jamy zęba doprowadza do stopniowego zmniejszania się światła komory zęba i kanału korzeniowego aż do całkowitego jego zaniku. W rezultacie dochodzi do zamknięcia kanału i jego niedrożności.
W zależności od stopnia zwężenia światła jamy zęba obliterację kwalifikuje się jako:
- częściową – kiedy kanały korzeniowe są drożne, choć światło w nich i w komorze zęba uległo zwężeniu; miazga zęba najczęściej pozostaje żywa;
- całkowitą – kanał korzeniowy staje się niedrożny, a w części miazgi odciętej od unaczynienia z czasem rozwija się martwica.
Miej świadomość – jedna wytyczna, wiele istnień
Lekarze często nie biorą pod uwagę, jak dużym zagrożeniem dla zdrowia i życia pacjenta, u którego planowany jest zabieg, są ogniska zapalne. Zaskakująca jest konieczność zwracania uwagi na ten problem – dlatego wymaga on zaakcentowania i podejścia doń z absolutnym respektem. Sytuacja jest podyktowana troską o zdrowie i życie pacjenta. Natomiast świadomość zagrożenia dla całego organizmu płynącego od chorych zębów wymaga nie tylko większej uwagi. Tu trzeba zmiany sposobu myślenia, że „to tylko ząb”. Ząb posiada bowiem naczynia krwionośne, do których dostają się bakterie i ich toksyny.
Dlaczego zapobieganie bakteriemii jest ważne?
[bakteriemia – bakteryjne zakażenie krwi]
O chorobach odogniskowych można pisać wiele. Skupię się jednak na najczęściej pomijanym obszarze – jamie ustnej, która może stać się wrotami zakażenia. W jamie ustnej może bowiem znajdować się wiele ognisk zapalnych. Każde ognisko zapalne to przewlekła, zlokalizowana zmiana patologiczna, która w pewnych okolicznościach może spowodować poważne choroby systemowe. Schorzenia te będą zatem chorobami odogniskowymi, których pierwotne ognisko zapalne jest zębopochodne. Dotyczyć to może takich jednostek chorobowych, jak np.: infekcyjne zapalenie wsierdzia/mięśnia sercowego, choroba wieńcowa, zawał serca, udar mózgu, zapalenie płuc, zaostrzone POCHP, osteoporoza, RZS, zakrzepowo-zatorowe zapalenie naczyń krwionośnych, zapalenie kłębuszkowe nerek, ropień przerzutowy w kanale kręgowym, ropień mózgu, zagrożenie przedwczesnym porodem, zapalenie naczyniówki, tęczówki, siatkówki, nerwu wzrokowego, choroby skóry – rumień wielopostaciowy wysiękowy i guzowaty, pokrzywka, AZS, odczyny alergiczne. W tych przypadkach zalecana jest sanacja bezwzględna w osłonie antybiotykowej. Więcej
Stomatologia to nie polityka, ale zapowiedź podniesienia płacy minimalnej do kwoty 4 tys. zł w 2023 r. zapewne zelektryzowała nie tylko każdego pracownika zarabiającego obecną minimalną, lecz także prawie każdego dentystę będącego pracodawcą. Gabinet będzie bowiem musiał zarobić na wypłatę uposażeń, które w ciągu kilku lat wzrosną o kilkadziesiąt procent. Rewolucja w płacach zapowiada się więc srogo, przede wszystkim dla pacjentów.
Wszystko bowiem zdrożeje. Wprawdzie podwyżka cen usług w stomatologi prawdopodobnie będzie stopniowa, ale znawcy tematu spekulują, że już w 2022 r. wyniesie nawet 100% obecnych kwot. W praktyce będzie to oznaczać, że na rok przed wprowadzeniem pensji minimalnej na poziomie 4 tys. zł pacjent u dentysty za podstawowe leczenie może zapłacić dwukrotnie więcej niż obecnie. Przykładowo: za wypełnienie – średnio 400 zł zamiast 200 zł, za leczenie endodontyczne – 1,6 tys. zł zamiast 800 zł, za skaling – 400 zł zamiast 200 zł, itd.
Podwyżki cen dotkną także pacjentów korzystających z usług protetycznych i ortodontycznych. Korona będzie kosztować 2-3 tys. zł zamiast 1,5 tys. zł, za aparat ortodontyczny stały w podstawowej wersji i na jeden łuk pacjent zapłaci prawie 4 tys. zł zamiast ok. 2 tys. zł, a jeśli zdecyduje się na aparat lingwalny, to zamiast ok. 5 tys. zł zapłaci ponad 10 tys. zł. Do tego, oczywiście, trzeba doliczyć dwukrotnie wyższe koszty wizyt kontrolnych i badań diagnostycznych. Więcej
Gabinet w Zabrzu zatrudni stomatologa!
Wymagania:
– punktualność
– wysoka kultura osobista i życzliwość wobec pacjentów
– chęć do pracy i rozwoju
Oferujemy:
– elastyczny grafik
– pracę w zgranym zespole
– satysfakcjonujące wynagrodzenie
– możliwość rozwoju
– dużą bazę pacjentów
– praca na NFZ i prywatnie
Gabinet wykonuje zabiegi na najwyższym poziomie – m.in. leczenie endodontyczne pod mikroskopem. Gabinet posiada również aparat RTG.
Wybielony ząb martwy, zamiast zdobić jaśniejszą koroną, ląduje wśród odpadów medycznych w koszu? Po leczeniu prostującym wady zgryzu trzeba przeprowadzić resekcję wierzchołka korzenia zębowego? Ząb staje się różowy? Powodem może być resorpcja zębów w obszarze korony lub korzenia.
Resorpcja zębów to proces, którego skutkiem jest utrata twardych i miękkich tkanek zęba a także kości wyrostka zębodołowego. Ostateczną konsekwencją nieleczonej lub zbyt późno wykrytej resorpcji może być utrata zęba. Główną rolę w procesie niszczenia tkanek odgrywają osteoklasty, czyli komórki kościogubne. Gromadzą się one w okolicy uszkodzenia tkanki razem z krwinkami białymi – monocytami i makrofagami. Duża ilość osteoklastów w okolicy zranienia bądź podrażnienia tkanek zęba to skutek działania czynników prozapalnych, głównie cytokin – interleukin oraz czynnika martwiczego guza, które wraz z hormonami i enzymami stymulują komórki kościogubne do niszczenia tkanek zębów. Rezultatem tego jest postępujący ich ubytek, czyli resorpcja.
Ponieważ resorpcja przez długi czas może przebiegać bezobjawowo, zanim dojdzie do rozpoznania choroby i wdrożenia leczenia, ubytek tkanek tkanek zęba może być już całkiem pokaźny. Z tego powodu bardzo ważne jest regularne odwiedzanie dentysty.
Czynniki wywołujące resorpcję zębów
- Uraz zębiny, cementu korzeniowego lub przyczepu łącznotkankowego – pierwotną przyczyną może być:
- ucisk powodowany jest przez wyrzynające się lub już wyrżnięte zęby, rosnąca zmiana nowotworowa albo siły, które pojawiają się podczas leczenia ortodontycznego;
- uraz mechaniczny, chemiczny albo termiczny.
- Infekcje tkanek zęba bądź obszaru przyzębia – może to być zakażenie pierwotne bądź pokłosie urazu, w wyniku którego rozwinęła się infekcja endodontyczna.
- Wybielanie zębów – szczególnie zębów martwych.
- Leczenie ortodontyczne lub periodontologiczne, zabiegi ortognatyczne.
Resorpcja zębów
Rodzaje resorpcji zębów
Resorpcję może zapoczątkować zdarzenie lub infekcja. Do utraty tkanek przyczynia się natomiast zespół czynników, które powodują, że resorpcja ma charakter fizjologiczny albo patologiczny.
Resorpcja fizjologiczna zachodzi w zębach mlecznych; patologiczną stwierdza się zarówno w uzębieniu mlecznym, jak i w zębach stałych. Resorpcją fizjologiczną mogą być też procesy naprawy niewielkich uszkodzeń, które toczą się na zewnętrznej powierzchni korzenia zębowego.
Resorpcja może być:
- zewnętrzna – kiedy zmiany prowadzące do utraty tkanek zęba rozpoczynają się od powierzchni cementu korzeniowego;
- wewnętrzna – gdy schorzenie rozpoczyna się od jamy zęba.
Resorpcja zewnętrzna i wewnętrzna mogą występować jednocześnie. Nie zawsze odróżnienie jednej od drugiej jest proste. W diagnostyce wykorzystujemy w gabinecie Dentysta.eu nowoczesne obrazowanie, m.in. zdjęcia rtg, radiowizjografię, tomografię komputerową. Badania obrazowe są też podstawowym narzędziem do monitoringu skuteczności leczenia zębów z resorpcją. Ponieważ na zdjęciach rtg widać wyraźnie zmiany zachodzące wskutek leczenia (np. po zastosowaniu preparatów wapniowych), można podjąć zawczasu decyzję o konkretnej interwencji stomatologicznej w razie niepowodzenia zastosowanego sposobu leczenia.
Resorpcje wewnętrzne
Nazywa się je też ziarniniakiem wewnętrznym, pulpomą, „różowym zębem”. Ta ostatnia nazwa wzięła się stąd, że jeśli proces chorobowy toczy się w komorze zęba, to ząb może z czasem stać się różowy – będzie to efekt prześwitywania przez szkliwo naczyń krwionośnych znajdujących się w tkance ziarninowej, jaka w powstaje w komorze zęba. Więcej
Kanały korzeniowe i korzenie zębowe – kompendium wiedzy
Korzeń zębowy i kanał zębowy nie są pojęciami tożsamymi. Przygotowaliśmy treściwe kompendium wiedzy na temat tych elementów budowy zębów. Dzięki temu opracowaniu stanie się jasne, dlaczego Kowalski płaci za leczenie kanałowe mniej niż Iksiński, choć terapii endodontycznej u każdego z nich poddawany jest ząb o tym samym numerze w systemie oznaczania uzębienia u człowieka.
Anatomia zęba jest skomplikowana. To dlatego właśnie koszt leczenia endodontycznego dotyczący tego samego typu zęba u dwóch osób może być różny – gdyż liczba korzeni i kanałów korzeniowych dla danego typu zęba nie jest stała, przebieg kanałów korzeniowych oraz ich długości nie są identyczne, a ponadto na przebieg leczenia mogą mieć wpływ nieprawidłowości w budowie, liczbie czy uformowaniu korzenia zębowego lub kanału korzeniowego.
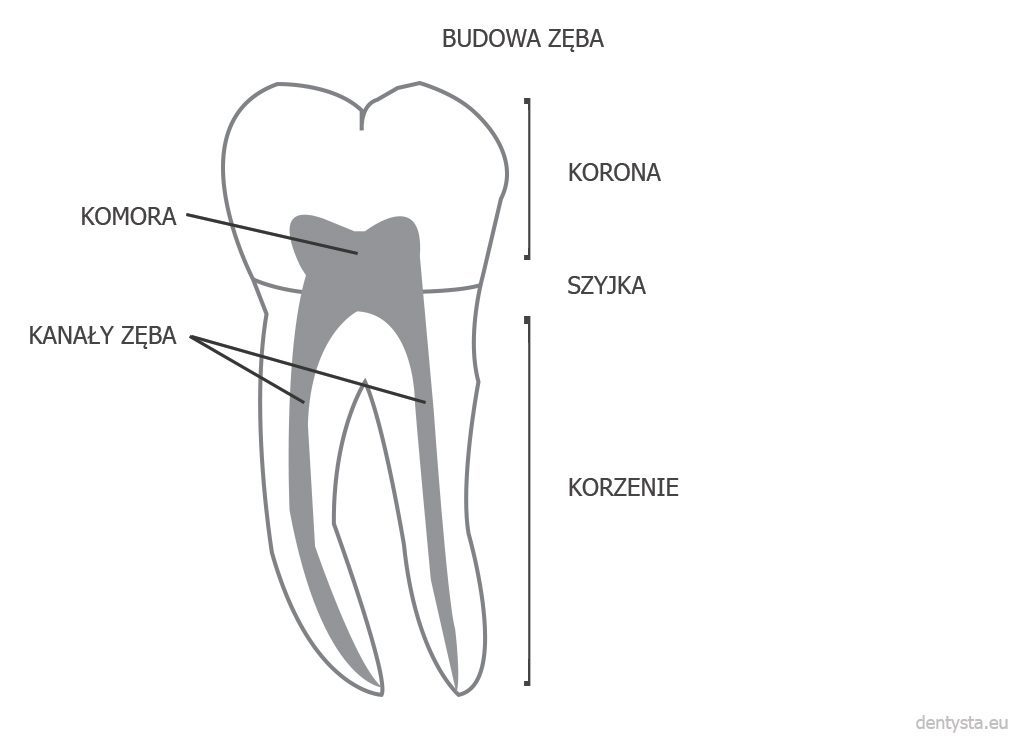
Ząb zbudowany jest z trzech głównych elementów: korony, która wystaje ponad dziąsło, korzenia zagłębionego w przyzębiu i szyjki łączącej koronę z korzeniem. We wnętrzu korzenia zlokalizowany jest kanał korzenia zęba (kanał korzeniowy) – w zależności od typu zęba jeden lub więcej. Z kolei wnętrze kanału korzeniowego wypełnione jest miazgą.
Liczba korzeni zębowych jest charakterystyczna dla danego typu zęba, ale liczba kanałów zębowych jest już uznawana za cechę osobniczą i zależną od konkretnego zęba w szczęce lub w żuchwie. Przykładowo: pierwszy trzonowiec w szczęce Kowalskiego może mieć 4 kanały główne (co jest najbardziej typową sytuacją dla tego typu zęba), natomiast u jego sąsiada Iksińskiego w tym samym zębie (też w szczęce) będzie aż 5 kanałów (co akurat w przypadku trzonowców pierwszych szczęki jest rzadkością, ale się zdarza). Z kolei Nowak będzie miał jedynie 3 kanały główne w trzonowcu, ale liczba kanałów bocznych będzie spora, a delta korzeniowa – rozbudowana i skomplikowana. U każdej z wymienionych osób kanały korzeniowe w zębie będą miały inny przebieg i zakrzywienie.
Przyjrzyjmy się czynnikom dotyczącym korzeni i kanałów zębowych, które mają wpływ na przebieg i koszt leczenia kanałowego.
Korzenie, kanały zębowe, delta zębowa – definicje
Korzeń to część zęba zakończona w szczytowej części otworem wierzchołkowym, która tkwi w zębodole i jest zagłębiona w tkankach przyzębia, a z wystającą ponad dziąsło koroną łączy się poprzez szyjkę zęba. Korzeń pokryty jest cementem korzeniowym, do którego wnikają włókna ozębnej, która utrzymuje korzeń (a przez to i ząb) w zębodole. Ozębna jest tkanką wchodzącą w skład aparatu zawieszeniowego zęba (parodontu).
Kanał korzeniowy jest elementem strukturalnym w korzeniu zęba, poprzez który pomiędzy jamą zęba znajdującą się w jego koronie a otworem wierzchołkowym korzenia biegną włókna nerwowe, naczynia krwionośne i limfatyczne tworzące miazgę zębową.
Kanały mogą mieć wspólne lub osobne ujścia w korzeniu zębowym. Wyróżnia się:
- kanały główne;
- kanały boczne, które odchodzą od kanałów głównych;
- kanały dodatkowe;
- pseudokanały – kanały, które po oddzieleniu się od kanału głównego biegną jakiś czas samodzielnie, a następnie ponownie włączają się do kanału głównego.
Delta korzeniowa – to odgałęzienia boczne od głównych kanałów zębowych, które tworzą się w okolicy, gdzie kanał zębowy uchodzi do otworu wierzchołkowego zęba.
Zęby mogą różnić się:
- liczbą korzeni i czasem ich formowania;
- liczbą kanałów, ich długością i przebiegiem;
- liczbą otworów wierzchołkowych.
Najczęściej po jednym korzeniu mają siekacze centralny i boczny, kły, przedtrzonowce pierwsze i drugie. Zębami wielokorzeniowymi najczęściej są trzonowce drugie.
W trzonowcach pierwszych i drugich wyróżnia się kanały:
- w szczęce: policzkowy przyśrodkowy, policzkowy odśrodkowy i podniebienny;
- w żuchwie: przyśrodkowe i odśrodkowy.
Żuchwa – najważniejsze różnice pomiędzy różnymi typami zębów
- Siekacz centralny – zazwyczaj ma jeden korzeń, choć sporadycznie mogą pojawić się dwa. Zazwyczaj ma też jeden kanał zakończony jednym otworem wierzchołkowym, a kiedy ma dwa kanały, wówczas częściej są one zakończone jednym otworem wierzchołkowym niż dwoma.
- Siekacz boczny – podobnie jak siekacz centralny również najczęściej ma jeden korzeń, choć może sporadycznie mieć dwa. I najczęściej ma też jeden kanał z jednym otworem wierzchołkowym. Jeśli ma dwa kanały, to prawie dwukrotnie częściej zakończone są one dwoma otworami niż jednym. Siekacze boczne w porównaniu do siekaczy centralnych częściej mają dwa kanały zakończone dwoma otworami a nie jednym.
- Kieł – zdecydowana większość egzemplarzy ma tylko jeden korzeń, a dwa korzenie ma zaledwie 2% zębów tego typu. Najczęściej kieł też ma jeden kanał zakończony jednym otworem, choć bardzo rzadko trafiają się egzemplarze mające dwa kanały zakończone dwoma otworami.
- Przedtrzonowiec pierwszy – zazwyczaj ma tylko jeden korzeń. Dwa korzenie występują sporadycznie. Najczęściej też ma jeden kanał z jednym otworem. Jeśli ma dwa kanały, to częściej uchodzą one dwoma otworami niż jednym. W znikomej liczbie przypadków mogą w tym typie zęba pojawić się trzy kanały.
- Przedtrzonowiec drugi – zazwyczaj ma jeden korzeń, sporadycznie dwa, i najczęściej jeden kanał zakończony jednym otworem. Rzadziej niż przedtrzonowiec pierwszy może mieć dwa kanały zakończone dwoma otworami. Podobnie jak przy trzonowcu pierwszym, tutaj również tylko sporadycznie pojawiają się zęby z trzema kanałami.
- Trzonowiec pierwszy – zdecydowanie najczęściej ma zaledwie jeden korzeń. W dwa korzenie może być zaopatrzone jedyne niecałe 2% przypadków. Najczęściej ten typ zębów ma trzy kanały zębowe. Nieco rzadziej trafiają się egzemplarze z czterema kanałami a najrzadziej trzonowiec pierwszy dwukanałowy.
- Trzonowiec drugi – w przeciwieństwie do wszystkich poprzednich typów zębów najczęściej występuje w wariancie dwukorzeniowym. Najrzadziej (bo zaledwie 1 egzemplarz na 100) trafiają się zęby tego typu w wariancie trzykorzeniowym.
Leczenie kanałowe ma uratować przed ekstrakcją ząb nienadający się do leczenia inną metodą, a jednocześnie zlikwidować chorą tkankę wypełniającą komorę zęba i kanały korzeniowe. Bakterie, które zasiedlają chory ząb, to szczepy o dużej szkodliwości dla ogólnego zdrowia organizmu. Po przedostaniu się do krwiobiegu mogą wywołać odzębową chorobę odogniskową nawet w odległych od jamy ustnej narządach oraz na tyle skutecznie zakłócić homeostazę, czyli równowagę wewnętrzną organizmu, że doprowadzić to może to powstania lub zaostrzenia choroby układowej czy też rozwoju ogólnoustrojowego zakażenia krwi.
Do naszego gabinetu Dentysta.eu w Gliwicach zgłaszają się pacjenci, którzy domagają się ekstrakcji zęba wyleczonego kanałowo i nie powodującego powikłań. Jako powód podają, że dotarły do nich informacje, iż leczenie endodontyczne jest szkodliwe, gdyż nie likwiduje wszystkich bakterii i w ten sposób stwarza zagrożenie dla zdrowia ogólnego. Niewątpliwie – martwy ząb, który nadal jest siedliskiem bakterii, stanowi potencjalne zagrożenie dla zdrowia całego organizmu. Dotychczas nie było jednak metody na to, aby sprawdzić, czy przeleczony kanałowo ząb faktycznie może stanowić zagrożenie dla zdrowia ogólnego. Powszechnie stosowana diagnostyka RTG, choć jest niewątpliwie bardzo użytecznym narzędziem do obrazowej oceny zdrowia tkanek, nie wykrywa jednak obecności bakterii i wytwarzanych przez nie toksyn. Pojawił się jednak OroTox – opracowany przez niemieckich naukowców całkowicie bezbolesny i dokładny test, który w ciągu dosłownie 5 minut odpowie na pytanie, czy wyleczony kanałowo ząb (lub zęby) może być źródłem zakażenia. To pierwszy na świecie test tego typu.
OroTox można wykonać w gabinecie Dentysta.eu i na podstawie wyniku badania podjąć wyważoną decyzję, co robić dalej z zębem podejrzewanym o powodowanie zagrożenia dla organizmu: usunąć, czy wykonać ponowne leczenie kanałowe i założyć nowe wypełnienie stomatologiczne.
OroTox – jak przebiega test na toksyny bakteryjne?
OroTox to krótki, bezbolesny test polegający na pobraniu próbki materiału biologicznego z kieszonki dziąsłowej przy konkretnym zębie, poddaniu jej reakcji ze specjalnie dobranymi czynnikami chemicznymi i ocenie zagrożenia obecnością oraz aktywnością patogennych bakterii na podstawie porównania barwy powstałej w badanym materiale z kolorowym wzornikiem.
Wynik otrzymuje się już po 5 minutach od połączenia próbki biologicznej z chemicznym reagentem. Zabarwienie informuje o obecności niebezpiecznych bakterii; z kolei natężenie koloru dostarcza obrazowej informacji o ilości toksyn, a przez to – pośrednio – o ilości i aktywności patogennych szczepów.
Test jest dostępny w dwóch wersjach: Więcej
wiesz, że...
dentysta.eu
- Ostatni dzwonek, aby tanio wymienić plomby amalgamatowe na lepsze i zdrowsze
- Co pacjenci sądzą o dentystach i jak (nie)wiele na ten temat wiedzą stomatolodzy
- Zapowiedź wyników badania – czego oczekują pacjenci i co dentyści wiedzą o pacjentach
- Pacjenci – widma prześwietleni: wyniki ankiety o umawianiu wizyt
- Wyniki ankiety „Uśmiech a status społeczny”
forum
u nas!
 Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
 Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
 Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
 Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń
Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń

