Wyniki dla: miazga zęba
Komórki macierzyste w stomatologii – możliwości zastosowania w praktyce – część 2.
Po naukowym wstępie zagadnienia możliwości hodowli zębów, które omawialiśmy w tym temacie, prezentujemy możliwości zastosowania w praktyce. Komórki macierzyste z zębów wykorzystuje się obecnie w wielu obszarach stomatologii i medycyny, często w połączeniu z tzw. inżynierią tkankową, gdzie stosuje się różnego rodzaju ażurowe konstrukcje (z metalu lub biosyntetyku), wszczepiane w ciało i przeznaczone do zasiedlenia komórkami macierzystymi. Jest to baza do odtworzenia utraconych/zniszczonych tkanek lub narządów. Same komórki macierzyste lub w połączeniu ze zdobyczami inżynierii tkankowej wykorzystywane są – lub testuje się ich zastosowanie – w następujących obszarach[1]: Więcej
Kanały korzeniowe i korzenie zębowe – kompendium wiedzy
Korzeń zębowy i kanał zębowy nie są pojęciami tożsamymi. Przygotowaliśmy treściwe kompendium wiedzy na temat tych elementów budowy zębów. Dzięki temu opracowaniu stanie się jasne, dlaczego Kowalski płaci za leczenie kanałowe mniej niż Iksiński, choć terapii endodontycznej u każdego z nich poddawany jest ząb o tym samym numerze w systemie oznaczania uzębienia u człowieka.
Anatomia zęba jest skomplikowana. To dlatego właśnie koszt leczenia endodontycznego dotyczący tego samego typu zęba u dwóch osób może być różny – gdyż liczba korzeni i kanałów korzeniowych dla danego typu zęba nie jest stała, przebieg kanałów korzeniowych oraz ich długości nie są identyczne, a ponadto na przebieg leczenia mogą mieć wpływ nieprawidłowości w budowie, liczbie czy uformowaniu korzenia zębowego lub kanału korzeniowego.
Ząb zbudowany jest z trzech głównych elementów: korony, która wystaje ponad dziąsło, korzenia zagłębionego w przyzębiu i szyjki łączącej koronę z korzeniem. We wnętrzu korzenia zlokalizowany jest kanał korzenia zęba (kanał korzeniowy) – w zależności od typu zęba jeden lub więcej. Z kolei wnętrze kanału korzeniowego wypełnione jest miazgą.
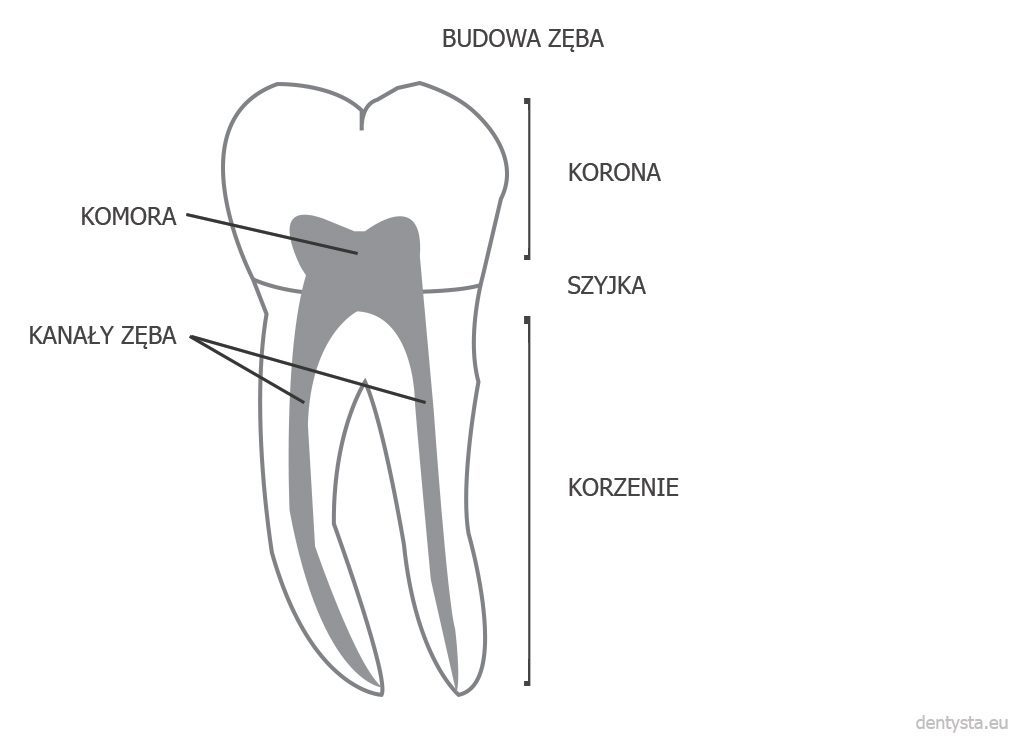
Liczba korzeni zębowych jest charakterystyczna dla danego typu zęba, ale liczba kanałów zębowych jest już uznawana za cechę osobniczą i zależną od konkretnego zęba w szczęce lub w żuchwie. Przykładowo: pierwszy trzonowiec w szczęce Kowalskiego może mieć 4 kanały główne (co jest najbardziej typową sytuacją dla tego typu zęba), natomiast u jego sąsiada Iksińskiego w tym samym zębie (też w szczęce) będzie aż 5 kanałów (co akurat w przypadku trzonowców pierwszych szczęki jest rzadkością, ale się zdarza). Z kolei Nowak będzie miał jedynie 3 kanały główne w trzonowcu, ale liczba kanałów bocznych będzie spora, a delta korzeniowa – rozbudowana i skomplikowana. U każdej z wymienionych osób kanały korzeniowe w zębie będą miały inny przebieg i zakrzywienie.
Przyjrzyjmy się czynnikom dotyczącym korzeni i kanałów zębowych, które mają wpływ na przebieg i koszt leczenia kanałowego.
Korzenie, kanały zębowe, delta zębowa – definicje
Korzeń to część zęba zakończona w szczytowej części otworem wierzchołkowym, która tkwi w zębodole i jest zagłębiona w tkankach przyzębia, a z wystającą ponad dziąsło koroną łączy się poprzez szyjkę zęba. Korzeń pokryty jest cementem korzeniowym, do którego wnikają włókna ozębnej, która utrzymuje korzeń (a przez to i ząb) w zębodole. Ozębna jest tkanką wchodzącą w skład aparatu zawieszeniowego zęba (parodontu).
Kanał korzeniowy jest elementem strukturalnym w korzeniu zęba, poprzez który pomiędzy jamą zęba znajdującą się w jego koronie a otworem wierzchołkowym korzenia biegną włókna nerwowe, naczynia krwionośne i limfatyczne tworzące miazgę zębową.
Kanały mogą mieć wspólne lub osobne ujścia w korzeniu zębowym. Wyróżnia się:
- kanały główne;
- kanały boczne, które odchodzą od kanałów głównych;
- kanały dodatkowe;
- pseudokanały – kanały, które po oddzieleniu się od kanału głównego biegną jakiś czas samodzielnie, a następnie ponownie włączają się do kanału głównego.
Delta korzeniowa – to odgałęzienia boczne od głównych kanałów zębowych, które tworzą się w okolicy, gdzie kanał zębowy uchodzi do otworu wierzchołkowego zęba.
Zęby mogą różnić się:
- liczbą korzeni i czasem ich formowania;
- liczbą kanałów, ich długością i przebiegiem;
- liczbą otworów wierzchołkowych.
Najczęściej po jednym korzeniu mają siekacze centralny i boczny, kły, przedtrzonowce pierwsze i drugie. Zębami wielokorzeniowymi najczęściej są trzonowce drugie.
W trzonowcach pierwszych i drugich wyróżnia się kanały:
- w szczęce: policzkowy przyśrodkowy, policzkowy odśrodkowy i podniebienny;
- w żuchwie: przyśrodkowe i odśrodkowy.
Żuchwa – najważniejsze różnice pomiędzy różnymi typami zębów
- Siekacz centralny – zazwyczaj ma jeden korzeń, choć sporadycznie mogą pojawić się dwa. Zazwyczaj ma też jeden kanał zakończony jednym otworem wierzchołkowym, a kiedy ma dwa kanały, wówczas częściej są one zakończone jednym otworem wierzchołkowym niż dwoma.
- Siekacz boczny – podobnie jak siekacz centralny również najczęściej ma jeden korzeń, choć może sporadycznie mieć dwa. I najczęściej ma też jeden kanał z jednym otworem wierzchołkowym. Jeśli ma dwa kanały, to prawie dwukrotnie częściej zakończone są one dwoma otworami niż jednym. Siekacze boczne w porównaniu do siekaczy centralnych częściej mają dwa kanały zakończone dwoma otworami a nie jednym.
- Kieł – zdecydowana większość egzemplarzy ma tylko jeden korzeń, a dwa korzenie ma zaledwie 2% zębów tego typu. Najczęściej kieł też ma jeden kanał zakończony jednym otworem, choć bardzo rzadko trafiają się egzemplarze mające dwa kanały zakończone dwoma otworami.
- Przedtrzonowiec pierwszy – zazwyczaj ma tylko jeden korzeń. Dwa korzenie występują sporadycznie. Najczęściej też ma jeden kanał z jednym otworem. Jeśli ma dwa kanały, to częściej uchodzą one dwoma otworami niż jednym. W znikomej liczbie przypadków mogą w tym typie zęba pojawić się trzy kanały.
- Przedtrzonowiec drugi – zazwyczaj ma jeden korzeń, sporadycznie dwa, i najczęściej jeden kanał zakończony jednym otworem. Rzadziej niż przedtrzonowiec pierwszy może mieć dwa kanały zakończone dwoma otworami. Podobnie jak przy trzonowcu pierwszym, tutaj również tylko sporadycznie pojawiają się zęby z trzema kanałami.
- Trzonowiec pierwszy – zdecydowanie najczęściej ma zaledwie jeden korzeń. W dwa korzenie może być zaopatrzone jedyne niecałe 2% przypadków. Najczęściej ten typ zębów ma trzy kanały zębowe. Nieco rzadziej trafiają się egzemplarze z czterema kanałami a najrzadziej trzonowiec pierwszy dwukanałowy.
- Trzonowiec drugi – w przeciwieństwie do wszystkich poprzednich typów zębów najczęściej występuje w wariancie dwukorzeniowym. Najrzadziej (bo zaledwie 1 egzemplarz na 100) trafiają się zęby tego typu w wariancie trzykorzeniowym.
W naszym gabinecie spotykamy się z opiniami pacjentów, jakoby leczenie kanałowe było niebezpieczne. Twierdzenie to stało się ostatnio dość medialne – pacjenci potwierdzają je materiałami znalezionymi w sieci, m.in. filmami paradokumentalnymi. W tym artykule przedstawiamy, jak wygląda prawda dotycząca bezpieczeństwa leczenia endodontycznego.
Celem leczenia kanałowego jest ratowanie zęba przed ekstrakcją. Wprawdzie konsekwencją procedury jest pozostawienie w szczęce martwego tworu, ale jeśli zabieg endodontyczny został wykonany poprawnie, ów martwy już ząb nie jest – jak twierdzą propagatorzy negatywnych opinii na temat leczenia kanałowego – siedliskiem silnie zjadliwych bakterii i źródłem zakażenia, które może objąć cały organizm.
Poprawnie wykonane leczenie kanałowe – co to oznacza?
Prawidłowo wykonana procedura leczenia endodontycznego powinna zawierać następujące elementy:
- Wywiad medyczny i diagnostyka obrazowa wykonana przed podjęciem jakichkolwiek działań medycznych w obrębie chorego zęba – bez tego ani rusz! Idealnie, jeśli będzie to obrazowanie wykonane przy użyciu technologii CBCT, o której więcej zostało napisane w osobnym artykule. Dzięki temu narzędziu dentysta zyskuje znakomity obraz obszaru, który ma być leczony. Dotyczy to zarówno obrazu zęba, jego korzeni, ale także tkanek okołowierzchołkowych – bardzo ważnych dla stabilizacji zęba i dla bezpieczeństwa mikrobiologicznego organizmu.
- Zasadnicze leczenie kanałowe przeprowadzone pod mikroskopem, z dokładnym oczyszczeniem, odkażeniem i wypełnieniem wszystkich kanałów korzeniowych na całej ich długości i bez przepchnięcia zakażonej miazgi, środków dezynfekujących i materiału wypełniającego poza otwór wierzchołkowy. Tylko tak wykonana procedura oczyszczania i wypełniania kanałów uznawana jest w nowoczesnej stomatologii za standard zapewniający zarówno bezpieczeństwo, jak i skuteczność leczenia.
- Diagnostyka obrazowa kontrolna w trakcie leczenia, po zabiegu i ramach monitorowania zmian w przyzębiu – takie postępowanie gwarantuje wgląd w to, co się dzieje w obszarze poddanym leczeniu kanałowemu. Dzięki temu dentysta może natychmiast zareagować na ewentualne niepokojące symptomy, które mogłyby świadczyć o zagrożeniu dla zdrowia tkanek przyzębia lub początkach rozwoju zakażenia ogólnego.
Część teoretyczna (4 godziny)
Zajęcia teoretyczne mają na celu przekazanie wiedzy w zakresie precyzyjnego planowania leczenia oraz wskazań do zastosowania stałych uzupełnień protetycznych takich jak korony. Zaprezentowane zostaną możliwe bliskie i odległe powikłania związane z nieprawidłowym planowaniem.
- Czy opracowanie diagnostyczne jest zawsze potrzebne?
- Zastosowanie matrycy silikonowej.
- Właściwy plan leczenia protetycznego kluczem do długoczasowego sukcesu – aspekty mechaniczne i biologiczne właściwego zaprojektowania uzupełnień oraz wkomponowania ich w układ stomatognatyczny – czy zawsze estetyka gra podstawową rolę przed funkcją, czy może pewien to być kompromis?
- Badanie pacjenta i zasady okluzji uzupełnień stałych.
- Znaczenie i kontrola przyzębia – dziąsło brzeżne i zespolone, ochrona brodawki dziąsłowej, stany zapalne, leczenie zachowawcze czy sterowana regeneracja?
- Zgryz urazowy i związane z nim możliwe powikłania w leczeniu protetycznym.
- Opracowanie zębów z żywą miazgą pod uzupełnienia metalowo-ceramiczne (korony).
- Wskazania i przeciwwskazania.
- Zasady opracowania i techniki szlifowania.
- Dobór narzędzi rotacyjnych.
- Przygotowanie tkanek miękkich i wykonanie wycisku.
- Retrakcja dziąsła – techniki i materiały – czy retrakcja jest zawsze potrzebna?
- różne sposoby zabezpieczania dziąsła przed wyciskiem,
- jakie materiały należy stosować w celu uzyskania prawidłowych wycisków do uzupełnień stałych.
- Mosty protetyczne – zasady projektowania i opracowywania filarów.
Część praktyczna (4 godziny)
Zajęcia praktyczne mają na celu przekazanie wiedzy w zakresie procedury zabiegowej dotyczącej możliwie atraumatycznego opracowania zębów pod pojedyncze stałe uzupełnienia protetyczne.
- Optymalna pozycja pracy.
- Kontrola narzędzi rotacyjnych.
- Praca w powiększeniu – czego oko nie widzi…
- Zastosowanie matrycy silikonowej.
- Technika szlifowania – czy zawsze stopień?
- Opracowanie jednego zęba pod pojedyncze uzupełnienie lane licowane porcelaną (korona).
- Zabezpieczenie opracowanego zęba – techniki i preparaty.
- Opracowanie jednego zęba pod uzupełnienie całoceramiczne.
- Opracowanie dwóch zębów pod most.
- Technika szlifowania.
- Sposoby oceny równoległości filarów.
- Zabezpieczenie opracowanego zęba.
- Uzupełnienia tymczasowe – wykonywane zostaną mosty tymczasowe metodą bezpośrednią.
Każdy z uczestników szkolenia otrzyma model wydrukowany na drukarce 3D z wzorcowo oszlifowanymi zębami – pokazujący różne rodzaje stopni.
Każdy z uczestników szkolenia otrzyma film demonstrujący poprawną technikę szlifowania oraz protokół postępowania.
Wszystkim uczestnikom kursu zapewniamy:
- Indywidualne, w pełni wyposażone stanowisko pracy (mikrosilnik, końcówka przyspieszająca, głowa fantomowa).
- Małą, kameralną grupę (max. 12 osób) umożliwiającą bezpośredni kontakt z wykładowcą.
- Zestaw wierteł stomatologiczny rekomendowany przez wykładowcę (do zabrania po zakończeniu szkolenia).
- Wszystkie materiały niezbędne do przeprowadzenia zajęć praktycznych.
- Dla chętnych, podczas kursu będzie możliwość dobrania oraz pracy w lupach stomatologicznych PeriOptix Adidas.
Współczesna stomatologia skupiona jest na ratowaniu zębów. Dzięki nowoczesnym metodom można obecnie leczyć zęby, które jeszcze dekadę, dwie dekady temu przeznaczono by do usunięcia. Ostatnią z możliwości nowoczesnej stomatologii na uratowanie zęba jest leczenie kanałowe, zwane też leczeniem endodontycznym. Przeprowadza się je przy nieodwracalnych uszkodzeniach miazgi (tzw. pulpopatie nieodwracalne), czyli takich, w których uszkodzeń miazgi – pomimo tego, że tkanka ta nie jest martwa we wszystkich obszarach zęba– nie da się wyleczyć metodami biologicznymi. Można jedynie usunąć tkankę w całości, a w jej miejsce zastosować materiał precyzyjnie wypełniający pustą komorę zęba i kanały korzeniowe – również puste.
Leczenie kanałowe zębów przeprowadzane może być u dorosłych i u dzieci. Z tym, że o ile najczęstszą przyczyną leczenia endodontycznego u dorosłych jest silne zniszczenie tkanek zęba wraz z zębiną i miazgą, o tyle u dzieci najczęstszym powodem interwencji endodonty jest uraz. Z badań przeprowadzonych na Uniwersytecie Medycznym w Łodzi wynika, że leczenie kanałowe trzeba było zastosować aż u 1/4 dzieci, u których doszło do urazu zębów.
Leczenie kanałowe – misja ratująca ząb
Nadrzędnym celem leczenia endodontycznego jest zawsze uratowanie zęba, czyli doprowadzenie go do takiego stanu, aby nadal tkwił w kości przyzębia i nie był ogniskiem zakażenia. Osiąga się to przez usunięcie zmienionej chorobowo tkanki i eliminację bakterii znajdujących się z kanałach korzeni zębowych oraz w komorze zęba. Po leczeniu kanałowym ząb jest martwy, ale dzięki temu, że pozostaje w szczęce, nadal spełnia bardzo ważne funkcje. Przede wszystkim uczestniczy w procesie rozdrabniania pokarmu oraz zajmuje przestrzeń – w efekcie udaje się zachować ciągłość uzębienia w łuku zębowym, kompletny uśmiech i dobre warunki okluzyjne (czyli odpowiedzialne za zwarcie zębów). Prawidłowo przeleczony kanałowo i odpowiednio opracowany ząb może też posłużyć jako filar, na którym wsparte będzie uzupełnienie protetyczne.
Dobrze przeprowadzone leczenie kanałowe jest gwarancją, że ząb posłuży jeszcze przez długie lata. Jeśli interwencja endodonty była niedokładna lub ząb był nieprawidłowo leczony, konsekwencje mogą być poważne:
- usunięcie zęba;
- konieczność powtórzenia leczenia kanałowego (tzw. reendo);
- zakażenie tkanek okołowierzchołkowych zęba (bywa bardzo bolesne i z bardzo burzliwym przebiegiem);
- odzębowe zakażenie i choroba odogniskowa, której ogniska wtórne mogą utworzyć się np. w sercu czy w nerkach albo też bakterie mogą zainfekować tkanki zębów sąsiadujących z chorym egzemplarzem.
Tradycyjne czy nowoczesne leczenie kanałowe?
Od pewnego czasu mówi się o leczeniu endodontycznym tradycyjnym, czyli wymagającym kilku a nawet kilkunastu wizyt, oraz o nowoczesnym leczeniu kanałowym zębów, realizowanym bardzo często podczas jednej wizyty. Rozdział ten jest nieco sztuczny, gdyż niezależnie od tego, czy leczenie kanałowe wykonywane jest w sposób tradycyjny czy nowoczesny, zawsze przebiega według tego samego schematu:
- otwarcie zęba;
- oczyszczenie komory zęba i kanałów korzeniowych z zalegających w nich zniszczonych próchnicą tkanek i bakterii oraz opracowanie pozostałych tkanek zęba;
- dezynfekcja oczyszczonych kanałów zębowych i komory;
- szczelne wypełnienie kanałów korzeniowych najczęściej płynną gutaperką;
- odbudowa korony zęba plombami polimerowymi lub nowoczesnymi uzupełnieniami typu inlay, onlay.
Chcesz zachować jasność myślenia, bystry wzrok i ostry węch? Zadbaj o zęby! Próchnica i zapalenia dziąseł oraz przyzębia to najczęstsze schorzenia jamy ustnej, których obecność może skutkować tak poważnymi powikłaniami, jak choroby mózgu, zatok czy oczu. Wiedziano o tym już w starożytności – dawni mieszkańcy Asyrii, Egiptu czy Babilonu łączyli chore zęby z poważnymi schorzeniami innych narządów. Przypadek ślepoty będącej wynikiem zębopochodnej przetoki oczodołowej opisano już wiele dekad temu także w polskiej literaturze – w jednej z pierwszych prac na temat związków między chorobami jamy ustnej a schorzeniami innych narządów („O jasnej ślepocie od zepsutego zęba” autorstwa Gałęzowskiego)[i]. Niebezpiecznym związkom między chorobami jamy ustnej a schorzeniami ogólnymi lub tkankowymi nie poświęcano jednak zbyt wiele uwagi. Trzeba było aż śmierci od chorego zęba, w dodatku nie byle kogo, bo amerykańskiego prezydenta Theodora Roosvelta, aby w 1919 t. nastąpił zwrot w tej sprawie. Był on na tyle gwałtowny, że można go przyrównać do paniki: zaczęto wtedy masowo usuwać zęby martwe – nawet, jeśli nie było do tego wskazań. Dopiero na początku czwartej dekady XX wieku zrozumiano, że ekstrakcje jedynie martwych zębów nie likwidują niebezpieczeństwa pojawienia się zębopochodnego zakażenia mózgu, zatok czy ślepoty. Bo czynniki odpowiedzialne za te schorzenia zlokalizowane są również w zębach, które z pozoru wyglądają na zdrowe.
Niebezpieczne ogniska pierwotne
Przyczyną zębopochodnych zakażeń, które mogą dotykać inne narządy, w tym te, które znajdują się w obrębie głowy, są bakterie próchnicy (na czele ze szczepami Streptococcus sp.i Staphylococcus sp.) i zapaleń przyzębia (najgroźniejszy gatunek to Porhyromonas gingivalis). Drobnoustroje te, szczególnie licznie znaleźć można w ogniskach pierwotnych, czyli w miejscu, w którym zaczyna się historia stanu zapalnego.
Ogniskiem pierwotnym zakażenia zębopochodnego mogą być:
- zęby z martwą miazgą – miazga może być zmumifikowana lub w rozpadzie zgorzelinowym;
- zęby bez miazgi, przeleczone kanałowo, ale tylko pozornie wyleczone, bo bez wypełnienia kanałów do wierzchołka korzenia;
- korzenie zębowe – z nieprawidłowo przeprowadzoną resekcją wierzchołka korzenia lub pozostawione po usunięciu zęba;
- torbiele;
- stany zapalne – w tkankach okołowierzchołkowych, w kości przyzębia, związane z nieprawidłowym wyrzynaniem się zębów, ciałem obcym.
Leczenie kanałowe zęba
Bardzo często leczenie kanałowe jest jedyną formą leczenia, która ratuje zęby przed usuwaniem. Jeśli ktoś nie będzie chciał się zmagać z martwica to na pewno warto się na takie leczenie zdecydować. Polega na tym, że usuwa się zniszczoną miazgę, w której miejsce w korzenie wprowadza się specjalnie przygotowany materiał..
Leczenie endodontyczne – przyczyny
O konieczności leczenia w taki sposób decydować będzie zniszczona miazga, która będzie pod wpływem silnych drażniących czynników, które doprowadzą do pojawienia się stanu zapalnego. To on prowadzić będzie do problemów z martwicą. Czynnikami drażniącymi często będą również ubytki próchniczne, które są mocno rozwinięte czasami obumarcie będzie również następowało przez uraz mechaniczny. Złamanie korony, nadmierne obciążenie czy też uderzenie zęba. ząb, który wymaga leczenia kanałowego nie zawsze będzie nas bolał, ponieważ każdy ma inny próg bólu. Jednocześnie jednak warto wykonywać regularne kontrole by unikać problemów z uzębieniem.
Zapalenie miazgi zęba
Najczęściej, jeśli miazga jest w stanie zapalnym to jednak cyklicznie pojawiać się będzie silny ból. Dodatkowo ten ból może się zmieniać. Pojawia się nadwrażliwość na gorące oraz zimne pokarmy. Jeśli dochodzić będzie do martwicy nerwu dojdzie do tego, że bakterie zniszczą miazgę i pojawi się zgorzelą. Będzie się objawiać przede wszystkim w nocy dodatkowo można mieć takie uczucie, że ząb jest zbyt wysoki i zaczyna nam wychodzić z zębodołów. Przyczyną bólu będzie nie sama miazga, ale pojawiające się gazy, co związane jest bezpośrednio z tym, że nie mają one ujścia i zaczynają mocno naciskać na tkanki w okolicy wierzchołka korzenia a to powoduje ból. Wtedy właśnie pojawia się również zapalenie okołowierzchołowe. Leczenie zgorzeli miazgi inaczej niż w stanie zapalnym będzie dłuższe i niesie większe ryzyko za sobą.
Jeśli mamy problem z głęboką próchnicą przez parę miesięcy będzie można unikać leczenia przez specjalną plombę z tlenkiem cynku, która charakteryzuje się leczniczym działaniem. Wpływa skutecznie na regenerację miazgi. Nie zawsze da to zadowalający efekt. Czasami ząb i tak musi być poddawany leczeniu kanałowemu. Warto je wykonać i uratować zęba, ponieważ dzięki temu będzie on silniejszy.
Ból zęba zawsze jest powodem do niepokoju. Świadczy bowiem o tym, że z uzębieniem dzieje się coś niedobrego. Co – to może stwierdzić zazwyczaj tylko dentysta po dokładnym badaniu. Dlatego też każdy ból zęba jest wskazaniem do niezwłocznej wizyty w gabinecie. Często jednak odwlekamy moment pójścia do stomatologa – w nadziei, że ból zęba minie sam, a swoją wytrzymałość na przykre doznania wspomagamy doraźnie środkami przeciwbólowymi. Rekordziści potrafią tak funkcjonować całymi tygodniami. I rzeczywiście: bywa, że ból zęba ustępuje samoistnie, zmniejsza się jego nasilenie lub zmienia jego charakter i dokuczliwość. To jednak – wbrew pozorom – nie jest wiadomość dobra, ale taka, która powinna wzbudzić jeszcze większy niepokój, niż sam ból zęba.
Ból zęba znika lub zanika najczęściej z powodu:
- przejścia ostrego stanu zapalnego w przewlekły
- obumarcia miazgi
- powiększenia się powierzchni stanu zapalnego w miazdze i/lub otwarcia komory zęba z toczącym się wewnątrz niszczącym procesem.
Kiedy odczuwamy ból zęba, reagujemy na działanie bodźca, który podrażnił znajdujące się w zębie zakończenia nerwowe. Powstaje impuls nerwowy, który przez neurony połączone synapsami dociera do mózgu. Tam następuje przetworzenie uzyskanej informacji i odpowiedź w postaci odczuwania bólu. Ból jest jedyną reakcją zęba na docierające do niego bodźce – niezależnie od tego, czy mają one charakter chemiczny, fizyczny czy termiczny.
Zewnętrzne warstwy zęba są twarde i zmineralizowane. Wrażliwości czuciową wykazuje zębina, którą w nieuszkodzonym, zdrowym zębie w górnej jego części przykrywa dużo twardsze od niej szkliwo, a w dolnej – cement, oraz położona pod zębiną i w centrum zęba miazga – żywa, bogato unerwiona tkanka.
Nie znamy jeszcze ostatecznego wyjaśnienia, dlaczego zębina, również zaliczana do tkanek twardych zęba i zdecydowanie słabiej unerwiona niż leżąca pod nią miazga, jest wrażliwa na bodźce. Istnieje kilka teorii na ten temat. Każda wiąże wrażliwość tej tkanki z procesami zachodzącymi w znajdujących się w niej kanalikach zębinowych.
Jeśli bólowy impuls nerwowy powstał w zębinie, może on świadczyć o:
Stres to biologiczny stan napięcia organizmu, wywoływany przez różne bodźce somatyczne i/lub psychiczne zwane stresorami. W wyniku występowania czynników stresowych organizm uruchamia złożone reakcje przystosowawcze. Stres może mieć pozytywny wpływ na organizm, jeśli występuje krotko, np. odruch oddalania się od miejsca nagłego huku. Jeżeli stres działa długotrwale ma charakter niszczący. Stres wywołuje nie tylko objawy natury psychicznej, ale także objawy ze strony ze strony układu ruchowego, sercowo-naczyniowego, wewnątrzwydzielniczego, odpornościowego, współczulnego i przywspółczulnego.
Stres można podzielić na trzy etapy:
1) Faza wstępna – Etap ten może trwać stosunkowo długo (np. rozmowa kwalifikacyjna, egzamin) lub krócej ( np. nagły huk). Fazę tę kontroluje układ przywspółczulny, głównie poprzez nerw błędny. Dochodzi do zwolnienia pracy układu krążenia oraz przemiany materii.
2) Ostra faza alarmowa – Jest to główny etap reakcji stresowej dominuje układ współczulny. W fazie tej dochodzi do wzrostu ciśnienia i przyspieszenia akcji serca.
3) Faza wypoczynku – Etap ten polega na stopniowym powrocie funkcji układu krążenia i przemiany materii do stanu sprzed wystąpienia reakcji stresowej. Dochodzi do obniżenia napięcia w układzie współczulnym.
W przypadku występowania długotrwałego stresu w organizmie zachodzą zmiany biologiczne nazywane ,, ogólnym zespołem przystosowania”
• Faza 1 – reakcja alarmowa jest aktywowana przez stresor, a siła obronna organizmu maleje
• Faza 2 – faza odporności – następuje przystosowanie do warunków długotrwałego stresu przez zmianę funkcji wielu narządów, m. in. wzrost ciśnienia, przyspieszenie akcji serca
• Faza 3 – występuje ogólne wyczerpanie, uczucie ciągłego zmęczenia, dochodzi do obniżenia odporności i częstszego zapadania na choroby, ze względu na niską odporność i upośledzenie funkcji obronnych rośnie ryzyko chorób nowotworowych, ponieważ organizm nie jest w stanie wyeliminować wszystkich nieprawidłowo zmienionych komórek, które powstają każdego dnia.
Długotrwałe sytuacje stresowe wyzwalają stan napięcia emocjonalnego oraz wzmagają napięcie i aktywność mięśniową. Przewlekły wzrost napięcia mięśniowego wywołuje bóle głowy, które lokalizują się najczęściej w okolicach skroni 70%, czoła i ciemienia 65%, pod potylicą (z tyłu głowy) 46%. Mogą występować także bóle okolic twarzy i szyi oraz stawu skroniowo-żuchwowego. Bóle na tle stanów emocjonalnych mogą pojawiać się w jednej lub kilku różnych okolicach głowy równocześnie, odosobniony ból głowy obserwuje się tylko w okolicach skroniowej i czołowej. Lokalizacja bólu pokrywa się z umiejscowieniem mięśni żucia:
• mięśni skroniowych
• mięśnia naczasznego
• mięśni skrzydłowych bocznych
• mięśni skrzydłowych przyśrodkowych
• mięśni żwaczy
• mięśni podpotylicznych
Organizm odreagowuje sytuacje stresowe za pomocą reakcji ruchowych – jest to proces odgórnie zaprogramowany. Narząd żucia, który został nadmiernie obciążony silnymi bodźcami wywołującymi stres usiłuje odreagować taką sytuację poprzez wykonanie niecelową czynności ruchowej – parafunkcji. Parafunkcje można podzielić na zwarciowe, które odbywają się poprzez wzajemny kontakt zębów, takie jak ich zaciskanie oraz zgrzytanie nimi; oraz niezwarciowe, które są nawykami ruchowymi i mają miejsce bez wzajemnego kontaktu zębów, takie jak obgryzanie paznokci,skórek wokół paznokci, żucie gumy, nagryzanie przedmiotów, np. ołówków, długopisów itp., oraz nagryzanie warg. Uważa się, że parafunkcje są odpowiedzialne za schorzenia w obrębie jamy ustnej u 40-50% dzieci oraz 60-80% młodzieży i osób dorosłych.
wiesz, że...
dentysta.eu
- Ostatni dzwonek, aby tanio wymienić plomby amalgamatowe na lepsze i zdrowsze
- Co pacjenci sądzą o dentystach i jak (nie)wiele na ten temat wiedzą stomatolodzy
- Zapowiedź wyników badania – czego oczekują pacjenci i co dentyści wiedzą o pacjentach
- Pacjenci – widma prześwietleni: wyniki ankiety o umawianiu wizyt
- Wyniki ankiety „Uśmiech a status społeczny”
forum
u nas!
 Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
 Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
 Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
 Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń
Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń

