Wyniki dla: okostna
Celem znieczulenia przewodowego jest odwracalne przerwanie przewodnictwa w pniach nerwowych. Częściej wykonuje się znieczulenie okołonerwowe, w którym lek znieczulenia miejscowego podawany jest w okolicę pnia nerwu (zniesienie czucia następuje po kilku minutach). Znieczulenie donerwowe powoduje natychmiastowe zniesienie przewodnictwa, ale bywa bolesne dla pacjenta (anestetyk podawany bezpośrednio w pień nerwu).
Prawidłowe wykonanie znieczulenia przewodowego wymaga znajomości punktów topograficznych, wykorzystywanych podczas ustalania przebiegu nerwów i naczyń znieczulanego obszaru.
Znieczulenie przewodowe – rodzaje i zakresy
Celem wykonywania znieczulenia przewodowego w obrębie żuchwy jest uzyskanie odwracalnego przerwania przewodnictwa w pniach:
- nerwu zębodołowego dolnego
- nerwu językowego
- nerwu policzkowego
- nerwu bródkowego.
Znieczulenie przewodowe w obrębie szczęki umożliwia wyłączenie przewodnictwa nerwowego w obrębie:
- nerwu podoczodołowego
- gałęzi zębodołowych górnych tylnych nerwu zębodołowego górnego
- nerwu podniebiennego większego
- nerwu nosowo-podniebiennego.
Zakresy znieczulenia:
- nerwu zębodołowego dolnego: dolna warga, trzon i zębodołowa część żuchwy, śluzówka po wewnętrznej powierzchni żuchwy (oprócz fragmentu od dystalnej połowy drugiego przedtrzonowca do mezjalnej połowy drugiego trzonowca), a także skóra wargi dolnej i podbródek
- nerwu językowego: połowa języka oraz śluzówka i okostna wewnętrznej powierzchni trzonu żuchwy
- nerwu policzkowego: śluzówka dystalnej połowy drugiego przedtrzonowca do mezjalnej połowy drugiego trzonowca
- nerwu bródkowego: śluzówka policzkowa od otworu bródkowego do linii pośrodkowej, skóra wargi dolnej oraz podbródek
- nerwu podoczodołowego: siekacze górne, kieł i przedtrzonowce (również śluzówka wyrostka zębodołowego w ich pobliżu) oraz warga górną i skrzydełko nosa
- nerwu podniebiennego większego: tylna część podniebienia twardego i tkanki miękkie do mezjalnej powierzchni pierwszego przedtrzonowca przyśrodkowo do linii pośrodkowej
- nerwu nosowo-podniebiennego: przednia część podniebienia twardego, tkanki (miękkie, twarde) od mezjalnej powierzchni prawego pierwszego przedtrzonowca do mezjalnej powierzchni lewego pierwszego przedtrzonowca
- gałęzi zębodołowych górnych tylnych nerwu zębodołowego górnego – na guz szczęki: miazga górnych trzonowców (jeśli brak nerwu zębodołowego górnego środkowego – również drugi przedtrzonowiec) i śluzówka wyrostka zębodołowego w ich okolicy.
W literaturze istnieje wiele klasyfikacji chorób tkanek okołowierzchołkowych (okw.); starsze proponują podział histopatologiczny – np. klasyfikacja Geurtsena czy Wilgi, którą przez lata stosowano w polskiej stomatologii. Jednak w oparciu o objawy kliniczne nie można rozpoznać dokładnie wszystkich stanów chorobowych wyróżnionych w podziale histopatologicznym. Dowiedziono także, że istnieje spory odsetek niezgodności między rozpoznaniem klinicznym wg klasyfikacji Wilgi a obrazem histopatologicznym.
W 1978 r. Barańska-Gachowska opracowała klasyfikację (z późniejszymi zmianami), która stany chorobowe tkanek okw. dzieli na ostre i przewlekłe.
Klasyfikacja kliniczna i rozwój zapaleń tkanek okw.
Klasyfikacja kliniczna chorób tkanek okw. wg Barańskiej-Gachowskiej wyróżnia zapalenia ostre i przewlekłe. Do zapaleń ostrych należą:
- zapalenie ostre początkowe
- zapalenie ostre ropne (ropień okołowierzchołkowy, ropień podokostnowy, ropień podśluzówkowy).
Do zapaleń przewlekłych tkanek okw. zalicza się:
- zapalenie włókniste
- zapalenie ropne
- zapalenie ziarninowe lub ziarniniak
- torbiel okołowierzchołkowa
- zapalenie z osteosklerozą.
Powstanie reakcji zapalnej i jej nasilenie zależy od bodźca patogennego, czasu jego działania i odporności tkanek okw. Silne bodźce, nawet jeśli ich oddziaływanie trwa krótko, powodują zapalenia ostre. Bodźce słabe działające długo przyczyniają się zwykle do zapaleń pierwotnie przewlekłych. Zapalenia ostre po krótkim czasie (do 7 dni) mogą przechodzić w przewlekłe, a zapalenia przewlekłe mogą ulegać zaostrzeniu. Poszczególne rodzaje ostrych i przewlekłych stanów zapalnych mogą przechodzić z jednej postaci w inną. Więcej
Kość wyrostka zębodołowego to struktura podporowa zęba, złożona z blaszki zbitej wraz z otworami dla naczyń i nerwów, blaszki zewnętrznej zbitej oraz kości gąbczastej (pomiędzy blaszkami). W tkance kostnej, również obrębie wyrostków zębodołowych, zachodzą stałe procesy przebudowy i resorpcji. Po utracie zębów – na skutek utraty bodźców czynnościowych – obserwuje się przewagę procesów resorpcji.
Zanik wyrostka zębodołowego znacznie utrudnia skuteczną rehabilitację protetyczną. Ubytki kości mogą dotyczyć wymiaru wertykalnego, horyzontalnego lub ich kombinacji. Na wielkość zaniku wpływa nie tylko utrata zębów, ale wiele innych czynników, w tym ogólny stan zdrowia, wiek pacjenta, zaburzenia czynności narządu żucia, nawyki dietetyczne i higieniczne.
Kość wyrostka zębodołowego i procesy przebudowy
Kość wyrostka zębodołowego zbudowana jest z części organicznej i nieorganicznej. Część organiczna składa się z komórek kostnych (osteoblastów i osteoklastów), część nieorganiczną tworzą głównie sole wapnia (hydroksyapatyty).
Każda kość złożona jest z (powierzchownej) istoty zbitej i położonej głębiej istoty gąbczastej. Korzeń zęba w zębodole otocza warstewka istoty zbitej. Ściany blaszki zbitej zawierają liczne otworki, tzw. sito zębodołowe, przez które do ozębnej przechodzą naczynia krwionośne i chłonne (blaszka zbita graniczy z ozębną). W stanach chorobowych, np. w ostrych stanach zapalnych tkanek okołowierzchołkowych, wysięk przedostaje się przez sito zębodołowe w głąb kości gąbczastej.
Kość pokryta jest dobrze unerwioną tkanką łączną włóknistą – okostną. Na skutek zrównoważonych procesów resorpcji i nawarstwiania kość ulega ciągłej przebudowie. W warunkach nieprawidłowych nasilona czynność osteoklastów może przyczyniać się do zaniku (osteoporosis) lub resorpcji kości (osteolysis). Zanik obserwowany jest np. w bezzębiu i w chorobach przyzębia, resorpcja towarzyszy ziarniniakom okołowierzchołkowym, torbielom i nowotworom.
Nadczynność osteoblastów albo zahamowanie fizjologicznych procesów niszczenia kości może prowadzić do zagęszczenia utkania kostnego (osteosclerosis). Więcej
Jama ustna to pierwszy odcinek przewodu pokarmowego, otwarty od przodu szparą ust, w którym obywa się mechaniczne rozdrabnianie pokarmu, wstępna obróbka chemiczna, kształtowanie kęsa pokarmowego, który następnie jest połykany. Jama ustna (zwłaszcza wargi, policzki, zęby i język) to także rezonator mowy, który (wraz z krtanią) odpowiada za formowanie dźwięków i wpływa na czystość wymowy. W budowie jamy ustnej wyróżnia się przedsionek (między wargami i zębami) i jamę ustną właściwą (przestrzeń za zębami).
Budowa jamy ustnej
Jama ustna dzieli się na jamę ustną właściwą i przedsionek, które są oddzielone dwoma szeregami zębów: górnym i dolnym (łukami zębowymi). Od przodu ogranicza ją szpara ustna, od tyłu – cieśń gardła, granicę górną tworzą podniebienie twarde i miękkie, a dolną – dno jamy ustnej.
Warga górna i warga dolna ograniczają szparę ust; po bokach łączą się, tworząc kąty ust. Wargi zewnętrzne pokrywa skóra, wewnętrzne – błona śluzowa.
Jamę ustną pokrywa błona śluzowa, której charakter różni się zależnie od lokalizacji i funkcji.
Jama ustna jest zaopatrywana w ślinę przez trzy pary gruczołów ślinowych: ślinianki przyuszne, podżuchwowe i podjęzykowe. Ślinę wydzielają także liczne małe gruczoły ślinowe w błonie śluzowej policzków, podniebienia, warg i języka. Sekrecja dzienna wynosi ok. 1500 ml. Od ilości śliny, jej gęstości i lepkości w dużym stopniu zależy proces samooczyszczania jamy ustnej.
Podniebienie miękkie i twarde
Podniebienie, złożone z podniebienia twardego i miękkiego, ogranicza jamę ustną od góry.
Podniebienie pokryte jest błoną śluzową, w przedniej części dobrze zrośniętą z okostną. W części środkowej, za zębami siecznymi, znajduje się brodawka przysieczna zakrywająca ujście kanału przysiecznego. Przez kanał przysieczny przechodzą nerwy i naczynia zaopatrujące (przede wszystkim nerw nosowo-podniebienny i tętnica nosowo-podniebienna). W płaszczyźnie pośrodkowej podniebienia biegnie pasmo łącznotkankowe – szew podniebienny; po jego bokach w części przedniej umiejscowione są fałdy podniebienne (fałdy błony śluzowej). Pod śluzówką części przedniej i tylnej podniebienia twardego znajduje się warstwa tłuszczowa i gruczołowa.
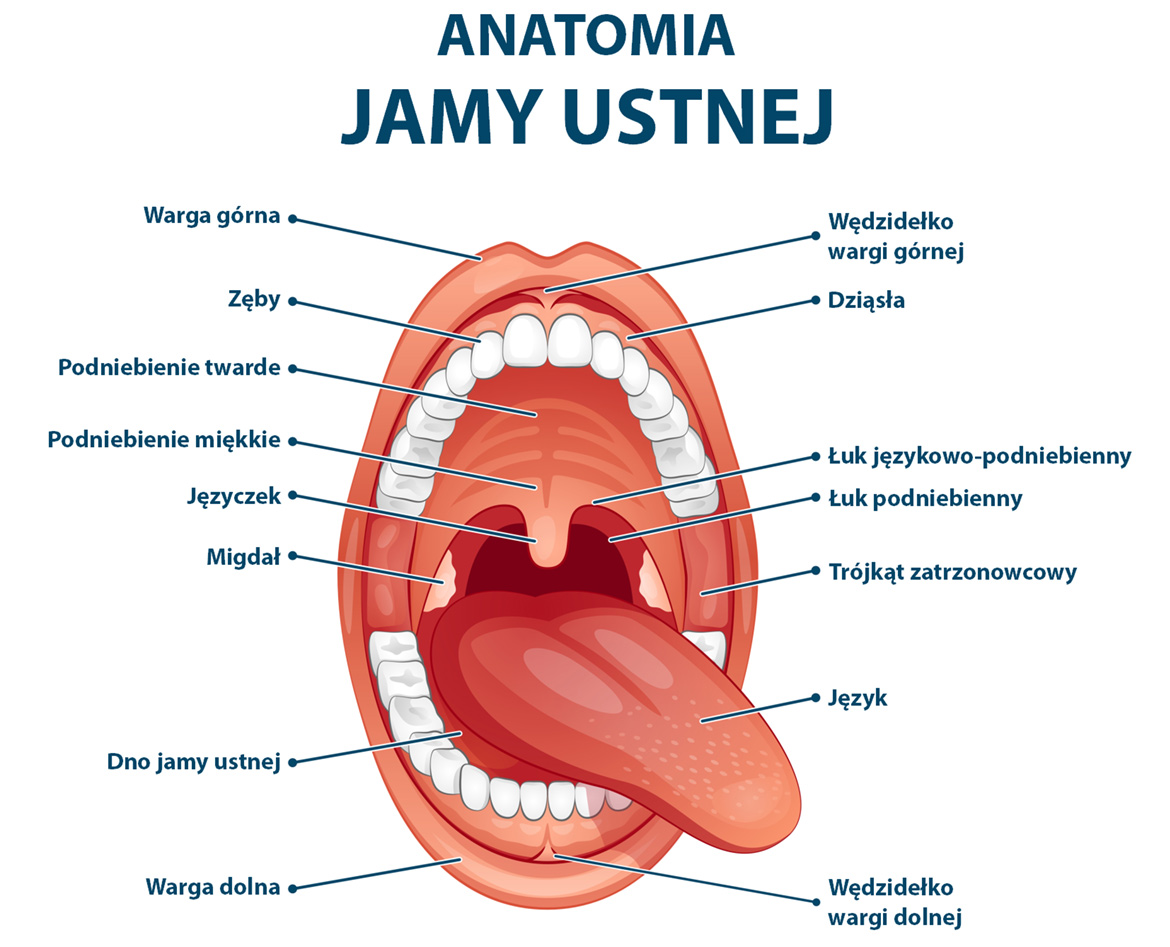
Ryc. 1. Uproszczona anatomia jamy ustnej
Podniebienie miękkie, przyczepione do brzegu podniebienia twardego i odgraniczające część ustną od części nosowej gardła, składa się z dwóch warstw błony śluzowej (górnej i dolnej), rozcięgna, mięśni i gruczołów. Podniebienie miękkie nie ma szkieletu kostnego (w odróżnieniu od podniebienia twardego, którego szkielet składa się z wyrostka podniebiennego szczęki i blaszek poziomych kości podniebiennych). Funkcję szkieletu przejmuje tu rozcięgno podniebienne, zbudowane z tkanki łącznej przeplatanej włóknami mięśniowymi (pod górną warstwą błony śluzowej). Błonę mięśniową podniebienia miękkiego budują mięśnie: mięsień dźwigacz podniebienia miękkiego, mięsień podniebienno-językowy, mięsień podniebienno-gardłowy i mięsień języczka. Więcej
Wielki potencjał, różne źródła
Komórki macierzyste, nazywane także komórkami pnia, to fenomen biologiczny. Mają one zdolność do samoodnawiania i różnicowania się w inne typy komórek na każdym etapie swojego życia oraz – niczym komórki nowotworowe – zdolność do nieograniczonego dzielenia się. Jednak od komórek nowotworowych różni je bardzo istotny element: są posłuszne sygnałom wysyłanym przez organizm i na znak STOP, przestają się dzielić. Komórki macierzyste znajdują zastosowanie w stomatologii – do regeneracji zębów i innych tkanek jamy ustnej czy twarzoczaszki, ale także i do innych celów, bo same zęby też są źródłem komórek macierzystych, które mogą być wykorzystane w wielu dziedzinach medycyny: do regeneracji tkanek, narządów, w onkologii, kardiologii, neurologii, ortopedii, chirurgii.
Różny potencjał biologiczny komórek macierzystych
Możliwość wykorzystania komórek macierzystych w stomatologii i medycynie zależy od spektrum ich potencjału biologicznego. Jest ono uzależnione od pochodzenia komórek macierzystych. A może ono być:
- embrionalne (zarodkowe) – tzw. komórki ESC (ang. embryonic stem cells);
- somatyczne – to dojrzałe komórki macierzyste organizmu, tzw. komórki ASC (ang. adult stem cells). Wywodzą się one z niezróżnicowanych komórek, które zlokalizowane są pomiędzy zróżnicowanymi już komórkami w tkance albo w organie.
Zarodkowe komórki macierzyste mają dużo większy potencjał biologiczny niż somatyczne. Komórki macierzyste embrionalne mogą bowiem być totipotencjalne (mogą różnicować się do każdego typu komórek organizmu) bądź pluripotencjalne (mogą powstawać z nich komórki każdego typu, jaki znajduje się w organizmie, poza komórkami łożyska).
Somatyczne komórki macierzyste mają mniejszą zdolność do różnicowania się niż zarodkowe, gdyż mogą być albo multipotencjalne (mogą przekształcać się w kilka różnych typów komórek, najczęściej takich, które mają podobne właściwości) lub unipotencjalne (różnicują się tylko w jeden określony typ komórek). Więcej
Wierzchołki osadzonych w przyzębiu korzeni zębowych otoczone są przez tkanki okołowierzchołkowe, czyli:
- ozębną (zwaną więzadłem ozębnowym) – zbudowana jest z włókien kolagenowych łączących ząb z kością wyrostka zębodołowego; można ją przyrównać do mocnej, elastycznej sieci, dzięki której ząb jest stabilnie osadzony w zębodole, ale jednocześnie ma pewną niewielką fizjologiczną ruchomość;
- cement korzeniowy (tzw. kostniwo) – to silnie zmineralizowana tkanka pokrywająca z zewnątrz ząb w części korzeniowej, nie posiadająca unaczynienia i unerwienia, która przez całe życie ulega nawarstwianiu, co może w końcu doprowadzić do zamknięcia otworu wierzchołkowego zęba;
- kość wyrostka zębodołowego – to okryta okostną tkanka kostna, w której osadzone są zęby; ulega stałej przebudowie, znajdują się w niej otwory, tzw. sito zębodołowe, poprzez które przedostają się do ozębnej naczynia krwionośne i limfatyczne.
Kompleks tkanek okołowierzchołkowych, choć niewielki, pełni bardzo ważną rolę: w stabilizowaniu zęba w przyzębiu i w ochronie ustroju przed rozprzestrzenianiem się zakażenia toczącego się w jamie zęba lub w kieszonkach przyzębia. Aby ochrona ta była skuteczna, tkanki okołowierzchołkowe zęba same muszą być zdrowe; tymczasem w wyniku różnych zdarzeń – chorują. Część schorzeń tkanek okołowierzchołkowych można bez trudu zdiagnozować, inne – słabo lub wcale. Toczące się w utajeniu procesy mogą doprowadzić do następstw równie poważnych, jak te, które wywołuje rozległa i nieleczona próchnica czy zaawansowana paradontoza.
Choroby tkanek okołowierzchołkowych zęba mogą być wywołane czynnikami:
- zakaźnymi – najczęściej to bakterie z chorującej miazgi zęba,
- niezakaźnymi, takimi jak podrażnienie, np. podczas leczenia kanałowego, działanie bodźców chemicznych, fizycznych, immunologicznych czy zapalnych, urazy mechaniczne czy endotoksyny powstające w wyniku zakażenia bakteryjnego.
Jeśli odczuwamy ból w okolicach zęba, a na dziąśle pojawiają się tkliwe, kuliste nabrzmienia wypełnione treścią, określane potocznie jako „gulki”, to znak, że mamy do czynienia z ropnym zapaleniem tkanek. Schorzeń tych nie wolno lekceważyć – nie tylko dlatego, że dają nieprzyjemne objawy miejscowe i ogólnoustrojowe, ale przede wszystkim z uwagi na to, że nieleczone wywołują coraz poważniejsze skutki, mogą być niebezpieczne i dawać reperkusje w postaci zakażeń odogniskowych. Zapalenia ropne w jamie ustnej to najczęściej konsekwencje stanów chorobowych toczących się w tkankach okołowierzchołkowych. Tkanki te znajdują się przy otworze w wierzchołku korzenia zęba, czyli miejscu, w którym nerwy i naczynia krwionośne z kości wnikają do kanału korzenia zęba. Z tego powodu obszar okołowierzchołkowy zęba może stanowić wrota do rozprzestrzenienia się bakterii z ropnia na cały organizm.
Przetoka zębowa
Ropnie mogą tworzyć się w wyniku:
- zapaleń ostrych – to najczęstsza przyczyna; konsekwencją jest powstanie wspomnianych wyżej „gulek” i przebicie się ropnia w obrębie jamy ustnej, jam twarzoczaszki lub na zewnątrz; pierwotną przyczyną zapalenia ostrego może być zakażenie z chorującej miazgi zęba, infekcja czy spadek odporności organizmu;
- zapaleń przewlekłych – które najczęściej tworzą się na bazie schorzeń ostrych; są to stany zapalne rzadziej diagnozowane od ostrych, a ich wynikiem są przetoki, czyli kanały, którymi ropna treść wydostaje się na zewnątrz, lub/oraz zanik cementu i zębiny zlokalizowanych w korzeniach zębów.
Cienka tkanka zwana okostną pokrywa wszystkie kości w ludzkim organizmie. Okostna wytwarza kość w przypadku jej złamania i stymuluje ją do wzrostu. Jej główną cechą jest bogate unerwienie, dlatego wszelkie podrażnienia jej powodują ból.
Zapalenie okostnej zęba
Jak powstaje zapalenie okostnej zęba?
Przeważnie powstaje w wyniku przedostania się różnych drobnoustrojów, bakterii do krwi, ubytku próchniczego bądź matowej miazgi zębowej. Może być również wywołany przez nieusunięty fragment korzenia zęba, psucia się zęba czy też jest wynikiem nieprawidłowego leczenia kanałowego. Dochodzi do tego zgorzel zęba i zaawansowane zapalenie przyzębia.
Miazga często stanowi początkowe miejsce zakażenia, ponieważ stamtąd bakterie dostają się do innych części zębów. Zapalenie okostnej zęba powstaje, ponieważ okostna zaczyna się bronić przed namnażaniem się bakterii, powodując miejscowy stan zapalny.
Nie da się też zapominać o powikłaniach, które dotyczą nieleczonego zapalenia okostnej zęba. Pod odklejoną okostną zaczyna gromadzić się ropa prowadząca do powstania ropienia. Ten natomiast jest przyczyną silnego bólu, obrzęku i wielu innych objawów. Ów ropień może pękać, dlatego co prawda dolegliwości bólowe mogą się zmniejszyć, jednocześnie powodując dodatkowe dolegliwości w innych miejscach. Zapalenie okostnej zęba może więc przyczynić się do takich schorzeń jak ropień podśluzówkowy, zakrzepowe zapalenie zatok, zapalenie śródpiersia.
Jakie są objawy zapalenia okostnej?
• silny ból zęba, często promieniujący w kierunku uszu, szyi i głowy
• ropa
• Szczękościsk
• gorączka
• problem z zatokami
• duszności
• opuchlizna policzka, warg
• złe samopoczucie
• rozchwianie zęba
• zaczerwienienie okolic zęba
Więcej
Zęby dotknięte próchnicą, zapaleniem miazgi lub z wytworzonym ropniem w pobliżu wierzchołka nie są błahym problemem. Zepsute zęby istotnie wpływają na stan naszego zdrowia fizycznego i psychicznego. Nikogo nie trzeba przekonywać, że zniszczone zęby nie dodają uroku, nie każdy jednak wie, że ząb dotknięty próchnicą lub objęty ropniem stanowi wrota infekcji dla wielu chorobotwórczych drobnoustrojów. Zakażenie może rozpoczynać się w miazdze zęba i rozprzestrzeniać się poprzez kanały zęba obecne w jego korzeniach do tkanek okołowierzchołkowych, skąd może dostawać się także do kości.
Zepsute zęby – ryzyko dla całego organizmu
Po dostaniu się do kości, o ile schorzenie nie jest leczone zaczyna się proces ropotwórczy, ropa zbiera się w wyniku odpowiedzi odpornościowej organizmu na inwazję mikroorganizmów, głównie bakterii. Zebrana ropa może pozostawać w kościach lub szukać ujścia przez tkanki miękkie – poprzez utworzenie przetoki, czyli rozerwania warstw mięśni, błon śluzowych i/lub skóry. Proces zapalny objawia się zwykle bólem, gorączką, dreszczami i pogorszeniem samopoczucia. Na zasięg zakażenia mają wpływ głównie rodzaj drobnoustroju (niektóre mikroorganizmy pozostają przez dłuższy czas w jednym miejscu, inne wędrują do coraz to nowych obszarów ciała) oraz poziom odporności – u osób odpornych infekcje rozprzestrzeniają się zwykle wolniej, niż u pacjentów z licznymi schorzeniami lub osób po przeszczepach poddanych immunosupresji.
Drogi szerzenia się zakażeń można podzielić na bezpośrednie i pośrednie. Infekcje szerzące się bezpośrednio obejmują przylegające do miejsca przebiegu zapalnego tkanki miękkie. W wyniku rozprzestrzeniania takiego zakażenia mogą się tworzyć ropnie – są to małe jamki ograniczone wałami tkankowymi, które zawierają martwe komórki, bakterie i leukocyty – białe ciałka krwi, które zwalczają drobnoustroje, są one otoczone dużą ilością ropy. Ropnie pochodzenia odzębowego można podzielić na ropnie okołowierzchołkowe, podokostnowe oraz podśluzówkowe.
Ropnie okołowierzchołkowe tworzą się najczęściej w wyniku głębokiej próchnicy i obumarcia miazgi zęba z wytworzeniem ropy, która wędruje kanałami w korzeniu zęba i przedostaje się przez wierzchołek korzenia – jeśli proces jest przewlekły, tzn. trwa długo w czasie, to stan zapalny dociera do kości i w jego wyniku zostaje ona rozpuszczona i powstaje pusta przestrzeń zwana torbielą lub cystą.
Ropnie podokostnowe, które są kolejnym po ropniach okołowierzchołkowych stadium zapalenia, gdy wydzielina ropna migruje przez kość docierając do okostnej i odwarstwiając ją, co jest bardzo bolesne. Ropnie podokostnowe są bardzo często zlokalizowane na podniebieniu, nie przechodzą wówczas w ropnie podśluzówkowe, natomiast są najbardziej bolesnymi ropniami ze wszystkich – ból często promieniuje na połowę twarzy, lub całą twarz, opisywany jest jako pulsujący i ciągły, może nasilać się w nocy.
Ropnie podśluzówkowe, których wydzielina wędruje przez okostną szczęki lub żuchwy i przebija błonę śluzową jamy ustnej lub skórę – proces ten zachodzi zawsze po najmniejszej linii oporu. W momencie perforacji błony śluzowej i wydostawania się ropy na zewnątrz następuje zmniejszenie się bólu – ma to związek ze zmniejszeniem się ciśnienia płynu wewnątrz ropnia. Procesowi temu towarzyszy gorączka, obrzęki policzków, jamy ustnej, warg i okolicy podoczodołowe. W zależności od zęba, który stał się przyczyną zakażenia otworzenie się ropnia następuje w innym miejscu, dla zębów szczęki jest to często przedsionek jamy ustnej (zakażenia z zębów przedtrzonowych i trzonowych), czyli przestrzeń między wargami a łukami i wyrostkami zębowymi, dół nadkłowy (występuje na wysokości kła – zakażenie pochodzi zwykle od zębów przednich, rzadziej os przedtrzonowców), zatoka szczękowa – znajduje się we wnętrzu kości szczękowej, jama nosowa, możliwe jest także przebicie się ropnia przez policzek (ropnie przy zębach trzonowych) i wylewanie się jego treści na skórę oraz utworzenie ropnia na podniebieniu (infekcja najczęściej od siekaczy bocznych lub pierwszych przedtrzonowców). Jeśli chodzi o perforację ropnia do zatoki szczękowej, to głównie ma to miejsce w przypadku wystąpienia infekcji 2. przedtrzonowca i 1. trzonowca szczęki, gdyż ich korzenie znajdują się najbliżej niej, a zdarza się nawet, że położone są w jej świetle. Ropnie pochodzące od zębów żuchwy otwierają się do przedsionka jamy ustnej, perforują jej dno, czyli okolicę pod językiem, oraz mogą drążyć przez policzek (głównie ropnie od korzeni zębów trzonowych) i brodę i przebijając skórę otwierać się na zewnątrz. Należy pamiętać, że jeżeli ból zęba z próchnicą był ciągły i trwał dość długo, a potem nagle się zakończył, to nie świadczy to o jego samowyleczeniu, a jest raczej sygnałem obumarcia miazgi, która zawiera nerwy informujące o jego złym stanie, wraz ze śmiercią komórek nerwowych dane o stanie zapalnym przestają do nas docierać. Po tym okresie zwykle pojawia się ból na nagryzanie – jest to związane z pojawieniem się ropnia okołowierzchołkowego i zapaleniem ozębnej. Ból ten utrzymuje się jakiś czas a następnie stopniowo ustępuje – dzieje się tak, ponieważ ropa zbierana w okolicy okołowierzchołkowej korzenia zęba znajduje ujście do kości, skąd dalej się rozprzestrzenia, aż wytworzy przetokę i wyleje wydzielinę ropną – do wnętrza jamy ustnej przez błonę śluzową lub na zewnątrz przez otwór w skórze. Dlatego nie należy czekać, aż przestanie boleć – lepiej udać się do stomatologa, który nas przebada i ustali przyczynę bólu i rozpocznie leczenie, oczekiwanie, że ból i zapalenie minie nie jest wskazane, gdyż może doprowadzić do poważniejszych konsekwencji, niż utrata zębów.
Infekcja może też rozprzestrzeniać się poprzez błonę śluzową jamy ustnej i skórę i tworzyć przestrzenie patologiczne z nią połączone, lub też rozsiewać się w tkankach miękkich wywołując cellulitis. Cellulitis jest to rozproszone zapalenie tkanek miękkich podskórnych lub leżących pod błonami śluzowymi, nie jest ono ograniczone i w przeciwieństwie do ropni rozprzestrzenia się poprzez naturalne przestrzenie oraz wzdłuż powięzi mięśniowych, czyli błon, które pokrywają mięśnie. Nie należy mylić tego rodzaju zapalenia z pomarańczową skórką, na którą często skarżą się kobiety, ponieważ oba te stany, oprócz nieciekawego wyglądu, nie mają ze sobą żadnego związku. Ten rodzaj zakażenia stosunkowo szybko przenosi się dalej, obejmując coraz większą ilość tkanek. W niektórych przypadkach stan ten może wywołać ciężką niewydolność oddechową, dzieje się tak, gdy infekcja przenosi się w okolice szyi i wywołuje obrzęk, który zmniejsza światło dróg oddechowych. Stan zapalny może się także przenosić z tkanek miękkich do wnętrza kości wyrostków zębodołowych i wywoływać tam zapalenie szpiku kostnego. Ogniska zapalne w jamie ustnej, takie jak zepsute zęby, mogą także doprowadzać do zapaleń zatok nosowych i czołowych. Więcej
Nadziąślaki (epulides) – są to najczęściej obserwowane guzy występujące w obrębie dziąseł, ich etiologia nie jest do końca poznana, uważa się, że na ich powstawanie mają wpływ czynniki drażniące oraz wahania hormonalne. Charakterystyczną cechą we wszystkich rodzajach nadziąślaków jest nadmierny przerost śluzówki (hiperplazja). Nadziąślaki są nowotworami niezłośliwymi, które jedynie w niezmiernie rzadkich przypadkach ulegają zezłośliwieniu.
Nadziąślak – rodzaje
• nadziąślak ziarnisty (epulis granulomatosa)
– uważa się, że powstaje w wyniku miejscowego urazu, innymi czynnikami mającymi znaczenie dla rozwoju tego naddziąślaka są inne towarzyszące choroby, np. brzeżne zapalenie przyzębia (parodontitis marginalis) oraz poziom hormonów, ponieważ zmiany te powstają do czterech razy częściej w u ciężarnych kobiet niż w pozostałych grupach pacjentów, dlatego niektórzy stosują nazwę naddziąślak ciężarnych (epulis gravidarum). W badaniach przeprowadzonych na zwierzętach doświadczalnych wykazano, że wzrost poziomu estrogenu i progesteronu powoduje zwiększoną proliferację komórek tkanek, które doznały urazu. Obserwuje się intensywny wzrost naddziąślaków ziarnistych u kobiet ciężarnych do 7. miesiąca ciąży włącznie – uważa się, że w tym czasie poziom estrogenu i progesteronu osiąga we krwi optymalny poziom do dalszego rozwoju, ponieważ w trakcie kolejnych miesięcy ciąży poziom wymienionych hormonów wzrasta, natomiast tempo wzrostu naddziąślaka ziarnistego nie zwiększa się. W badaniu histologicznym charakterystyczna jest płatowata struktura tkanki, w której obecna jest duża ilość naczyń włosowatych wypełnionych erytrocytami, w obrazie mikroskopowym widoczna jest wysoka infiltracja neutrofili oraz obecność komórek plazmatycznych i leukocytów. Powierzchnia zmiany jest często pokryta skrzepem zbudowanym w dużej mierze z fibryny. Długo utrzymujące się zmiany mają skłonność do włóknienia. Leczenie wymaga usunięcia zmiany wraz ze stykającą się z nią okostną, jeżeli zmiana objęła powierzchowny fragment kości, to również należy go usunąć. Zabieg przeprowadza się za pomocą skalpela, przy użyciu diatermii lub lasera CO2. Ponadto wdraża się leczenie parodontopatii oraz zaleca się polepszenie stanu higieny jamy ustnej. Nadziąślak ziarnisty ma dużą skłonność do nawracania. Przy nawrotach choroby zaleca się usunięcie sąsiednich zębów. Naddziąślaki u kobiet ciężarnych zaleca się badać histopatologicznie i usuwać dopiero po zakończeniu ciąży, ponieważ jego wycięcie w trakcie ciąży sprzyja jego nawrotom. Po zakończeniu leczenia zaleca się kontrolę kliniczną jamy ustnej, w celu zapobieżenia nawrotom guza.
• nadziąślak włóknisty (epulis fibrosa)
– uważany jest za kolejne stadium naddziąślaka ziarnistego, ze względu na podobne rozłożenie epidemiologicznych grup ryzyka, odnośnie wieku i stanu, w szczególności zaś częste jego występowanie u kobiet ciężarnych, poza tym w obrazie histologicznym nawracające formy naddziąślaka ziarnistego przyjmują formę naddziąślaka włóknistego. Podobnie jak w przypadku naddziąślaka ziarnistego, naddziąślaki włókniste mogą przechodzić na śluzówkę warg, koniuszka czy też brzegów języka. Ta forma naddziąślaka preferuje umiejscawiać się na powierzchni brodawek międzyzębowych, prowadzi to do hiperplazji dziąseł, na powierzchni zmiany obserwuje się nadżerki i owrzodzenia. Ponadto na zmianie występują blade plamy – w miejscach, gdzie guz jest gorzej ukrwiony. W obrazie histologicznym obserwuje się wielką ilość włókien kolagenowych oraz rzadko występujące naczynia włosowate, granulocyty występują pojedynczo. Czasami obecne są także zwapnienia lub skostnienia – dlatego ten rodzaj zmian zwany jest czasem nadziąślakiem włóknistym kostniejącym. Leczenie wygląda identycznie jak w przypadku naddziąślaka ziarnistego, należy jednak rozróżniać te dwie zmiany poprzez badanie histopatologiczne guza.
• nadziąślak olbrzymiokomórkowy (epulis gigantocellularis)
– ta forma rozwija się tylko i wyłącznie w obrębie dziąseł, zwykle na stronach bocznych łuków zębowych – obok zębów trzonowych i przedtrzonowych, występuje także u osób z bezzębiem. Zmiana ta przeważnie atakuje osoby pomiędzy 40 a 60 rokiem życia, jest częstsza u kobiet niż u mężczyzn. Naddząślak olbrzymiokomórkowy osiąga duże rozmiary – od 2 do 5 cm, czasem nawet ponad. Zmianie towarzyszy często zapalenie węzłów chłonnych spowodowane owrzodzeniem blisko położonej śluzówki. Ten rodzaj naddziąślaka częściej występuje w obrębie żuchwy. Zmiana oglądana bez użycia mikroskopu wygląda niemal identycznie jak w przypadku ziarniniaka ropnego; jest ona miękka w dotyku, o kolorze purpurowym, na powierzchni widoczne są plamki. Naddziąślak ten lekko krwawi, zdarza się czasem, że jego kolor zmienia się na brązowawy, w przeciwieństwie do innych naddziąślaków może on powodować zmiany w istocie zbitej kości, z którą sąsiaduje – nadżerka taka jest widoczna na zdjęciu rentgenowskim. W obrazie mikroskopowym widoczne są małe grupy nieregularnie rozłożonych wielkich komórek, często obserwuje się także płatowaty podział zmiany, występują jednojądrowe nacieki komórkowe oraz złogi syderyny. Komórki naddziąślaka wielkokomórkowego posiadają zdolności kościogubne, tak jak osteoklasty, dlatego obserwuje się erozję kości w ich przebiegu. Istnieje konieczność postawienia diagnozy różnicowej, ponieważ podobne objawy występują przy nadczynności przytarczyc – wystarcza oznaczenie poziom wapnia i fosforu we krwi lub poziom krążącego w niej parathormonu. Usunięcie chirurgiczne naddziąślaka wraz z zajętymi przez niego tkankami (zwłaszcza istotą zbitą kości) jest koniecznością, ponadto należy wykonać badanie histopatologiczne, pacjent musi zgłaszać się na regularne kontrole w celu wykluczenia nawrotów guza.
• nadziąślak wrodzony (epulis congenita)
W przeciwieństwie do pozostałych opisanych naddziąślaków jest guzem wrodzony, którego obecność stwierdza się już po 30. tygodniu życia płodowego. Nowotwór ten rozwija się wyłącznie w obrębie szczęki lub żuchwy, jednak częściej pojawia się w szczęce i dotyka dziewczynek 10 razy częściej niż chłopców. Za jego powstawanie obwinia się komórki mezodermalne o aktywności miofibroblastów. Nabłonek płaski pokrywający guz jest zawsze mocno spłaszczony. Guz ten ma kolor szarawo-czerwonawy, w obrazie mikroskopowym widać spore wieloboczne komórki z kwasochłonna cytoplazmą, obecne są także ziarnistości, jądra małe, położone centralnie ze zbitą chromatyną. Leczenie polega na wycięciu guza, badania nie wykazały jego nawrotów, nawet przy pozostawieniu jego części w ciele pacjenta.
• nadziąślak szczelinowaty (epulis fissurata)
– w przeciwieństwie do innych naddziąślaków powstaje on w większości przypadków wyniku długotrwałego podrażnienia śluzówki poprzez źle dopasowaną protezę osiadającą. Zmiana ta pojawia się wokół brzegów protezy. Występowanie tego rodzaju nadziąślaka u dzieci i młodzieży jest bardzo rzadko spotykane. Tak jak inne naddziąślaki występuje częściej u kobiet niż u mężczyzn. W obrazie makroskopowym widoczne są jakby pogrubione wałeczki błony śluzowej woków brzegów protezy, mogą występować owrzodzenia. W obrazie mikroskopowym widoczna jest tkanka łączna uboga w komórki – głównie jest to nabłonek płaski, nadmiernie rogowaciejący, czasami towarzyszy temu także hiperplazja nabłonka i przewlekłe zapalenie. W bardzo rzadkich przypadkach może dojść do metaplazji chrzęstnej, co może być przyczyną rozwoju rzadkiego nowotworu złośliwego – chrzęstniaka mięsakowatego (chondrosarcoma) – dlatego konieczna jest konsultacja patomorfologiczna. Leczenie polega na chirurgicznym usunięciu zmian za pomocą skalpela lub laserowo oraz badania pobranego wycinka nowotworu, ponadto konieczne jest wykonanie nowej protezy, ewentualnie poprawienie konstrukcji protezy używanej, tak, aby nie powodowała ona zmian chorobowych w obrębie błony śluzowej pacjenta.
wiesz, że...
dentysta.eu
- Ostatni dzwonek, aby tanio wymienić plomby amalgamatowe na lepsze i zdrowsze
- Co pacjenci sądzą o dentystach i jak (nie)wiele na ten temat wiedzą stomatolodzy
- Zapowiedź wyników badania – czego oczekują pacjenci i co dentyści wiedzą o pacjentach
- Pacjenci – widma prześwietleni: wyniki ankiety o umawianiu wizyt
- Wyniki ankiety „Uśmiech a status społeczny”
forum
u nas!
 Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
 Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
 Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
 Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń
Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń

