Wyniki dla: morfologia
Uzębienie ludzkie wykazuje trzy charakterystyczne cechy: heterodoncję, tekodoncję, difiodoncję.
Heterodoncja – zróżnicowanie kształtu zębów, cecha ta jest typowa dla większości ssaków, w przeciwieństwie do homodoncji – jednakowego kształtu wszystkich zębów, jest ona charakterystyczna dla ryb, płazów i gadów.
Tekodoncja – to osadzenie zębów w zębodołach szczęki i żuchwy – cecha ta jest również typową cecha wszystkich ssaków.
Difiodoncja – to wyrzynanie się dwóch pokoleń zębów: najpierw zębów mlecznych (dentes decidui sive lactei), które są następnie zastępowane zębami stałymi (dentes permanentes). Uzębienie mleczne człowieka składa się z 20 zębów: ośmiu zębów siecznych, czterech kłów oraz ośmiu zębów trzonowych. Zęby przedtrzonowe nie występują w uzębieniu mlecznym. Uzębienie stałe liczy zwykle 32 zęby; 8 zębów siecznych, 4 kły, 8 zębów przedtrzonowych oraz 12 trzonowych, jednak coraz częściej obserwuje się brak występowania zawiązków zębów trzonowych trzecich u młodych ludzi. Zęby człowieka są dostosowane do rodzaju spożywanego przez niego pokarmu. Ludzie jako organizmy wszystkożerne posiadają wszystkie cztery typy zębów – zęby sieczne (dentes incisivi), kły (dentes canines), zęby przedtrzonowe (dentes premolares) oraz trzonowe (dentes molares). Poszczególne typy zębów różnią się od siebie kształtem – zęby sieczne przystosowane są do cięcia pokarmu, a kły do jego rozrywania, dlatego posiadają brzegi sieczne. Pozostałe zęby służą mieleniu pokarmu, dlatego posiadają powierzchnie żujące, które dzięki guzkom i bruzdom działają przy wzajemnym kontakcie jak tarka. Największym zębem człowieka jest pierwszy trzonowiec dolny – 36/46. Najdłuższym zębem jest kieł górny – 13 / 23, a najmniejszym ząb sieczny dolny przyśrodkowy.
Zęby prawe i lewe w danym łuku są swoim lustrzanym odbiciem. Do rozróżniania zębów strony prawej od zębów strony lewej służą trzy cechy Mühlreitera:
• cecha korzenia – korzeń odchyla się w kierunku dystalnym od długiej osi zęba, w stronę, z której pochodzi
• cecha krzywizny (wypukłości korony) – charakterystyczna dla górnych siekaczy i kłów. Po stronie mezjalnej zęba występuje większa krzywizna niż po stronie dystalnej.
• cecha kąta brzegu siecznego – Kąt jaki tworzy brzeg sieczny z powierzchnią styczną korony, jest po stronie mezjalnej ostrzejszy niż po stronie dystalnej (wierzchołek kąta bocznego jest zaokrąglony), jest ona bardzo wyraźna w zębach siecznych górnych.
Oprócz cech Mühlreitera charakterystyczne jest także:
• pochylenie koron zębów żuchwy w stronę językową
• wygięcie linii szyjki zęba, które jest bliższe brzegowi siecznemu w kłach i zębach siecznych lub powierzchni żującej w zębach przedtrzonowych i trzonowych.
Zęby sieczne i kły posiadają brzeg sieczny oraz cztery powierzchnie: przedsionkową / wargową (facies vestibularis / labialis), językową (facies lingualis), mezjalną – bliższą (facies mesialis) oraz dalszą (facies distalis). Zęby przedtrzonowe i trzonowe posiadają pięć powierzchni – cztery identyczne jak w zębach siecznym i kłach oraz występującą zamiast brzegu siecznego powierzchnię okluzyjną (żującą). Korzenie nie są ustawione w prostolinijnie do przedłużenia koron, lecz w zębach przednich odchylają się bocznie, w tylnych – dotylnie: korzeń jest więc odchylony w kierunku następnego zęba.
Opracowanie kanału korzeniowego (przygotowanie do wypełnienia) polega na usunięciu jego zawartości, płukaniu kanału, opracowaniu mechanicznym (oczyszczeniu, poszerzeniu i ukształtowaniu jego światła), odkażeniu (jeśli to konieczne) i osuszeniu. Środki chemiczne do płukania kanału wspomagają metody podstawowe (mechaniczne), stąd określenie „mechaniczno-chemiczne opracowanie kanału”. W literaturze opracowanie mechaniczne zwane bywa „biomechanicznym”, co ma akcentować bezpieczeństwo metody (ochrona tkanek okw. przed uszkodzeniem jatrogennym) w por. ze sposobem chemicznym (niektóre środki chemiczne nie są dobrze tolerowane przez tkanki okw.).
Mimo znacznego postępu w konstrukcji narzędzi umiejętności i doświadczenie lekarza dentysty wciąż odgrywają rolę kluczową podczas opracowania kanałów, zwłaszcza w przypadku kanałów istotnie zakrzywionych, o skomplikowanej anatomii.
Mechaniczne opracowanie kanału – wiadomości podstawowe
Mechaniczne (biomechaniczne) opracowanie kanału ma na celu:
- usunięcie z kanału zainfekowanych resztek martwej miazgi i najbardziej zakażonych części zębiny, które mają bezpośredni kontakt z masami zgorzelinowymi (redukcję liczby drobnoustrojów)
- poszerzenie kanału, nadanie mu właściwego rozmiaru i kształtu, odpowiednio do planowanej metody wypełnienia
- wygładzenie ścian kanału i poprawę warunków dla dobrego przylegania materiału (szczelność brzeżną wypełnienia).
Metody opracowania kanałów można podzielić na kilka grup:
- metody opracowania ręcznego
- metody opracowania maszynowego za pomocą kątnic redukcyjnych
- metody opracowania maszynowego za pomocą endodontycznych kątnic redukcyjnych niewykonujących pełnego ruchu obrotowego
- metody opracowania dźwiękowego i ultradźwiękowego
- metody opracowania laserowego.
W praktyce najczęściej stosuje się połączenie metody ręcznej z maszynową. Więcej
Szerokość biologiczna, zwana też strefą biologiczną, jest miarą tkanek miękkich, które położone są dokoronowo w odniesieniu do brzegu wyrostka zębodołowego. Parametr ten jest kluczem do sukcesu w leczeniu stomatologicznym i protetycznym. Zachowanie właściwej szerokości biologicznej podczas podejmowanych przez dentystę działań jest absolutnie konieczne – dzięki temu chroni się tkanki przyzębia przed wystąpieniem w nich patologicznych zmian w wyniku zastosowanego leczenia rekonstrukcyjnego.
Szerokość biologiczna dawniej
Pojęcie szerokości biologicznej zaistniało na przełomie lat 50. i 60. XX wieku, kiedy klinicyści zgłębili budowę morfologiczną przyzębia. W 1959 r. badacz kliniczny o nazwisku Sicher założył, że istnieje połączenie zębowo-dziąsłowe. Uznał, że jest to funkcjonalna jednostka, którą tworzą dwie struktury przyczepowe: przyczep włókien tkanki łącznej dziąsła oraz przyczep nabłonkowy. Dwa lata później – w 1961 r. – określony został wymiar tkanek miękkich, które położone są dokoronowo w odniesieniu do brzegu wyrostka zębodołowego i tworzą strukturę wiążącą kość wyrostka zębodołowego z tkankami zęba. Wtedy też została opisana morfologia poszczególnych struktur przyzębia: przyczepu łącznotkankowego, szczytu wyrostka zębodołowego, przyczepu nabłonkowego oraz rowka dziąsłowego.
Po przebadaniu ponad 280 zębów, które zostały pozyskane w ramach autopsji, wyznaczono przeciętne wymiary konkretnych struktur przyzębia. Oszacowano głębokość rowka dziąsłowego na 0,69 milimetra, przyczepu nabłonkowego na 0,97 mm, a przyczepu łącznotkankowego – na 1,07 mm. Rok później, czyli w 1962 r., badacz o nazwisku Cochen, bazując na wcześniejszych pracach, wprowadził pojęcie szerokości biologicznej. Znacznie później, bo w 1987 r., wyodrębnione zostało pojęcie „subcrevicular attachment complex” – równoznaczne z szerokością biologiczną, lecz określające kompleks włókien nadwyrostkowych wraz z przyczepem nabłonkowym. Jego twórca, P. Block, uznał je za bardziej użyteczne od szerokości biologicznej, ponieważ nie sugeruje ono żadnych wymiarów, a opisuje jedynie lokalizację, funkcję, a także różnorodność tkanek okolic przyzębia.
Szerokość biologiczna dziś
Obecnie w praktykach dentystycznych operuje się jednak pojęciem szerokości biologicznej. Przyjmuje się, że jej średni wymiar to 2,04 mm i jest on sumą wymiarów przyczepu nabłonkowego oraz przyczepu tkanki łącznej. Może się wahać w granicach 1,77-2,43 mm. To, oczywiście, wartości uśrednione i wzorcowe, bo trzeba pamiętać, że ze względu na osobnicze cechy, a także indywidualne cechy poszczególnych zębów wartość szerokości biologicznej może być różna. Więcej
Relacja centryczna (CR) lub zwarcie centralne to termin odnoszący się do szkieletowo-mięśniowego położenia żuchwy w stosunku do szczęki. Dzięki swojej powtarzalności CR początkowo spopularyzowano jako koncepcję użyteczną podczas wykonywania protez ruchomych, później – także protez stałych. Mimo to relacja centryczna należy do tych zagadnień z zakresu stomatologii i protetyki, które nieustannie budzą wiele kontrowersji. Definicja CR zmieniała się wielokrotnie w ciągu ostatnich dekad; jej ewolucja w czasie stała się źródłem wątpliwości dotyczących znaczenia CR w diagnostyce i leczeniu odtwórczym. Nawet sam termin – z powodu wielu sprzecznych definicji – bywał mylący.[1]
Relacja centryczna
Relacja centryczna (centric relations, CR) obecnie definiowania jest jako stabilna, klinicznie powtarzalna pozycja mięśniowo-szkieletowa, w której wyrostki stawowe żuchwy znajdują się w pozycji najbardziej do góry i do przodu guzka stawowego, przy prawidłowym ustawieniu krążka stawowego (stawu skroniowo-żuchwowego). Peter E. Dawson uzupełnił ją o relaksację dolnej części mięśnia skrzydłowego bocznego i brak bólu/uczucia dyskomfortu przy obciążeniu. CR może zatem dostarczać informacji nt. położenia oraz stanu głów stawowych i krążków stawowych. Relacja centryczna występuje niezależnie od położenia lub obecności zębów.
Ustalenie i weryfikacja relacji centrycznej jest istotnym elementem różnorodnych terapii zwarcia, w tym w rehabilitacji odtwórczej i estetycznej. Więcej
Nieprawidłowości dotyczące kształtu zębów częściej obserwuje się w uzębieniu stałym niż mlecznym. Zaburzenia mogą występować tylko w obrębie korony lub tylko w obrębie korzenia, mogą również dotyczyć całego zęba.
Są to wady, które nie odpowiadają prawidłowym cechom mofologii uzębienia – tzw. cechom Mühlreitera
Zęby podwójne
Powstanie zębów podwójnych związane jest z zaburzeniami w stadium proliferacji. U podłoża tej nieprawidłowości leżeć mogą zmiany genetyczne, choroby zakaźne, awitaminoza, urazy mechaniczne. Do zębów podwójnych (double teeth) należą:
- zęby bliźniacze, parzyste (dentes geminati),
- zęby zlane (dentes confusi),
- zęby zrośnięte (dentes concreti).
Zęby bliźniacze i zęby zlane częściej dotyczą uzębienia mlecznego, zazwyczaj występują w zębach siecznych i kłach. Zęby zlane powstają na skutek połączenia dwóch/kilku zawiązków zębów w obrębie szkliwa i zębiny. Na koronie znajduje się bruzda biegnąca wzdłuż osi długiej zęba. Może występować zlanie częściowe (komory oddzielne) lub całkowite (komora wspólna). Przy zlaniu dwóch zawiązków zębów prawidłowych występuje brak jednego zęba; w przypadku zlania zawiązków zęba prawidłowego i dodatkowego liczba zębów pozostaje bez zmian.
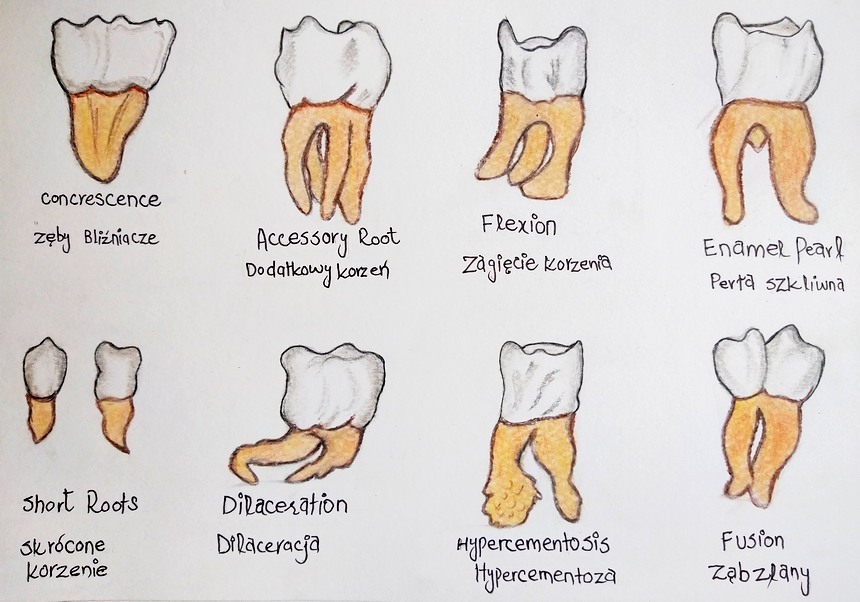 Ryc.1. Nieprawidłowości kształtu zębów – rysunek odręczny
Ryc.1. Nieprawidłowości kształtu zębów – rysunek odręczny
Powstanie zębów bliźniaczych powiązane jest z częściowym podziałem zawiązka w stadium proliferacji – kiedy tworzy się ząb z szeroką koroną i dzielącą ją bruzdą na powierzchni wargowej albo z nacięciem brzegu siecznego. W badaniu radiologicznym stwierdza się wspólną komorę oraz jeden kanał korzeniowy.
Przyczyną powstania zębów zrośniętych jest brak przegrody kostnej, która oddziela dwa zawiązki, co prowadzi do przemieszczenia oraz stłoczenia sąsiednich zawiązków, a następnie do ich zrośnięcia przez powstający cement. Korony takich zębów są oddzielne, a korzenie połączone na różnej powierzchni, czasem jedynie w obrębie wierzchołków. Anomalia najczęściej dotyczy zębów trzonowych, rzadziej przedtrzonowych. Może utrudniać ekstrakcje. Więcej
ENDODONTIUM to termin obejmujący dwie tkanki zęba: zębinę i miazgę, stanowiące jedność strukturalno-funkcjonalną. Obydwie rozwijają się z brodawki zębowej (papilla dentis). Mają one na siebie nawzajem duży wpływ, a mianowicie miazga pełni funkcję odżywczą w stosunku do zębiny natomiast zębina barierę ochronną dla miazgi. Dzięki temu powiązaniu możliwe jest zachowanie miazgi w prawidłowym stanie czynnościowym, zapewniającym ciągłość bariery chroniącej organizm przed wnikaniem bakterii.
BUDOWA ZĘBA
MIAZGA
MIAZGA ZĘBA(pulpa dentis) zwana miazgą komorową wypełnia komorę zęba oraz jako tzw. miazga korzeniowa występuje w kanale korzeniowym. Poprzez otwór wierzchołkowy łączy się ona z ozębną.
Miazgę tworzy tkanka łączna galaretowata dojrzała. W jej skład wchodzą: fibroblasty kształtu gwieździstego, zasadochłonna substancja podstawowa bogata w proteoglikany oraz glikolipidy, włókna kolagenowe o nierównomiernym rozłożeniu, cienkie nietworzące pęczków, a także nieliczne włókna o średnicy ok. 15 nm., przypominające włókna sprężyste.
W budowie miazgi możemy wyodrębnić trzy warstwy:
• MIAZGA WŁAŚCIWA, jest warstwą bogatokomórkową, stanowi centralną część, a zarazem główną masę miazgi. Zbudowana jest ona z komórek gwiaździstych podobnych do komórek mezenchymalnych oraz fibroblastów, które łącząc się ze sobą wypustkami tworzą sieć. Podstawową funkcją fibroblastów jest tworzenie włókien kolagenowych. W przypadku uszkodzenia właściwych komórek zębinotwórczych oba rodzaje komórek mogą różnicować się w odontoblasty. W warstwie tej stwierdza się także obecność komórek biorących udział w reakcjach odpornościowych organizmu tj. makrofagów, limfocytów, komórek plazmatycznych i komórek tucznych. Liczba tych komórek zmienia się w zależności od stanu czynnościowego miazgi i wzrasta w stanach zapalnych.
• UBOGOKOMÓRKOWA WARSTWA JASNA, tzw. strefa Weila. Zawiera ona pojedyncze fibroblasty i dwa rodzaje włókien: kolagenowe i elastyczne. Włókna elastyczne otaczają ściany większych naczyń, które wraz z nerwami tworzą splot pododontoblastyczny Raschkowa. Od tego splotu odchodzą cienkie bezmielinowe włókna nerwowe, które wnikają pomiędzy odontoblasty i do kanalików wewnętrznej warstwy zębiny. Miazga jest bogato unaczyniona. Naczynia włosowate miazgi są dwojakiego rodzaju: typu okienkowego, których błona podstawna przylega do odontoblastów, drugie natomiast to typowe naczynia włosowate o ścianie ciągłej. Naczynia włosowate miazgi przechodzą w szerokie naczynia żylne, które przez otwór wierzchołkowy wychodzą z miazgi i łączą się z naczyniami ozębnej. Rzecz, o której warto jeszcze wspomnieć to taka, iż tętnice i żyły miazgowe mają bardzo cienkie ściany, będące wynikiem zredukowania ich mięśniówki. Efektem jest duża wrażliwość miazgi na zmiany ciśnienia, gdyż komora i kanał korzeniowy otoczony substancjami twardym nie mogą się rozszerzać. Już niewielki obrzęk zapalny, który powoduje wzrost ciśnienia prowadzi do zamknięcia światła naczyń miazgi, czego skutkiem są zmiany martwicze i obumarcie miazgi. Rozbudowana sieć naczyń włosowatych leżąca bezpośrednio pod warstwą odontoblastów zapewnia im właściwe zaopatrzenie w substancje odżywcze niezbędne do wzmożonego metabolizmu podczas tworzenia zębiny. W młodej miazdze występują pojedyncze włókna kolagenowe, ich liczba zwiększa się stopniowo wraz z wiekiem.
Chłoniak Burkitta (BL z ang. Burkitt’s lymphoma) jest to złośliwy nowotwór z grupy chłoniaków nieziarniczych. Charakteryzuje się on wysokim stopniem złośliwości oraz dużą dynamiką rozwoju, przez co bardzo szybko i agresywnie postępuje. Powodem występowania tego typu nowotworu jest transformacja złośliwa i nadmierna proliferacji dojrzałych limfocytów B. W większości przypadków, szczególnie w typie endemicznym występuje prawie zawsze z towarzyszącym zakażeniem wirusem Epsteina-Barr (EBV), lecz dokładna zależność pomiędzy tym patogenem, a chłoniakiem nie została jeszcze wyjaśniona.
Chłoniak – objawy
Do objawów chłoniaka Burkitta u dzieci w postaci należy szybko rosnąca masa guza w obrębie żuchwy lub oczodołu – jest to widoczne już po kilku dniach, czasem przedłuża się i trwa 2-3 tygodnie. U dzieci spoza regionów endemicznych charakterystyczne jest objęcie nowotworem jamy brzusznej, co objawia się bólami brzucha, zaburzeniami apetytu, ponadto ze względu na szybki wzrost komórek chłoniaka zwykle możliwe jest wyczucie masy guza przez powłoki brzuszne. Jeśli guz zlokalizowany w jamie brzusznej nie zostanie wcześnie rozpoznany może doprowadzić do perforacji jelita, biegunki, wymiotów, nudności, zaparć i objawów ostrego brzucha – duża część przypadków chłoniaka Burkitta jest rozpoznawana w trakcie operacji. Guz zlokalizowany w śródpiersiu daje objawy w postaci duszności i kaszlu, co ma związek z uciskaniem mas guza na drogi oddechowe. Jeżeli guz umiejscowi się w tkance migdałków to może dochodzić do chrapania podczas snu, a następnie do trudności w przełykaniu oraz oddychaniu – niedrożność górnych dróg oddechowych. W przypadku, gdy chłoniak Burkitta zajmie węzły chłonne szyi zaobserwować można znaczne zniekształcenie jej obwodu – masy guza są dobrze wyczuwalne. Umiejscowienie się chłoniaka Burkitta w obrębie jamy ustnej często prowadzi do zmiany ułożenia zębów – są one przemieszczane. U dzieci dość często obserwowane są przetoki nowotworowe otwierające się na policzku i szyi – dotyczy to zwłaszcza typu endemicznego. W schyłkowych stadiach choroby, gdy obejmie ona układ nerwowy występują objawy neurologiczne – zaburzenia świadomości, pamięci, nerwobóle, obraz morfologiczny krwi jest typowy dla białaczki.
Rozwój chłoniaka Burkitta podzielono na cztery stadia:
I – występuje pojedynczy guz, który zajmuje tylko jedną okolicę węzłów chłonnych lub jeden narząd inny niż węzły chłonne; nie występuje w śródpiersiu ani w jamie brzusznej;
II– chłoniak obejmuje dwie grupy węzłów chłonnych lub dwa obszary inne niż węzły chłonne po jednej stronie przepony, może występować w miejscu połączenie jelita cienkiego z grubym, skąd można go usunąć chirurgicznie
III – chłoniak zajmuje węzły lub okolice inne niż węzły po dwóch stronach przepony, może występować w jamie brzusznej, skąd nie można go usunąć chirurgicznie lub występuje w śródpiersiu
IV – chłoniak obejmuje szpik kostny i ośrodkowy układ nerwowy (OUN).
Ze względu na epidemiologię można podzielić chłoniaki Burkitta na trzy typy:
– endemiczny
– sporadyczny
– związany z niedoborem odporności, zwykle występujący w przebiegu zakażenia wirusem HIV
Typ endemiczny oznaczany często jako (e)BL spotykany jest najczęściej w Afryce tropikalnej, gdzie występuje głównie w pasie o szerokości 10° zarówno na północ, jak i na południe od równika, ponadto ogniska tej choroby są obserwowane w Papui i Nowej Gwinei. Zauważono, że w Afryce występuje on na obszarach o wysokości około 1500 m n.p.m, na których temperatura nie spada poniżej 12-15°C, a opady nie są mniejsze niż 50-60 ml rocznie. Sugeruje to, że regiony w jakich występuje pokrywają się w dużej mierze z tymi na których obecna jest endemiczna malaria, dodatkowo może to wskazywać, że wektorem mogą być owady. W równikowej Afryce chłoniak ten należy do najczęstszych nowotworów złośliwych wieku dziecięcego, gdzie stanowi aż 75% nowotworów złośliwych do 15 roku życia i jest dziesięciokrotnie częściej spotykany niż drugi w kolejności guz Wilmsa. Najczęściej rozwija się on w wieku od 3 do 8 lat, i występuje dwukrotnie częściej u chłopców, niż u dziewczynek i zajmuje przeważnie okolice szczęki i żuchwy. Typ endemiczny może także występować u osób dorosłych – najczęściej około 30 roku życia, lecz wówczas najczęściej spotykany jest w układzie pokarmowym lub węzłach chłonnych niż w kościach szczęki czy żuchwy. U dorosłych osób z endemicznym chłoniakiem Burkitta bardzo często występuje niedobór odporności ze względu na obecność wirusa HIV. Według niektórych autorów endemiczny chłoniak Burkitta u osób dorosłych przypomina bardziej typ sporadyczny, lub powiązany z niedoborem odporności.
Typ sporadyczny, oznaczany jako (s)BL, jest typowy dla państw wysokouprzemysłowionych, gdzie stanowi od 1 do 2% wszystkich chłoniaków nieziarniczych. Szacuje się, że u 1 na 300000 rocznie wystąpi chłoniak Burkitta. Jeśli chodzi o częstość zachorowań mężczyzn i kobiet, to ci pierwsi zapadają trzykrotnie częściej niż panie, charakterystyczne jest około dziesięciokrotnie częstsze występowanie typu sporadycznego tego chłoniaka u rasy białej niż u Amerykanów pochodzenia afrykańskiego lub azjatyckiego. Wraz z rozprzestrzenianiem się wirusa HIV zaobserwowano wzrost o około 8% w częstości występowania tego chłoniaka pomiędzy rokiem 1992 a 2001. Sporadyczny typ chłoniaka Burkitta może występować zarówno u dzieci, jak i u młodych dorosłych, stanowi on statystycznie 40% wszystkich notowanych chłoniaków. U dzieci w krajach wysokorozwiniętych obserwuje się go najczęściej około 11 roku życia, podczas gdy w grupie dorosłych charakterystyczne jest jego pojawianie się około 30 roku życia.
Typ związany z niedoborem odporności jest spotykany najrzadziej ze wszystkich trzech typów chłoniaka Burkitta – przez niektórych autorów wliczany jest do typu s(BL). Grupą u jakiej typ chłoniaka związany z niedoborem odporności jest notowany najczęściej są chorzy na AIDS lub zakażeni wirusem HIV, poza tą grupą obserwowano przypadki chłoniaka Burkitta u osób z wrodzonymi zespołami niedoborów odporności oraz u pacjentów po przeszczepach narządów poddanych immunosupresji. W ostatnich latach, ze względu na wdrożenie terapii HAART w leczeniu AIDS odsetek osób zapadających na chłoniaka Burkitta istotnie zmalał, według badań przeprowadzonych przed zastosowaniem wysoce aktywnej terapii antyretrowirusowej odsetek HIV-pozytywnych osób z chłoniakiem Burkitta wynosił około 3%.
Do pełnego zdiagnozowania chłoniaka Burkitta używa się badań szpiku kostnego oraz krwi (morfologia, poziom dehydrogenazy mleczanowej, kreatyniny, kwasu moczowego)i badanie ogólne moczu, pomocna jest tomografia komputerowa oraz rezonans magnetyczny szyi, klatki piersiowej i jamy brzusznej. Przy diagnozowaniu chłoniaka Burkitta u dzieci i młodzieży poziom LDH w osoczu lub surowicy krwi odgrywa szczególna rolę, ponieważ pozwala zakwalifikować daną osobę do grupy ryzyka w momencie, gdy poziom LDH przekracza 500 U/L. Pomocne są także zdjęcia RTG ponieważ pozwalają określić położenie chłoniaka i stopień jego rozsiania.
Diagnoza różnicowa klasycznego chłoniaka Burkitta pozwala wykluczyć takie schorzenia, jak rozlany chłoniak olbrzymiokomórkowy typu B (DLBCL), który jest najbardziej rozpowszechnionym chłoniakiem na świecie. Wykluczenie chłoniaka DLBCL następuje na podstawie badania histopatologicznego – w barwieniu nie występuje motyw tzw. „rozgwieżdżonego nieba” charakterystyczny dla chłoniaka Burkitta. Ponadto DLCBL zwykle posiada duże komórki z obecną chromatyną pęcherzykową, a stopień jego proliferacji jest mniejszy niż 90%. Jeśli chłoniak Burkitta jest nietypowy to do wykluczenia obecności DLBCL wymagane są badania genetyczne.
Mięsak mieloidalny podobnie jak BL może zajmować okolice oczodołu oraz jajniki, oraz prezentować obraz „rozgwieżdżonego nieba” w badaniu histopatologicznym. W badaniu mikroskopowym widoczna jest jednak niedojrzała chromatyna oraz cienkie błony jądrowe. Ponadto cytoplazma komórek mięsaka mieloidalnego jest kwasochłonna lub chłonie zarówno barwniki kwaśne, jak i zasadowe. W badaniu immunologicznym w większości przypadków komórki mięsaka mieloidalnego pozbawione są immunoglobulin oraz antygenów typowych dla limfocytów B, tylko w niektórych przypadkach obecny jest antygen CD19.
Używanie środków płuczących do opracowywania kanałów korzeniowych nosi nazwę ich opracowania chemicznego i obok opracowania mechanicznego jest nieodłączną częścią leczenia endodontycznego. Wprowadzono je ze względu na fakt, iż przy pomocy narzędzi mechanicznych i przez wzgląd na dużą różnorodność anatomiczną jam zębowych nie jesteśmy w stanie dokładnie usunąć miazgi tkwiącej w zachyłkach kanałowych, w kanałach dodatkowych itp.
Idealnie byłoby gdyby stosowany środek płuczący posiadał wszystkie (jeszcze taki nie powstał) lub chociaż kilka spośród wymienionych niżej cech:
• rozpuszczanie szczątków rozpadłych tkanek i skrawków zębiny pozostałej po opracowaniu kanału,
• jak najmniejszą toksyczność, szczególnie dla tkanek okołowierzchołkowych,
• wykazywanie jak najniższego napięcia powierzchniowego (tak aby mógł się dostać do trudno dostępnych okolic),
• zapewnienie odpowiedniego poślizgu narzędziu,
• sterylizowanie w sposób właściwy kanałów zębowych (a przynajmniej ich dezynfekcja),
• powinien być w stanie usunąć warstwę mazistą,
• zmniejszenie ryzyka uszkodzenia lub złamania narzędzi w kanale,
a poza tym powinien być dostępny, tani, wygodny w użyciu, o odpowiednio długim okresie ważności oraz łatwy w przechowywaniu.
Podchloryn sodu
NaOCl to skuteczny środek bakteriobójczy, rozpuszczający zarówno żywe, jak i nekrotyczne tkanki, ale posiadający ogromną wadę, a mianowicie nie będący w stanie usunąć warstwy mazistej. Stężenie, w jakim należy go stosować, jest przedmiotem wielu badań naukowych. Obecnie panuje przekonanie, że jako środek zwalczający drobnoustroje jest on skuteczny w niskim stężeniu (0.5% – 1%), szczególnie jeśli stosowany jest w dużych ilościach i do częstego przepłukiwania. Jednak w przypadku stosowania podchlorynu sodu do rozpuszczania martwych tkanek wyższe stężenie, np. 5%, może dawać lepsze rezultaty.
NaOCl został przetestowany w połączeniu z innymi środkami płuczącymi i badania te przyniosły korzystne wyniki. Stosowanie 5% NaOCl wraz z EDTA daje znacznie lepsze wyniki w zwalczaniu bakterii, najprawdopodobniej dzięki usunięciu warstwy mazistej. Zwiększenie efektywności działania podchlorynu sodowego można uzyskać poprzez:
• wydłużenie czasu jego działania na tkanki,
• podgrzanie NaOCl do temperatury 60-70 °C powoduje istotny wzrost zdolności rozpuszczania substancji organicznej,
• wykorzystanie igieł irygacyjnych, z bocznym otworem i o małej średnicy; pomagają one w dystrybucji środka płuczącego do okolicy wierzchołka.
Podstawowym warunkiem wpływającym na powodzenie leczenia endodontycznego jest właściwe określenie długości roboczej kanału. Przez pojęcie długości roboczej rozumiemy odległość pomiędzy dwoma punktami danego zęba. Pierwszy to punkt na koronie zęba tzw. punkt referencyjny, a drugi to otwór fizjologiczny.
Endometr – pomocnik nr 1
Dawniej uważano za drugi punkt wierzchołek radiologiczny, jednak jak dowiodły badania, pomiędzy otworem fizjologicznym, a anatomicznym istnieje mieszana tkanka miazgowo-ozębnową . Zatem opracowanie kanału przekraczające otwór fizjologiczny powodowałoby jej uszkodzenie. Stąd, otwór fizjologiczny przyjmuje się za granicę, do której należy opracować i wypełnić kanał. W związku z tym, pod pojęciem perforacji kanału będziemy rozumieć przesunięcie granicy leczenia kanałowego poza otwór fizjologiczny.
Obecnie najbardziej popularne i najczęściej stosowane są dwie metody ustalania długości roboczej kanału, a mianowicie:
• METODY RADIOLOGICZNE
• METODY ELEKTRONICZNE
METODY RADIOLOGICZNE
Przeprowadzane są z użyciem radiografii konwencjonalnej lub cyfrowej. Chociaż wielu stomatologów przyzwyczaiło się do używania tej pierwszej, to coraz częściej podkreśla się zalety drugiej i zachęca do jej stosowania. Radiografia cyfrowa bez wątpienia zrewolucjonizowała leczenie endodontyczne. Nie wymaga użycia kliszy, papieru, ciemni, jest bezpieczna dla pacjentów u których przeciwwskazane jest napromieniowanie ( np. kobiety w ciąży, pacjenci po przebytej niedawno radioterapii). Informacja z jamy ustnej jest przenoszona na monitor komputera dając cyfrowy obraz, który może być dowolnie obrabiany ( powiększany, wprowadzenie kntrastu itp.)
Metoda Ingle’a – spośród metod radiologicznych najbardziej znana i najczęściej stosowana. Stosując te metodę należy:
1) wykonać rentgenogram diagnostyczny i określić radiologiczną długość zęba za pomocą linijki endodontycznej;
2) przed wprowadzeniem narzędzia do kanału należy określić jego próbną długość pracującą, posługując się wcześniej wykonanym zdjęciem oraz w oparciu o standardowe długości charakterystyczne dla danego zęba;
3) wykonać zdjęcie pomiarowe z narzędziem wewnątrz kanału;
4) zmierzyć odległość końca narzędzia od wierzchołka radiologicznego i dodać ją do znanej długości narzędzia, daje to faktyczną długość zęba (FDZ); od niej odejmujemy 1 mm i uzyskujemy faktyczną długość roboczą kanału (FDRK);
Zagadnienia związane z diagnostyką chorób miazgi są sprawą ciągle otwartą i będącą przedmiotem dyskusji wielu stomatologów. Stąd też tak wiele klasyfikacji pulpopatii.
Ból zęba w pulpopatiach
Możemy je podzielić na:
• SYMPTOMATOLOGICZNO – HISTOPATOLOGICZNE
• SYMPTOMATOLOGICZNO – TERAPEUTYCZNE
Do pierwszej grupy możemy zaliczyć klasyfikacje Wilgi, opartą na przesłankach histopatologicznych. Byłą ona powszechnie stosowana dawniej, obecnie jednak odchodzi się od klasyfikacji histopatologicznych. Stało się tak dlatego, gdyż jak się okazało po wielu badaniach tzw. ortodiagnoza, czyli zgodność rozpoznania klinicznego i histopatologicznego okazała się znikoma.
Klasyfikacja według Wilgi prezentowała się następująco:
| I. ZAPALENIA OSTRE 1. Zapalenie ostre surowicze częściowe 2. Zapalenie ostre surowicze całkowite 3. Zapalenie ostre ropne częściowe 4. Zapalenie ostre ropne całkowite |
II. ZAPALENIA PRZEWLEKŁE 1. Zapalenie włókniste 2. Zapalenie ropne 3. Zapalenie przewlekłe ziarninujące |
Niezbyt przychylna ocena klasyfikacji symptomatologiczno – histopatologicznej zmusiła badaczy do opracowania takich klasyfikacji, dzięki którym na podstawie objawów klinicznych można łatwo postawić diagnozę i zastosować odpowiednią formę terapii. Tak właśnie powstały klasyfikacje symptomatologiczno – terapeutyczne zapaleń miazgi.
Przykładem takiej klasyfikacji powszechnie stosowanej wśród stomatologów jest klasyfikacja kliniczna chorób miazgi wg Arabskiej – Przedpełskiej. Jest ona bardzo prosta i pozwala rozstrzygnąć czy miazga nadaje się do leczenia i utrzymania przy życiu, czy też należy ją usunąć.
Klasyfikacja ta obejmuje następujący podział:
• MIAZGA PRAWIDŁOWA
• CHOROBY MIAZGI ODWRACALNE
• CHOROBY MIAZGI NIEODWRACALNE
wiesz, że...
dentysta.eu
- Ostatni dzwonek, aby tanio wymienić plomby amalgamatowe na lepsze i zdrowsze
- Co pacjenci sądzą o dentystach i jak (nie)wiele na ten temat wiedzą stomatolodzy
- Zapowiedź wyników badania – czego oczekują pacjenci i co dentyści wiedzą o pacjentach
- Pacjenci – widma prześwietleni: wyniki ankiety o umawianiu wizyt
- Wyniki ankiety „Uśmiech a status społeczny”
forum
u nas!
 Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
 Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
 Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
 Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń
Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń

