Wyniki dla: lactobacillus
Do najistotniejszych funkcji miazgi należy ochrona organizmu przed zębopochodnym za-każeniem ogniskowym. Profilaktyka chorób miazgi (pulpopatii), wykrywanie i leczenie ich wczesnych postaci stanowi istotny problem stomatologii zachowawczej.
Poznanie przyczyn chorób miazgi jest jednym z kluczowych warunków właściwego zapobiegania tym chorobom. Najczęstszą przyczyną pulpopatii jest próchnica.
Główne przyczyny chorób miazgi
Przyczyny chorób miazgi dzieli się na pochodzenia wewnętrznego i zewnętrznego.
Przyczyny pochodzenia wewnętrznego mają nieduże znaczenie w chorobach miazgi (rzadkie przypadki chorób miazgi powodować mogą choroby ogólne, np. zaburzenia w przemianie materii i wydzielania wewnętrznego, niedobory pokarmowe, choroby bakteryjne i in.).
Najczęściej choroby miazgi są powodowane przez czynniki zewnątrzpochodne działające w środowisku jamy ustnej:
- czynniki bakteryjne
- czynniki mechaniczne
- czynniki termiczne
- czynniki chemiczne
- czynniki elektryczne.
Do głównych przyczyn chorób miazgi (oprócz próchnicy) należą te patologie twardych tkanek zęba, które powodują otwarcie kanalików zębinowych (urazy mechaniczne, starcia zębów, ubytki erozyjne/abrazyjne) i ułatwiają przenikanie bodźców chorobotwórczych do miazgi. Zazwyczaj za choroby miazgi odpowiada kilka rodzajów bodźców, które działają jednocześnie. Niektóre bodźce (elektryczne, świetlne, radioaktywne) mogą powodować choroby miazgi przy nieuszkodzonym szkliwie.
Na charakter i rozległość zmian w miazdze zębowej wpływa rodzaj, intensywność i czas działania bodźców oraz głębokość ubytków. Gdy miazgę oddziela od ubytku warstwa prawidłowej zębiny, bodźce związane z procesem chorobowym w tkankach twardych zęba powodują zmiany odwracalne (ostre lub przewlekłe), ograniczone najczęściej do miejsc miazgi, które sąsiadują z ubytkiem. Dzięki leczeniu i wypełnieniu ubytku pulpopatie odwracalne mogą się cofnąć, a miazga – powrócić do zdrowia. Jednak nieleczone ubytki głębokie twardych tkanek zęba, szczególnie ubytki próchnicowe, przyczyniają się do powstania rozległych nieodwracalnych zapaleń miazgi. Więcej
Etiologia choroby próchnicowej zębów jest wieloczynnikowa, a występowanie próchnicy – warunkowane osobniczo i behawioralnie. Efektywność opieki stomatologicznej nad dziećmi zależy m.in. od świadomości społeczeństwa i szeroko rozumianych działań edukacyjnych.
Próchnica wczesnego dzieciństwa (early childhood caries; ECC) ściśle wiąże się z zachowaniami zdrowotnymi opiekunów i osobniczą własnością tkanek. Regularne kontrolowanie czynników etiologicznych choroby próchnicowej i wyeliminowanie czynników ryzyka istotnie redukuje ryzyko indukcji ECC.
Czynniki etiologiczne próchnicy wczesnego dzieciństwa
Występowanie zmian próchnicowych ma podłoże wieloczynnikowe. Proces chorobowy w wieku rozwojowym ma ostry przebieg, obejmuje wiele zębów i powierzchni zębowych; jest dynamiczny i może łatwo się rozprzestrzeniać, powodować powikłania i pogorszać jakość życia dziecka.
Na czynniki etiologiczne próchnicy wczesnego dzieciństwa składają się:
- czynnik bakteryjny
- substrat pokarmowy
- indywidualna podatność tkanek twardych na demineralizację (czynnik gospodarza)
- czas działania czynników próchnicotwórczych.
Czynnik bakteryjny w etiologii ECC
Czynnik bakteryjny ma znaczenie kluczowe w etiologii próchnicy wczesnodziecięcej. Jama ustna dziecka jest zasiedlana przez bakterie próchnicotwórcze w drodze transmisji pionowej i poziomej.
Skład ilościowy i jakościowy drobnoustrojów jamy ustnej (który zmienia się w poszczególnych okresach rozwoju) warunkuje utrzymanie prawidłowej biocenozy ekosystemu (planktonu zawieszonego w ślinie i biofilmu na twardych tkankach zębów). Więcej
Choroby tkanek okołowierzchołkowych obejmują procesy patologiczne (najczęściej o charakterze zapalnym) toczące się w ozębnej, cemencie korzeniowym i kości wyrostka zębodołowego. Ich przyczyny dzieli się na dwie główne grupy: zakaźne i niezakaźne.
Najpowszechniejszą przyczyną chorób tkanek okołowierzchołkowych są bakterie obecne w jamie zęba z miazgą w stanie rozpadu zgorzelinowego.
Przyczyny zakaźne chorób tkanek okołowierzchołkowych
Najczęstszą przyczyną chorób okołowierzchołkowych są infekcje bakteryjne. Zdrowe tkanki okołowierzchołkowe pełnią funkcje ochronne przed rozprzestrzenianiem się patogenów z zakażonego kanału korzeniowego lub kieszonki przyzębnej, ale stan zapalny znacznie osłabia ich rolę obronną. Tymczasem drobnoustroje i ich toksyny, które znajdują się w kanałach z miazgą zgorzelinową, w sposób bezpośredni lub pośredni (przez odczyny immunologiczne), przyczyniają się do ostrych i przewlekłych zapaleń tkanek okołowierzchołkowych.
Wyniki badań wykazują, że w kanałach korzeniowych zębów ze zgorzelinowym rozpadem miazgi zdecydowanie dominują bakterie beztlenowe; do najczęściej izolowanych należą Prevotella intermedia, Bacteroides denticola, Porphyromonas endodontalis, Bacteroides loeshii, Bacteroides buccae, Porphyromonas gingivalis i Prevotella melaninogenica. Występują tam także Streptococcus spp., Lactobacillus spp., Peptostreptococcus spp., Eubacterium spp., Fusobacterium spp., Actinomyces spp., Arachnia propionica, poza tym bakterie tlenowe i fakultatywne beztlenowce.
Uważa się, że szczepy Bacteroides mogą pełnić istotną rolę w etiologii i patogenezie przewlekłych zapaleń tkanek okołowierzchołkowych, a Porphyromonas gingivalis i Prevotella melaninogenica przeważają w objawowych infekcjach ropnych.
Przyczyny niezakaźne chorób tkanek okołowierzchołkowych
Wśród niezakaźnych przyczyn odpowiedzialnych za ostre i przewlekłe choroby tkanek okołowierzchołkowych (najczęściej o charakterze zapalnym) wymienia się:
- urazy mechaniczne,
- czynniki termiczne,
- czynniki chemiczne,
- czynniki autoalergiczne,
- zapalenia miazgi.
Do węglowodanów ulegających fermentacji (metabolizowanych przez bakterie płytki nazębnej) należy sacharoza, podobnie jak inne disacharydy (maltoza, laktoza), monosacharydy (glukoza, fruktoza) i polisacharydy (glukan, fruktan, mutan, skrobia). Jeśli znajdują się na powierzchni płytki odpowiednio długo, dochodzi do wytworzenia m.in. kwasu mlekowego, co powoduje demineralizację szkliwa. Cukry, które przede wszystkim są substratem dla bakterii do produkcji kwasów, służą również do syntezy zewnątrz- i wewnątrzkomórkowych (zapasowych) polisacharydów.
Istnieje udowodniona zależność między rozwojem choroby próchnicowej a spożywaniem węglowodanów; trzy zmienne spożycia cukru (ilość, częstotliwość i rodzaj) są ściśle związane z progresją próchnicy. Dietetyczne mono- i disacharydy mogą być łatwo metabolizowane do kwasów przez bakterie płytki. Sacharoza od dawna uważana jest za najbardziej próchnicogenny węglowodan, który wspiera kolonizację drobnoustrojów, zwiększa lepkość płytki i jest szybko metabolizowany przez bakterie. Ponadto cząsteczka sacharozy jest mała, dzięki czemu może łatwo dyfundować do płytki.
Płytka nazębna i metabolizm sacharozy
Płytka nazębna – o strukturze biofilmu – jest miękkim złogiem, który ściśle przylega do twardych powierzchni, powstaje na powierzchniach zębów i uzupełnień protetycznych. Pod względem klinicznym to spoista, biało-żółta masa, o kolorze podobnym do szkliwa (nieco ciemniejszym). Jej budowa jest nieprzypadkowa – to zorganizowana struktura złożona w większości z bakterii zatopionych w matrycy. Skład bakteryjny jest zmienny – wpływa na niego umiejscowienie i dojrzałość płytki, skład i właściwości śliny oraz dieta, w szczególności rodzaj spożywanych węglowodanów. Dojrzała płytka ma matrycę złożoną z glikoprotein pochodzenia ślinowego oraz zewnątrzkomórkowych polisacharydów (glukanów, fruktanów) powstających w wyniku metabolizmu bakteryjnego. Bakterie nie przyczepiają się do zębów bezpośrednio, ale za pośrednictwem bezkomórkowej białkowej osłonki, która je pokrywa (tzw. błonka nabyta).
Sacharoza – podstawowy składnik cukru spożywczego – jest disacharydem zbudowanym z glukozy i fruktozy, które łączy wiązanie glikozydowe. Częste spożywanie sacharozy powoduje kwaśną demineralizację szkliwa. Metabolizm tego węglowodanu przez bakterie płytki jest – pod wieloma względami – niezwykły, co pozwala mu istotnie wpływać na rozwój próchnicy zębów. Jego głównymi celami są:
- glikoliza do wytwarzania energii w procesie fosforylacji substratowej (podstawowym produktem glikolizy jest kwas mlekowy)
- wewnątrzkomórkowa synteza glikogenu (rezerwy metabolicznej), która umożliwia glikolizę, gdy wyczerpane są węglowodany egzogenne
- zewnątrzkomórkowa synteza kleistych polisacharydów (tworzonych przez polimeryzację reszt glukozy/fruktozy).
Bakterie mlekowe (pałeczki kwasu mlekowego) to licznie występujące w ludzkim organizmie gatunki i szczepy. Niektóre z nich mogą wydatnie służyć zdrowiu człowieka, w tym zabezpieczać przed próchnicą zęby pacjentów z rakiem głowy i szyi, którzy przeszli leczenie onkologiczne. Potwierdzili to badacze z University of Gothenburg.
Pacjenci poddani radioterapii mają zwiększone ryzyko próchnicy zębów. Przyczyną tego jest zmniejszony stopień wydzielania śliny, gdyż w wyniku naświetlań uszkodzone zostają gruczoły ślinowe. Mniej śliny w jamie ustnej oznacza dłuższy czas z niskim pH środowiska tego obszaru, a to z kolei sprzyja rozwojowi mikroorganizmów próchnicotwórczych i próchnicy. Z tego właśnie powodu pacjenci po radioterapii mogą być bardziej podatni na niszczenie zębów przez bakterie.
Bakterie mlekowe kontra próchnicotwórcze
Potwierdzono, że u osób po radioterapii, a szczególnie u tych, u których odnotowano bardzo słaby stopień wydzielania śliny, licznie występują zarówno bakterie należące do paciorkowców – w tym wróg numer jeden szkliwa, czyli Streptococcus mutans – a także liczne gatunki i szczepy Lactobacillus, czyli bakterie kwasu mlekowego. Więcej
Cukierki zdrowe dla zębów kojarzone są jako słodycze, które w swoim składzie zamiast tradycyjnego cukru posiadają ksylitol. Z łatwością możemy nabyć je w sklepach internetowych. Zagraniczni producenci prześcigają się jednak w opracowywaniu formuły cukierków przeciwpróchnicowych, które jeszcze bardziej zadbają o stan uzębienia.
Cukierki zdrowe dla zębów
Firma UHA Mikakuto to japoński producent innowacyjnych cukierków przeciwpróchniczych. Ich skład został opracowany w porozumieniu z profesorem Uniwersytetu w Hiroszimie – Hirokim Nikawą. Oprócz ksylitolu, który jest typowym składnikiem zdrowych słodyczy, cukierki te zawierają również dwutlenek krzemu oraz ekstrakt z zielonej herbaty, a także najważniejszy ze składników – szczepy bakterii Lactobacillus rhamnosus. Są to bakterie powszechnie wykorzystywane między innymi w leczeniu układu oddechowego, biegunki czy otyłości. Badania dowiodły jednak, że są one również pomocne w hamowaniu namnażania szkodliwych bakterii w jamie ustnej.
Podobną recepturę opracowali także niemieccy naukowcy. Ich cukierki zawierają jednak nieco inne bakterie – martwe szczepy Lactobacillus paracasei. Rolą wspomnianych drobnoustrojów jest przyczepianie do bakterii próchnicotwórczych i ułatwianie tym samym ich spłukania przez ślinę. Więcej
Wyciąg z berberysu, pięknej rośliny ozdobnej, dostarczającej też wielu składników o działaniu leczniczym, może być wykorzystywany jako bezpieczny fitoterapeutyczny płyn do płukania jamy ustnej, stosowany w profilaktyce próchnicy zębów. W badaniach wykazano, że wyciąg z berberysu ma podobne działanie przeciwdrobnoustrojowe w odniesieniu do bakterii próchnicy jak stosowana w produktach profesjonalnych chlorheksydyna.
Ponieważ płynów do płukania jamy ustnej z chlorheksydyną nie można stosować w nieskończoność, bo może to niekorzystnie wpływać na zdrowie jamy ustnej, dlatego poszukiwane są bezpieczne – i najlepiej naturalne – alternatywy dla tego środka przeciwbakteryjnego. Berberys pospolity (Berberis vulgaris) już wielokrotnie badano pod kątem jego właściwości przeciwdrobnoustrojowych. I wielokrotnie też potwierdzono jego skuteczność w zwalczaniu mikroorganizmów z różnych grup: bakterii, grzybów, a także pierwotniaków. Dotychczas jednak nie oceniano, czy i w jakim stopniu mógłby być on użyteczny przeciw bakteriom próchnicy. Więcej
55 gram jogurtu dziennie – jak dowodzą badania naukowców, zaledwie tyle wystarczy, aby chronić nasze zęby przed paradontozą – groźną chorobą dziąseł, która może prowadzić do uszkodzenia, a nawet wypadania zębów. Dowiedzmy się, dlaczego jogurt ma pozytywny wpływ na zdrowie jamy ustnej i dlaczego podobnego wpływu nie wykazuje samo mleko.
Jogurt a paradontoza
Na korzyści płynące z regularnego spożywania jogurtu wskazują m.in. badania przeprowadzone przez japońskich naukowców na grupie 942 osób – kobiet oraz mężczyzn w wieku 40-79 lat. Wyniki badań doprowadziły do wniosków, że osoby, które spożywały dziennie 55 gram jogurtu bądź innego przetworu mlecznego, takiego jak kefir czy ser, miały mniej zaawansowane choroby dziąseł w porównaniu z osobami, których dieta pozbawiona była produktów mlecznych bogatych w probiotyki. Więcej
Próchnica zębów to współcześnie najbardziej rozpowszechniona zakaźna choroba cywilizacyjna. Jest schorzeniem wieloprzyczynowym, które spowodowane jest wzajemnym oddziaływaniem czynników z wielu obszarów: środowiska, genów, zachowań. Owo współoddziaływanie dotyczy czterech podstawowych elementów: gospodarza, substratu, bakterii, czasu. I każdy z wymienionych elementów ma swój udział w budowaniu odporności na próchnicę – choć u konkretnej osoby każdy z tych czynników będzie się cechował różną siłą wpływu.
Wieloczynnikowa odporność na próchnicę
Odporność na próchnicę warunkowana jest przez następujące elementy:
- Osobnicze właściwości zębów i szkliwa – wynikają z predyspozycji genetycznych konkretnej osoby i jej wieku[1]. Pewne choroby genetyczne mają lub mogą mieć wpływ na odporność zębów na próchnicę, ponieważ skorelowane są z występowaniem np. niedorozwoju szkliwa czy wad zgryzu. Udowodniono też, że na dobrą odporność szkliwa wpływa odpowiednie ułożenie hydroksyapatytów w krystalicznej siatce minerałów tworzących tę tkankę[2]. Uformowanie powierzchni żujących zębów także może silnie kształtować odporność na próchnicę – powierzchnię, którą charakteryzują bruzdy szerokie i płytkie, łatwiej i skuteczniej oczyszcza się z zalegającego na niej osadu niż tę z bruzdami głębokimi, z których trudniej usunąć nalot nazębny.
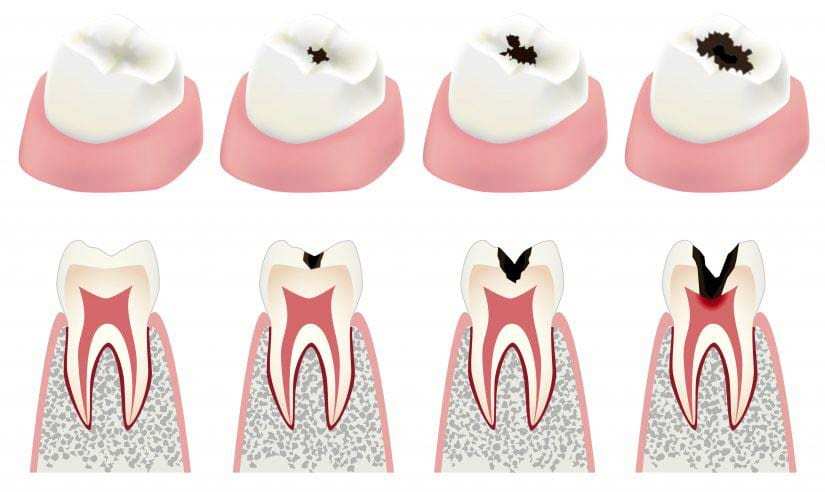 etapy próchnicy – wcześnie wykryta może uniknąć leczenia kanałowego
etapy próchnicy – wcześnie wykryta może uniknąć leczenia kanałowego
Jama ustna jest odgraniczona od środowiska zewnętrznego wargami. Jednak z uwagi na fakt, że jemy, pijemy, całujemy się, mówimy i uśmiechamy się, obszar jamy ustnej działa jak system otwarty, w którym dochodzi do okresowego kontaktu z czynnikami zewnętrznymi. Ponadto mniej lub bardziej systematycznie dbamy o higienę jamy ustnej, niektórzy noszą aparaty ortodontyczne, protezy, poddają się zabiegom chirurgicznym, przyjmują leki bądź chorują – to wszystko prowadzi do zmian istniejących uwarunkowań fizjologicznych i wpływa na mikroflorę tego obszaru. W efekcie:
- w jamie ustnej pojawiają się nowe mikroorganizmy;
- może dojść do uaktywnienia się patogennych drobnoustrojów, których działanie dotychczas było tłumione przez czynniki odpornościowe albo przez inne mikroorganizmy;
- drobnoustroje, które dotychczas nie czyniły szkody (tzw. komensale), zaczynają funkcjonować jak patogeny.
Najczęściej za choroby jamy ustnej odpowiedzialne są bakterie i grzyby. Rzadziej – wirusy i pierwotniaki. Oto, co wiemy o patogennym wpływie poszczególnych grup drobnoustrojów na tkanki jamy ustnej:
Bakterie – W zdrowych tkankach jamy ustnej stwierdza się obecność umiarkowanej liczby bakterii z przewagą szczepów Gram (+) względnie tlenowych (oddychają głównie tlenem, ale przy jego niedoborze potrafią przejść na oddychanie beztlenowe). W jamie ustnej, w której toczy się proces zapalny, równowaga ta zostaje zniesiona: odnotowuje się wzrost liczby bakterii Gram (–) z kategorii bezwzględnych beztlenowców (tlen jest dla nich zabójczy). Im bardziej zaawansowana choroba, tym bakterii beztlenowych w stosunku do tlenowych jest więcej.
Beztlenowce należą do najgroźniejszych mikrowrogów zdrowia jamy ustnej. Ich szkodliwość dla tkanek związana jest z:
wiesz, że...
dentysta.eu
- Ostatni dzwonek, aby tanio wymienić plomby amalgamatowe na lepsze i zdrowsze
- Co pacjenci sądzą o dentystach i jak (nie)wiele na ten temat wiedzą stomatolodzy
- Zapowiedź wyników badania – czego oczekują pacjenci i co dentyści wiedzą o pacjentach
- Pacjenci – widma prześwietleni: wyniki ankiety o umawianiu wizyt
- Wyniki ankiety „Uśmiech a status społeczny”
forum
u nas!
 Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
 Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
 Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
 Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń
Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń

