Wyniki dla: dziąsła
O ile stan zapalny dziąseł jest stosunkowo łatwy do wyleczenia, o tyle z paradontozą nie poradzimy sobie tak łatwo. Dla pacjentów periodontycznych pojawiła się jednak nowa nadzieja. Niedawne badania naukowców wykazały bowiem, że pomocna w walce z tą chorobą może być suplementacja kwasami Omega-3.
Marezyny i rezolwiny
Marezyny i rezolwiny to dwie cząsteczki, które produkowane są przez nasz organizm naturalnie – z kwasów Omega-3. Rolą tych cząsteczek jest wyciszanie reakcji immunologicznych w drugim stadium procesu zapalnego. Niestety, u niektórych osób organizm wytwarza za mało cząsteczek marezyny i rezolwiny, a u innych ich działanie prawdopodobnie jest zaburzone. Wsparciem może okazać się wówczas dostarczanie większej ilości kwasów tłuszczowych Omega-3, z których organizm będzie w stanie wyprodukować dodatkowe cząsteczki.
Paradontoza to przewlekłe zapalenie przyzębia, a zatem wspomniane cząsteczki mają duże znaczenie w jego leczeniu. Stan zapalny niszczy więzadła – tkanki, których rolą jest utrzymywanie zęba w dziąsłach. Marezyny i i rezolwiny sprawiają, że zwiększa się zdolność komórek macierzystych do migracji, proliferacji oraz do szybkiego przejmowania funkcji komórek w zniszczonych tkankach. Stymulowanie wytwarzania tych cząsteczek może być zatem krokiem w kierunku odbudowy komórek ozębnej – tak stwierdzili naukowcy z Forsyth Institute w Stanach Zjednoczonych i University of São Paulo w Brazylii. Gdy zachodzi stymulacja komórek macierzystych, mogą one zyskać właściwości zbliżone do właściwości fibroblastów, osteoblastów i cementoblastów przyzębia. Więcej
Poczucie piękna jest silnie związane z indywidualnymi preferencjami i percepcją, ale istnieją pewne zasady i matematyczne założenia, których zastosowanie ułatwia realizację idei piękna w stomatologii. Planując proces leczenia dla konkretnego przypadku, lekarz ma obowiązek przekazać pacjentowi informacje i wiedzę sposób przystępny, umożliwiający podjęcie świadomej decyzji. Wiele dostępnych technik pozwala opracować materiały wizualne, dzięki którym można zaprezentować pacjentom propozycje zmian i ich efekty (symulacje z wykorzystaniem obrazowania komputerowego, próbne modele woskowe i in.).
Projektowanie leczenia estetycznego jako proces
Planowanie leczenia estetycznego to złożony, uporządkowany proces, obejmujący zbieranie danych i (zwykle jest to skaner wewnątrzustny, który potrafi przenieść sytuację z usta pacjenta do technika w zaledwie kilka sekund, laboratorium na jego podstawie drukuje model 3d zębów. Ujustalanie schematu postępowania, który powinien uwzględniać zarówno potrzeby lecznicze, jak i oczekiwania pacjenta. Procedura planowania pozwala stworzyć próbny trójwymiarowy model (omawiany z pacjentem), umożliwia określenie rozwiązań terapeutycznych i wyznaczenie etapów postępowania, dzięki którym można uzyskać przewidywalne rezultaty leczenia i cele estetyczne.
Planowanie leczenia estetycznego rozpoczyna proces gromadzenia danych i informacji, obejmujący m.in. dokładny wywiad ogólnomedyczny i stomatologiczny, wysłuchanie i zrozumienie oczekiwań pacjenta, skojarzone z wynikami przeprowadzonej diagnostyki; konieczna może być ocena periodontologiczna, ortodontyczna, chirurgiczna. Analiza zgromadzonego materiału powinna odpowiedzieć na kilka zasadniczych pytań (czy konieczna jest modyfikacja schematu okluzji, jaką liczbę zębów należy objąć leczeniem, czy realizacja celu estetycznego wymaga zaangażowania specjalistów z innych dziedzin itp.). Więcej
Poczucie piękna jest silnie związane z indywidualnymi preferencjami i percepcją, ale istnieją pewne zasady i matematyczne założenia, których zastosowanie ułatwia realizację idei piękna w stomatologii. Planując proces leczenia dla konkretnego przypadku, lekarz ma obowiązek przekazać pacjentowi informacje i wiedzę sposób przystępny, umożliwiający podjęcie świadomej decyzji. Wiele dostępnych technik pozwala opracować materiały wizualne, dzięki którym można zaprezentować pacjentom propozycje zmian i ich efekty (symulacje z wykorzystaniem obrazowania komputerowego, próbne modele woskowe i in.).
Projektowanie leczenia estetycznego jako proces
Planowanie leczenia estetycznego to złożony, uporządkowany proces, obejmujący zbieranie danych i ustalanie schematu postępowania, który powinien uwzględniać zarówno potrzeby lecznicze, jak i oczekiwania pacjenta. Procedura planowania pozwala stworzyć próbny trójwymiarowy model (omawiany z pacjentem), umożliwia określenie rozwiązań terapeutycznych i wyznaczenie etapów postępowania, dzięki którym można uzyskać przewidywalne rezultaty leczenia i cele estetyczne.
Planowanie leczenia estetycznego rozpoczyna proces gromadzenia danych i informacji, obejmujący m.in. dokładny wywiad ogólnomedyczny i stomatologiczny, wysłuchanie i zrozumienie oczekiwań pacjenta, skojarzone z wynikami przeprowadzonej diagnostyki; konieczna może być ocena periodontologiczna, ortodontyczna, chirurgiczna. Analiza zgromadzonego materiału powinna odpowiedzieć na kilka zasadniczych pytań (czy konieczna jest modyfikacja schematu okluzji, jaką liczbę zębów należy objąć leczeniem, czy realizacja celu estetycznego wymaga zaangażowania specjalistów z innych dziedzin itp.).
Istotny etap planowania stanowi analiza uśmiechu, najczęściej przeprowadzana za pomocą obrazowania komputerowego; efekt leczenia i „nowy” wygląd zębów powinien korespondować z innymi elementami odniesienia, komponować się m.in. z wargami i dziąsłem. Więcej
Nadwrażliwość zębiny oznacza krótkotrwały, ostry ból występujący w odpowiedzi na nieszkodliwe bodźce działające na odsłoniętą zębinę (ból, który nie może być wiązany z inną nieprawidłowością lub patologią zęba). Do nieszkodliwych bodźców tego rodzaju należą bodźce termiczne, dotykowe, osmotyczne i dehydratacyjne, które mogą występować naturalnie w środowisku jamy ustnej. Do wrażliwości zębiny mogą usposabiać różnorodne czynniki – zarówno ogólne, jak miejscowe.
Nadwrażliwość zębiny i etapy jej rozwoju
Zębina, którą w części koronowej pokrywa szkliwo, a w części korzeniowej – cement, w warunkach fizjologicznych nie jest wrażliwa. Wrażliwość na bodźce pojawia się po jej odsłonięciu – jako prawidłowa reakcja obronna miazgi.
Nadwrażliwość zębiny powstaje w wyniku aktywacji włókien nerwowych A-beta i A-delta; jej skutkiem jest ostry, zlokalizowany i przemijający ból, tzw. ból zębinowy. To rodzaj alarmu: kanaliki zębinowe są otwarte i drożne w kierunku miazgi, czyli są podatne na różne bodźce, wnikanie bakterii i ich toksyn. Ból zębinowy może występować w różnych stanach klinicznych: towarzyszyć ubytkom próchnicowym, nadłamanym lub złamanym koronom (bez obnażenia miazgi), bruzdom podniebienno-dziąsłowym i in.
Ból w nadwrażliwości zębiny jest nagły, umiejscowiony i utrzymuje się, dopóki działa bodziec. Ból może być wywoływany przez bodźce:
- termiczne (najczęściej): np. zimne powietrze, zimne/gorące pokarmy/napoje
- chemiczne: pokarmy kwaśne i kwasy (wynik metabolizmu bakterii płytki)
- osmotyczne: stężone roztwory cukru i soli
- mechaniczne: dotyk, szczotkowanie zębów, zgłębnikowanie itp.
W rozwoju nadwrażliwości zębiny można wyróżnić dwie zasadnicze fazy:
- umiejscowione odsłonięcie zębiny
- otwarcie zewnętrznych ujść kanalików z zachowaniem drożności w kierunku domiazgowym (co inicjuje ból pod wpływem działania nieszkodliwych bodźców).
Podczas, gdy furorę wciąż robią szczoteczki soniczne, producenci przygotowali dla nas coś jeszcze lepszego – szczoteczki jonowe, będące połączeniem technologii sonicznej i jonowej. Dowiedzmy się, na czym polega fenomen skuteczności tych urządzeń oraz poznajmy zasady ich użytkowania.
Jak działa szczoteczka jonowa?
Technologia jonowa oparta jest na świetle UV. Generuje je lampa UV LED. Pod wpływem promieniowania, tytanowa płytka, umieszczona w uchwycie szczoteczki, emituje ujemnie naładowane jony, które wędrują wzdłuż tytanowego pręta i trafiają do ust. Nasza ślina zostaje naelektryzowana, a płytka nazębna przyciągana jest do główki szczoteczki niczym magnes, co w połączeniu z ruchami sonicznymi zapewnia niezwykłą skuteczność jej usuwania.
Jak twierdzą twórcy szczoteczki jonowej, podczas pojedynczego, dwuminutowego mycia zębów, urządzenie to jest w stanie usunąć nawet 100% bakterii Streptococcus Mutans, czyli bakterii odpowiedzialnych za rozwój próchnicy. Co więcej, szczoteczka jonowa polecana jest osobom cierpiącym na problemy z dziąsłami, gdyż technologia jonowa pozytywnie wpływa na stan dziąseł. Potwierdziły to badania kliniczne przeprowadzone w Japonii na pacjentach wzmagających się z ciężką paradontozą. Więcej
Choroby jamy ustnej, w których dochodzi do zaburzeń rogowacenia lub złuszczania nabłonka, należą do heterogennej grupy stanów patologicznych o zróżnicowanej, często nieustalonej etiologii. Niektóre z nich zaliczane są do stanów przedrakowych (łac. status praecancerosus). Choroby te przebiegają z zaburzeniami w rogowaceniu nabłonka (hyperkeratosis, parakeratosis, dyskeratosis, acanthosis) albo z zaburzeniami w złuszczaniu nabłonka (exfoliatio). Wśród najczęściej rozpoznawanych wymienia się liszaj płaski, złuszczające zapalenie warg i rogowacenie białe.
Liszaj płaski
Liszaj płaski (lichen planus, LP) należy do najczęstszych schorzeń śluzówkowo-skórnych. To przewlekła choroba zapalna uwarunkowana immunologicznie, która może zajmować nie tylko błony śluzowe, ale też skórę gładką, paznokcie i (rzadziej) mieszki włosowe. Charakterystyczne zmiany kliniczne w jej przebiegu są wynikiem niszczenia keratynocytów warstwy podstawnej przez limfocyty T i hiperkeratynizacji nabłonka.
Liszaj płaski objawia się białymi plamami/prążkami, które mogą wystąpić w dowolnej lokalizacji w jamie ustnej; zazwyczaj obserwuje się zmiany symetryczne i obustronne. Liszaj płaski ma wiele odmian klinicznych (m.in. typ siateczkowy, grudkowy, plamisty, zanikowy, nadżerkowy, pęcherzowy). Często u jednego pacjenta stwierdza się obecność dwóch lub kilku podtypów. Obraz choroby może zmieniać się w czasie.
Liszaj płaski błony śluzowej jamy ustnej (oral lichen planus, OLP) może być jedyną lokalizacją choroby; może też współwystępować ze zmianami na skórze gładkiej lub na innych błonach śluzowych. Według szacunków, OLP dotyczy ok. 50% pacjentów z LP.
OLP charakteryzuje się obecnością zmian koronkowatych, drzewkowatych, linijnych, zanikowych wykwitów – najczęściej na policzkowej części śluzówki, wargach, języku i dziąsłach. W niektórych przypadkach mogą wystąpić bolesne nadżerki.
Zmiany w jamie ustnej są związane z niedużym ryzykiem rozwoju raka kolczystokomórkowego (SCC). Podstawą rozpoznania jest obraz kliniczny i badanie histopatologiczne.
Leczenie liszaja płaskiego jest objawowe. Leczeniem z wyboru w przypadku LP jamy ustnej są miejscowe preparaty glikokortykosteroidowe (GKS). Więcej
Transfuzja krwi niejednokrotnie ratuje życie. Mało kto jednak uświadamia sobie, że niesie też za sobą ryzyko poważnych chorób. Mogą one zostać wywołane bakteriami bytującymi w krwi dawców, którzy wzmagają się z chorobami przyzębia. Poznajmy szczegóły badań w tym zakresie.
Niewystarczające testy przesiewowe krwi
Każdego roku na świecie przetaczanych jest ponad 120 milionów jednostek krwi. Choć w celu zapewnienia bezpieczeństwa krew dawców poddawana jest badaniom przesiewowym z użyciem systemu BacT/Alert, system ten może być niewystarczający do wykrycia bakterii bytujących w krwi osób z chorobami przyzębia. Tymczasem bakterie te stanowią duże zagrożenie dla życia i zdrowia biorców. Mogą prowadzić m.in. do takich poważnych chorób jak zapalenie opon mózgowych, zapalenie płuc, choroby układu sercowo-naczyniowego, ropnie czy posocznica.
Badania nad bakteriami w przetaczanej krwi
Duńscy naukowcy zbadali, że we krwi pochodzącej od pacjentów cierpiących na choroby przyzębia znajduje się 6,4 razy więcej bakterii w porównaniu do krwi pochodzącej od osób mających zdrowe dziąsła. Dane te najlepiej obrazują ryzyko związane z transfuzją krwi, której dawcą jest pacjent periodontologiczny. Więcej
Kiedyś wspominaliśmy o tym, że kurkuma może być skutecznym domowym sposobem na wybielanie zębów, pod warunkiem, że zachowamy umiar w jej stosowaniu. Najnowsze badania donoszą, że przyprawa ta może być także pomocna dla osób borykających się z zapaleniem przyzębia, czyli paradontozą.
Kurkuma na zapalenie przyzębia
Szacuje się, że co dziesiąta osoba na świecie cierpi na przewlekłe zapalenie przyzębia. Tym, którzy nie chcą uciekać się do leczenia farmakologicznego lub chcą uzupełnić go o dodatkowe, naturalne środki, specjaliści polecają stosowanie kurkumy. To popularna przyprawa, która znana jest również ze swoich właściwości przeciwbakteryjnych, przeciwzapalnych i przeciwutleniających.
Wciąż możemy spotkać się z różnymi opiniami na temat stosowania kurkumy przez osoby z chorymi dziąsłami. Niektórzy twierdzą nawet, że przyprawa ta podrażnia dziąsła. Jednak badania przeprowadzone najpierw na szczurach, a następnie na ludziach, wyraźnie wskazują na dobroczynne właściwości kurkumy w zwalczaniu zapalenia przyzębia. Więcej
W ostatnich latach, po okresie wyraźnego zmniejszenia częstości zachorowań na gruźlicę, obserwuje się zwiększenie liczby rozpoznawanych przypadków, również w krajach zachodnich. Wśród klasycznych objawów gruźlicy wymienia się plwocinę podbarwioną krwią, poty nocne, gorączkę i utratę masy ciała. Jednak objawy ogólne w przebiegu gruźlicy tkanek części twarzowej czaszki mogą nie występować lub być bardzo skąpe. Do zmian w jamie ustnej należy głównie owrzodzenie na grzbietowej powierzchni języka, ale zmiany mogą występować też w innych lokalizacjach. Owrzodzenia cechuje nieregularny kształt i uniesione brzegi, mogą przypominać głębokie zakażenie grzybicze.
Leczenie gruźlicy tkanek i narządów części twarzowej czaszki jest pełnym, wielolekowym postępowaniem, stosowanym standardowo w gruźlicy – bez względu na postać kliniczną i lokalizację.
Gruźlica – choroba zakaźna
Gruźlica (tuberculosis) jest chorobą zakaźną wywołaną przez pałeczkę kwasooporną, wykrytą w 1882 r. przez Roberta Kocha. Czynnikiem etiologicznym zakażeń u człowieka najczęściej jest prątek gruźlicy (Mycobacterium tuberculosis) i prątek bydlęcy (M. bovis).
Ze względu na odkrycie i wyodrębnienie prątków niegruźliczych (prątków innych niż gruźlicze/prątków atypowych), które mogą powodować zakażenia u ludzi i zwierząt, w literaturze stosuje się określenia gruźlica typowa lub klasyczna oraz gruźlica atypowa (tuberculosis atypica) lub mikobakterioza powodowana przez prątki atypowe.
W przypadku gruźlicy klasycznej do zakażenia najczęściej dochodzi drogą oddechową (typ ludzki prątka), rzadziej drogą pokarmową (typ bydlęcy), w sporadycznych przypadkach – drogą krwionośną lub chłonną.
W zakażeniach drogą pokarmową miejsce wtargnięcia patogenów stanowić może jama ustna. Mimo to zmiany gruźlicze w tej lokalizacji obserwowane są stosunkowo rzadko, co tłumaczy się m.in. oczyszczającym działaniem śliny i niewielką ilością tkanki chłonnej (podatnej na zakażenia o takiej etiologii). Do czynników sprzyjających zakażeniu w jamie ustnej należą mikro- i makrourazy śluzówki, zapalenia nieswoiste, nieprawidłowa higiena jamy ustnej, zły stan uzębienia i tkanek przyzębia i in.
Po wniknięciu do tkanki prątek gruźlicy powoduje zmiany zwyrodnieniowe i martwicze z powstawaniem ziarniniaków gruźliczych, wysiękiem zapalnym i przerostem tkanki wokół ogniska zapalnego. Konglomeraty ziarniniaków mogą tworzyć guzki ulegające zwłóknieniu lub serowaceniu (masy serowate mogą wapnieć lub rozmiękać). Efektem rozpadu guzków serowatych jest tzw. ropień zimny i owrzodzenie. Więcej
Niedokładne szczotkowanie zębów prowadzi do tego, że przy linii dziąseł gromadzi się kamień nazębny powodujący choroby przyzębia, przez które cierpią nasze dziąsła. Wiele osób, które o tym wiedzą, popada jednak w drugą skrajność, szczotkując zęby zbyt silnie. Niestety, również niesie to za sobą negatywne konsekwencje dla naszych dziąseł. Poznajmy wyniki przeprowadzonego w tym zakresie badania.
Fatalne skutki nadgorliwego szczotkowania
Dociskając szczoteczkę do zębów wierzymy, że przez to skuteczniej pozbędziemy się osadu nazębnego i bakterii, a także zapewnimy sobie bielszy uśmiech. Nic bardziej mylnego – silne szczotkowanie ściera warstwę szkliwa i uwidocznia znajdującą się pod spodem warstwę zębiny, która naturalnie ma kolor żółty. Starte szkliwo to także ułatwienie dla bakterii, które mogą wówczas z powodzeniem przyczepiać się do zęba i prowadzić do rozwoju próchnicy. Co ciekawe, badania wykazują, że nadgorliwe szczotkowanie zębów może być też przyczyną cofania się linii dziąseł.
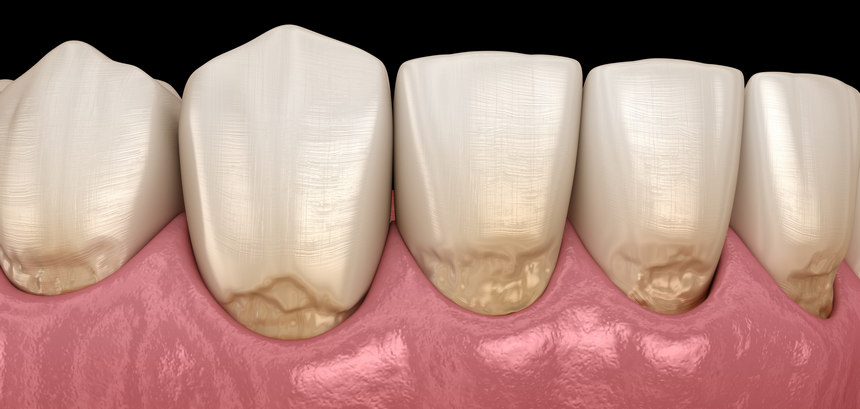 Fot. 1. Abrazja zębów wskutek zbyt dużej siły szczotkowania Więcej
Fot. 1. Abrazja zębów wskutek zbyt dużej siły szczotkowania Więcej
wiesz, że...
dentysta.eu
- Ostatni dzwonek, aby tanio wymienić plomby amalgamatowe na lepsze i zdrowsze
- Co pacjenci sądzą o dentystach i jak (nie)wiele na ten temat wiedzą stomatolodzy
- Zapowiedź wyników badania – czego oczekują pacjenci i co dentyści wiedzą o pacjentach
- Pacjenci – widma prześwietleni: wyniki ankiety o umawianiu wizyt
- Wyniki ankiety „Uśmiech a status społeczny”
forum
u nas!
 Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
 Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
 Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
 Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń
Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń

